Samenvatting
- Al ruim 60 jaar wordt intra-articulair geïnjecteerd. Men is echter steeds alerter op de mogelijke bijwerkingen van zowel glucocorticoïden als lokale analgetica bij intra- en peri-articulair gebruik.
- In dit artikel zetten we de effecten en bijwerkingen uiteen van intra-articulaire glucocorticoïdinjecties bij niet-reumatische knie- en schouderaandoeningen. Daarnaast beschrijven we de overige indicaties voor glucocorticoïdgebruik die vaak voorkomen.
- Op enkele indicaties na hebben intra-articulaire glucocorticoïdinjecties een klein en kortdurend pijnstillend effect; op de lange termijn is er geen therapeutisch effect.
- Bijwerkingen variëren van lokale huidafwijkingen tot bijnierschorsinsufficiëntie, die weken kan aanhouden.
- Glucocorticoïdinjecties hebben een plaats in de dagelijkse praktijk, maar er is geen langetermijneffect. Met het oog op mogelijke bijwerkingen en schadelijke effecten is het raadzaam de laagst mogelijke, maar nog effectieve dosering toe te dienen.
Leerdoelen
- Intra-articulaire injectie van glucocorticoïden in de knie of schouder heeft een gering pijnstillend effect, dat maximaal enkele weken aanhoudt.
- Subacromiale glucocorticoïdinjectie heeft geen meerwaarde boven orale NSAID’s en placebo-injectie.
- Alleen bij De Quervain-tenosynovitis en tendovaginitis stenosans (‘trigger finger’) heeft intra-articulaire glucocorticoïdinjectie mogelijk een therapeutisch langetermijneffect.
- Vanwege de mogelijke bijwerkingen, zoals huidafwijkingen maar ook potentieel gevaarlijke systemische effecten, van intra-articulaire glucocorticoïdinjectie is het raadzaam de laagste nog effectieve dosering toe te dienen.
- Voor kraakbeenschade na intra-articulaire glucocorticoïdinjectie is geen klinisch bewijs, maar basaal wetenschappelijk onderzoek toont wel een chondrotoxisch effect.
- Hoewel er een groot absoluut risico is op bijnierschorsinsufficiëntie na intra-articulaire glucocorticoïdinjectie, wordt deze aandoening slechts zelden klinisch manifest.
- Bijnierschorsinsufficiëntie moet worden overwogen bij aspecifieke klachten als vermoeidheid of misselijkheid.
- Patiënten moeten geïnformeerd worden over het verwachte effect en de mogelijke bijwerkingen van intra-articulaire glucocorticoïdinjectie.
artikel
Een 75-jarige man met gonartrose zou graag wat mobieler zijn en vraagt of hij weer een prik in zijn knie mag. De laatste injectie met glucocorticoïden was 3 maanden geleden en deze had een goed effect op zijn pijn. Een operatie ziet hij niet zitten. Wat is nu daadwerkelijk het te verwachten effect van een glucocorticoïdinjectie en weegt dat op tegen de eventuele bijwerkingen?
Intra-articulaire injecties worden al ruim 60 jaar gegeven. Maar men is zich steeds bewuster van de mogelijke bijwerkingen van zowel glucocorticoïden als lokale analgetica bij intra-articulair gebruik. In de richtlijnen van Nederlandse Orthopaedische Vereniging (NOV) en het Nederlands Huisartsen Genootschap is er plaats voor een injectie met glucocorticoïden bij patiënten met gonartrose of subacromiale pijn als zij hevige pijn ervaren. Het potentiële risico hiervan wordt echter maar kort besproken.
In dit artikel beschrijven wij de effecten en mogelijke bijwerkingen van intra-articulaire glucocorticoïdinjectie van de knie of schouder bij patiënten met een niet-reumatische aandoening. Veelal gaat het om mechanische aandoeningen die secundair gevolgd worden door inflammatie. De indicatie voor een glucocorticoïdinjectie is deze inflammatie, ook wel opvlamming (‘flare’) genoemd. Ook belichten we kort de overige indicaties zoals die bestaan in de huisartsenpraktijk.
Dosering en middel
Wat betreft de dosering van glucocorticoïden vonden we alleen al in een Cochrane-meta-analyse gericht op gonartrose uit 2015 een grote variatie, van triamcinolonacetaat 10 mg tot methylprednison 120 mg.1 Er is echter geen internationale richtlijn voor de dosis en frequentie van intra-articulaire injecties in de knie of schouder, noch voor het al dan niet toevoegen van een lokaal anestheticum. Tijdens onze literatuurstudie voor dit artikel kwamen we meermaals het advies tegen om glucocorticoïden maximaal 3-4 keer per jaar intra-articulair te injecteren, met tussenpozen van minimaal 1-3 maanden.2,3
Therapeutische effecten
Injectie in de knie
In de eerdergenoemde Cochrane-meta-analyse over gonartrose werden 27 RCT’s geïncludeerd met in totaal 1767 patiënten.1 Na 4 weken was er een gunstiger effect in pijnreductie bij de groep die intra-articulaire glucocorticoïdinjectie had gekregen in de knie, dan bij de controlegroepen. Dit effect was echter niet groter dan het voor gonartrose minimaal klinisch belangrijke verschil van 1,5-2 punten op de visueel-analoge schaal voor pijn. Een klein vergelijkbaar effect werd ook gezien voor de functieverbetering.1
Een belangrijke kanttekening is wel dat de kwaliteit van het bewijs uit de geciteerde studies als ‘laag’ werd geduid vanwege een grote heterogeniteit en een hoog risico op bias. Alleen voor de afwezigheid van nog enig effect op pijn of functie na 26 weken werd aangegeven dat de studies een lage heterogeniteit laten zien.1
Een meta-analyse van hoge kwaliteit uit 2010 toont een overzicht van de behandelopties voor gonartrose.4 Het effect werd uitgedrukt met de effectgrootte, waarbij 0,2 werd beschouwd als een klein effect, 0,5 als een matig effect en > 0,8 als een groot effect. De studies met de hoogste methodologische kwaliteit werden geanalyseerd. Het effect op pijn 1 week na intra-articulaire injectie was relatief groot (effectgrootte: 0,72). Na 4 weken daalde de effectgrootte echter naar 0,28 en na 6 weken naar 0,21.
Over langdurig gebruik kan gesteld worden dat er bij een glucocorticoïdinjectie in de knie elke 3 maanden effect was na een behandeling van 1 jaar (effectgrootte: 0,67), maar na 2 jaar lang 3-maandelijks injecteren werd dit effect niet meer gezien (effectgrootte: 0,25).4 Op de fysieke functie (effectgrootte: 0,20) en stijfheid (effectgrootte: 0,25) had de glucocorticoïdinjectie geen effect.4 Voor langere effecten van pijnbehandeling moeten andere therapieën overwogen worden.5
Injectie in de schouder
Ten aanzien van het effect bij tendinose van het rotatorenmanchet (‘rotator cuff’), ook wel subacromiaal pijnsyndroom genoemd, zijn de auteurs van een meta-analyse uit 2016 stellig.6 Er is een minimale pijnstillend effect 4-8 weken na glucocorticoïdinjectie in de schouder, die gelijk is aan die van een placebo-injectie. Meerdere injecties zijn niet zinvol en de glucocorticoïdinjecties beïnvloeden het beloop van de tendinose niet.6 Ook is het effect van een glucocorticoïdinjectie niet beter dan dat van orale NSAID’s.7,8
Een systematische review over ‘frozen shoulder’ beschrijft 3 RCT’s waarin een gunstig effect op pijn en invaliditeit werd gezien voor de termijn van 0-3 maanden.8 Voor het bewegingsbereik (‘range of motion’) werd geen significante verbetering gevonden.8
Overige indicaties
Voor de overige indicaties die in de huisartsenpraktijk voorkomen maakten wij een overzicht (tabel). Hiertoe verzamelden we gegevens uit recente relevante meta-analyses, systematische reviews of RCT’s.
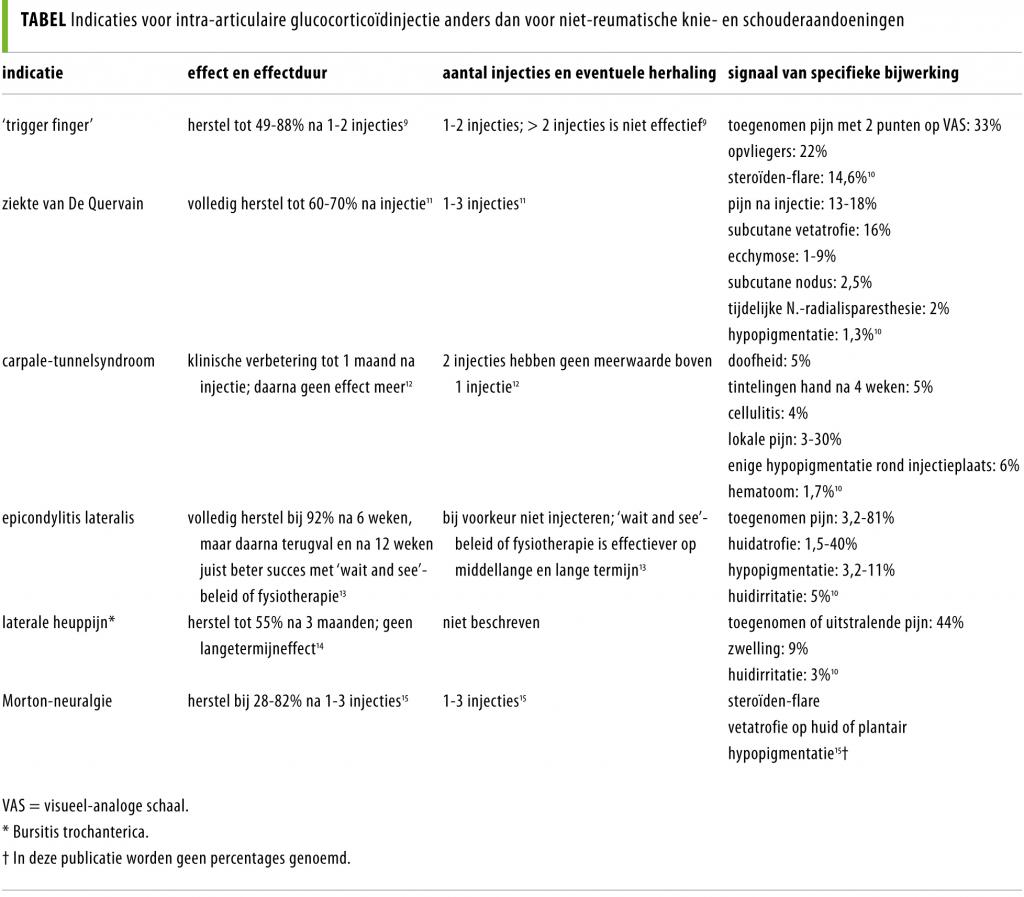
Bijwerkingen
Lokale bijwerkingen
Glucocorticoïdinjecties kunnen verschillende lokale bijwerkingen geven.
Infectie Het risico op een infectie na intra-articulaire glucocorticoïdinjectie wordt als ‘laag’ beschouwd, met frequenties van 1:1.000 tot 1:77.300. In het algemeen treedt een infectie 3-4 dagen na injectie op. Het risico is hoger bij immuungecompromitteerde patiënten.16,17
Vetatrofie en depigmentatie Bij 8% van de patiënten treedt atrofie van de huid op. Dit beeld ontwikkelt zich 1-4 maanden na injectie. De waarschijnlijke oorzaak is lekkage na injectie. Meestal treedt huidatrofie op bij de kleinere gewrichten waar de huid over het gewricht dunner is. Depigmentatie van de huid treedt op bij ongeveer 5% van de patiënten; vaak – maar niet altijd – verdwijnt deze verkleuring weer binnen 2 maanden.17
Postinjectiesynovitis Bij 2-6% van de patiënten treedt postinjectiesynovitis op. Men denkt dat de oorzaak een chemische synovitis is als reactie op de geïnjecteerde kristallen. De therapie bestaat uit NSAID’s en koelen. Het advies is om bij een vervolginjectie niet hetzelfde middel te gebruiken. Postinjectiesynovitis treedt al in de eerste 24 h op, in tegenstelling tot een infectie.16
Geïnfecteerde totale-knieprothese De NOV doet in haar richtlijnen geen uitspraak over het – al dan niet negatieve – effect van een intra-articulaire injectie in de aanloop naar het plaatsen van een prothese. De huidige literatuur beschikt over onvoldoende bewijskracht om aan te geven of intra-articulaire glucocorticoïdinjectie veilig is voorafgaand aan een protheseplaatsing en binnen welke termijn.2 Logischerwijs resulteert intra-articulaire glucocorticoïdinjectie in een verlaagde lokale immuniteit, en infectie van de prothese is een mogelijk risico.
Schoudertendinopathie In een cohortstudie met een controlegroep werden biopten verkregen uit de pees van de M. supraspinatus, vóór en na therapie.18 Het ging om patiënten met M.-supraspinatus-tendinopathie die een subacromiale injectie kregen en een controlegroep bij wie het rotatorenmanchet werd gerepareerd. Histologisch onderzoek van biopten bewijst dat er na injectie van een glucocorticoïd in combinatie met een lokaal anestheticum negatieve weefselveranderingen op celreceptorniveau optreden. Maar na reparatie van het rotatorenmanchet zijn er juist alleen gunstige weefselveranderingen op het gebied van proliferatie en angiogenese.18
Kraakbeen Er steeds meer literatuur over chondrolyse en cytotoxiciteit na intra-articulaire injectie van een glucocorticoïd en een lokaal anestheticum. Maar op enkele klinische studies na betreft dit alleen basaal wetenschappelijk onderzoek in de vorm van dierproeven en in-vitromodellen. In de enige humane klinische trial werd over een periode van 2 jaar elke 3 maanden triamcinolonacetaat 40 mg geïnjecteerd bij 34 patiënten.19 Vergeleken met een controlegroep van eveneens 34 patiënten was er na 2 jaar met conventionele röntgen geen aanwijzing zichtbaar voor kraakbeenschade.19 In een cohortstudie werd bij 56 patiënten de aanwezigheid van klinische en radiologische degeneratieve afwijkingen onderzocht na intra-articulaire injectie van methylprednison gecombineerd met lidocaïne of bupivacaïne in de schouder.20 De patiënten hadden 1-4 injecties gekregen en werden beoordeeld na een minimum follow-upduur van 2 jaar (gemiddeld: 54 maanden). Er werd geen bewijs gevonden voor klinische of radiologische chondrolyse in de schouder.20
Hoewel de resultaten van basaal wetenschappelijk onderzoek niet direct naar de kliniek kunnen worden geëxtrapoleerd, willen wij u enkele bevindingen uit een recente systematische review niet onthouden.21 In vitro wordt namelijk gezien dat hoe groter en langer de blootstelling aan het glucocorticoïd is, des te groter is de chondrotoxiciteit. Bovendien kan de combinatie van een glucocorticoïd en lokaal anestheticum de toxiciteit verhogen. Geadviseerd wordt om de laagste nog effectieve dosering te gebruiken.21
Systemische bijwerkingen
Een misperceptie is dat intra-articulair geïnjecteerde glucocorticoïden alleen lokaal werken. Bovendien worden intra-articulair ingespoten glucocorticoïden vertraagd opgenomen vergeleken met een orale toediening. Na een enkele toediening blijven glucocorticoïden tot 2-3 weken intra-articulair aanwezig en werken ze als een depot.22
Bijnierschorsinsufficiëntie Het gebruik van exogene glucocorticoïden remt de hypothalamus-hypofyse-bijnier(HPA)-as via een negatieve-feedbackmechanisme. Dit leidt tot een verminderde aanmaak van endogene glucocorticoïden in de bijnierschors. Het absolute risico op bijnierschorsinsufficiëntie na intra-articulaire glucocorticoïdinjectie is 52,2% (95%-BI: 40,5-63,36); dit hoge absolute risico is waarschijnlijk te wijten aan de uiterst gevoelige testen.
Elders in dit tijdschrift wordt beschreven dat intra-articulaire glucocorticoïdinjectie de cortisolsecretie binnen 24-48 h kan onderdrukken en dat deze pas na 1-4 weken herstelt.23 Na het uitwerken van de exogene glucocorticoïden kunnen patiënten klachten ervaren als algehele malaise, moeheid, anorexie, gewichtsverlies, hypoglykemie en een verminderd vermogen om op emotionele en fysieke stress te reageren.22 Een hogere dosis en injecties in meerdere gewrichten geven een sterkere en verlengde suppressie. Ook wanneer een dosis gelijk verdeeld wordt over 2 gewrichten geeft dit een groter en langer suppressief effect.24
Geadviseerd wordt om patiënten te informeren over de risico’s en symptomen van bijnierschorsinsufficiëntie. Er moet laagdrempelig getest worden op deze aandoening bij patiënten met aspecifieke symptomen na het staken van de glucocorticoïdbehandeling.22 In de literatuur vonden we slechts 1 casus van een patiënt met een Addison-crisis na intra-articulaire glucocorticoïdinjectie,24 waardoor wij denken dat bijnierschorsinsufficiëntie bijna altijd subklinisch verloopt.
Diabetes mellitus De literatuur laat verschillende effecten zien van intra-articulaire glucocorticoïdinjectie op de glucoseregulering bij diabetici, van geen of een gering effect tot hyperglykemieën met een maximale glucosewaarde van 30 mmol/l. Een studie waarin patiënten een glenohumerale glucocorticoïdinjectie kregen liet geen significante verschillen in de glucosewaarden zien.25 In een ander onderzoek waarin methylprednison 50 mg werd geïnjecteerd in de knie, werden piekbloedglucosewaarden gezien 2-24 h na injectie; de gemiddelde glucosewaarde lag rond de 17 mmol/l.26 De hyperglykemie hield 2-3 dagen aan.26 Maar andere onderzoekers geven aan dat de klinisch relevantie hiervan minimaal is.25
Terug naar de casus
De patiënt uit de casus aan het begin van dit artikel moet worden geïnformeerd over het beperkte effect van intra-articulaire glucocorticoïdinjectie en op de mogelijke schadelijke effecten. Een grote rol is weggelegd voor gezamenlijke besluitvorming.
Conclusie
Een intra-articulaire glucocorticoïdinjectie in de knie of schouder is een therapeutische optie bij patiënten met hevige pijn voor wie er geen goede alternatieve therapie is. Het risico op bijwerkingen moet worden afgewogen tegen het aanwezige, maar beperkte effect. Als we kijken naar de gunstige effecten, kunnen we geen uitspraak doen over de juiste dosering. Maar gelet op de bijwerkingen heeft de laagst mogelijke, maar nog effectieve dosering de voorkeur.
Voor rotatorenmanchet-tendinose heeft een intra-articulaire glucocorticoïdinjectie geen meerwaarde. Dat dit in de praktijk toch nog steeds wordt gedaan komt waarschijnlijk door gewoonte, onderschatting van het placebo-effect en de wens de patiënt tevreden te stellen. Voor de overige indicaties die in dit artikel zijn genoemd, geldt dat de duur van het effect maximaal enkele weken tot maanden is en dat herhaaldelijke injectie niet geïndiceerd is. Alleen bij De Quervain-tenosynovitis en tendovaginitis stenosans (‘trigger finger’) is er mogelijk een therapeutisch langetermijneffect.
Patiënten moeten geïnformeerd worden over de mogelijke bijwerkingen, zoals bijnierschorsinsufficiëntie. Ook artsen moeten zich bewust zijn dat deze bijwerking kan optreden en eraan denken bij aspecifieke klachten als vermoeidheid of misselijkheid. Er is geen sluitend bewijs voor de effecten op kraakbeen, maar de combinatie van een glucocorticoïd en lokaal anestheticum kan de chondrotoxiciteit verhogen. Men kan dus overwegen het lokale anestheticum weg te laten. Bovendien is terughoudendheid met intra-articulaire glucocorticoïdinjectie gewenst bij jongere patiënten.
Literatuur
Jüni P, Hari R, Rutjes AW, et al. Intra-articular corticosteroid for knee osteoarthritis. Cochrane Database Syst Rev. 2015;(10):CD005328 Medline.
Marsland D, Mumith A, Barlow IW. Systematic review: the safety of intra-articular corticosteroid injection prior to total knee arthroplasty. Knee. 2014;21:6-11. doi:10.1016/j.knee.2013.07.003Medline
NHG-Standaard Niet-traumatische knieklachten. Samenvattingskaart M107. Utrecht: Nederlands Huisartsen Genootschap; 2016.
Zhang W, Nuki G, Moskowitz RW, et al. OARSI recommendations for the management of hip and knee osteoarthritis: part III: Changes in evidence following systematic cumulative update of research published through January 2009. Osteoarthritis Cartilage. 2010;18:476-99. doi:10.1016/j.joca.2010.01.013Medline
McAlindon TE, Bannuru RR, Sullivan MC, et al. OARSI guidelines for the non-surgical management of knee osteoarthritis. Osteoarthritis Cartilage. 2014;22:363-88. doi:10.1016/j.joca.2014.01.003Medline
Mohamadi A, Chan JJ, Claessen FM, Ring D, Chen NC. Corticosteroid injections give small and transient pain relief in rotator cuff tendinosis: a meta-analysis. Clin Orthop Relat Res. 28 juli 2016 (epub). doi:10.1007/s11999-016-5002-1Medline
Buchbinder R, Green S, Youd JM. Corticosteroid injections for shoulder pain. Cochrane Database Syst Rev. 2003;(1):CD004016 Medline.
Favejee MM, Huisstede BM, Koes BW. Frozen shoulder: the effectiveness of conservative and surgical interventions—systematic review. Br J Sports Med. 2011;45:49-56. doi:10.1136/bjsm.2010.071431Medline
Peters-Veluthamaningal C, van der Windt DA, Winters JC, Meyboom-de Jong B. Corticosteroid injection for trigger finger in adults. Cochrane Database Syst Rev. 2009;(1):CD005617 Medline.
Brinks A, Koes BW, Volkers AC, Verhaar JA, Bierma-Zeinstra SM. Adverse effects of extra-articular corticosteroid injections: a systematic review. BMC Musculoskelet Disord. 2010;11:206. doi:10.1186/1471-2474-11-206Medline
Huisstede BM, Coert JH, Fridén J, Hoogvliet P; European HANDGUIDE Group. Consensus on a multidisciplinary treatment guideline for de Quervain disease: results from the European HANDGUIDE study. Phys Ther. 2014;94:1095-110. doi:10.2522/ptj.20130069Medline
Marshall S, Tardif G, Ashworth N. Local corticosteroid injection for carpal tunnel syndrome. Cochrane Database Syst Rev. 2000;(4):CD001554 Medline.
Smidt N, van der Windt DA, Assendelft WJ, Devillé WL, Korthals-de Bos IB, Bouter LM. Corticosteroid injections, physiotherapy, or a wait-and-see policy for lateral epicondylitis: a randomised controlled trial. Lancet. 2002;359:657-62. doi:10.1016/S0140-6736(02)07811-XMedline
Brinks T. Greater trochanteric pain syndrome in general practice [proefschrift]. Rotterdam: Erasmus Universiteit Rotterdam; 2011.
Jain S, Mannan K. The diagnosis and management of Morton’s neuroma: a literature review. Foot Ankle Spec. 2013;6:307-17. doi:10.1177/1938640013493464Medline
Schumacher HR, Chen LX. Injectable corticosteroids in treatment of arthritis of the knee. Am J Med. 2005;118:1208-14. doi:10.1016/j.amjmed.2005.05.003Medline
Habib GS, Saliba W, Nashashibi M. Local effects of intra-articular corticosteroids. Clin Rheumatol. 2010;29:347-56. doi:10.1007/s10067-009-1357-yMedline
Dean BJ, Franklin SL, Murphy RJ, Javaid MK, Carr AJ. Glucocorticoids induce specific ion-channel-mediated toxicity in human rotator cuff tendon: a mechanism underpinning the ultimately deleterious effect of steroid injection in tendinopathy? Br J Sports Med. 2014;48:1620-6. doi:10.1136/bjsports-2013-093178Medline
Raynauld JP, Buckland-Wright C, Ward R, et al. Safety and efficacy of long-term intraarticular steroid injections in osteoarthritis of the knee: a randomized, double-blind, placebo-controlled trial. Arthritis Rheum. 2003;48:370-7. doi:10.1002/art.10777Medline
Baumgarten KM, Helsper E. Does chondrolysis occur after corticosteroid-analgesic injections? An analysis of patients treated for adhesive capsulitis of the shoulder. J Shoulder Elbow Surg. 2016;25:890-7. doi:10.1016/j.jse.2015.10.004Medline
Wernecke C, Braun HJ, Dragoo JL. The effect of intra-articular corticosteroids on articular cartilage: a systematic review. Orthop J Sports Med. 2015;3:2325967115581163. doi:10.1177/2325967115581163Medline
Broersen LHA, Pereira AM, Jørgensen JOL, Dekkers OM. Adrenal insufficiency in corticosteroids use: systematic review and meta-analysis. J Clin Endocrinol Metab. 2015;100:2171-80. doi:10.1210/jc.2015-1218Medline
Bruens ML, van der Zaag-Loonen HJ, Steenstra F, Stemerding AM, Wijngaarden S. Septische artritis na gewrichtspunctie is zeldzaam. Schiet de Werkgroep Infectie Preventie met een kanon op een mug? Ned Tijdschr Geneeskd. 2016;160:D789.
Wicki J, Droz M, Cirafici L, Vallotton MB. Acute adrenal crisis in a patient treated with intraarticular steroid therapy. J Rheumatol. 2000;27:510-1 Medline.
Kallock E, Neher JO, Safranek S. Clinical inquiries. Do intra-articular steroid injections affect glycemic control in patients with diabetes? J Fam Pract. 2010;59:709-10 Medline.
Habib GS. Systemic effects of intra-articular corticosteroids. Clin Rheumatol. 2009;28:749-56. doi:10.1007/s10067-009-1135-xMedline






Steroïd-injecties bij gonartrose: geen nadelig effect
Met belangstelling heb ik het artikel gelezen van Geraets EW en Gosens over steroïd-injecties. Hoewel het artikel uitweidt over allerlei indicaties voor corticosteroïden, beperk ik mijn commentaar tot de gonartrose.
De auteurs geven aan dat “de resultaten van basaal wetenschappelijk onderzoek niet direct naar de kliniek kunnen worden geëxtrapoleerd” toch citeren zij uit een systematische review dat “hoe groter en langer de blootstelling aan het glucocorticoïd is, des te groter is de chondrotoxiciteit.” Dat schrijven de auteurs van de review inderdaad, maar hun volledige conclusie is: “Corticosteroids have a time- and dose-dependent effect on articular cartilage, with beneficial effects occurring at low doses and durations and detrimental effects at high doses and durations. Clinically, beneficial effects are supported for IA administration...” Het nuttig effect van lage doses corticosteroïden op het verloop van artrose wordt goed geïllustreerd door de studie van Pelletier. Ze laten zien dat de ontwikkeling van gonartrose na kruisbandletsels in proefdieren overduidelijk minder is dan in een controlegroep indien een lage dosis corticosteroïden intra-articulair word ingespoten. Natuurlijk is het extrapoleren van dierproeven naar de kliniek ook betrekkelijk, maar het noemen van de mogelijk positieve effecten van een lage dosis lijkt ons net zo belangrijk als het vermelden van de mogelijk negatieve effecten van een hoge dosis. Veelzeggend is dat de trial van Raynauld laat zien dat 40 mg methylprednisolon intra-articulair elke drie maanden, twee jaar lang, geen enkel meetbaar nadelig effect heeft bij gonartrose en dat er een significant positief effect is op pijn en functie. In feite laat de literatuur zien dat steroïd-injecties bij gonartrose veilig zijn. Indien er toch nog twijfel zou zijn over de invloed op het kraakbeen en/of het verloop van de artrose, moeten we beseffen dat deze effecten niet relevant zijn bij iemand van 75 jaar die kennelijk al zo veel artrose heeft dat een operatie is overwogen. Aan het einde van het artikel staat dat de patiënt moet worden geïnformeerd over het effect en de mogelijke schadelijke effecten. Die conclusie is weinig concreet. Bovendien is het de wettelijke plicht van een behandelaar bij elke interventie (WGBO artikel 448). Concreter zou zijn dat, op basis van de literatuur, de 75 jarige patiënt die u beschrijft het advies moeten krijgen om zich opnieuw te laten injecteren. De injectie is relatief veilig en de alternatieven (langdurig NSAIDs gebruiken of operatie), zijn niet zonder risico. Het niet behandelen kan leiden tot inactiviteit met alle gezondheidsrisico’s van dien. Het effect van een injectie is volgens de literatuur op groepsniveau significant tot 3 maanden na de injectie. Het effect is gemiddeld niet groot, maar een patiënt is geen groep. De injectie heeft hem in het verleden drie maanden goed geholpen en de kans is daarom groot dat een volgende injectie hem weer goed helpt.
Effecten en bijwerkingen cortico-injecties (auteurs)
Dank voor uw reactie.
Gezien het gebrek aan klinische studies met een goede bewijskracht hebben we de basic science studies kort besproken. Met name omdat er een duidelijk chondrotoxisch effect was van glucocorticoiden, lokale anesthetica, en nog meer door de combinatie van beide.
Pelletier beschreef in 1989 inderdaad een beschermend effect van glucocorticoiden bij enkele honden 8 weken na kruisbandletsel. Precies zoals de basic science is niet duidelijk of we dit naar de mens kunnen extrapoleren. Dat we de basic science wel citeren is om een waakzaamheid te creëren en de laagst mogelijke dosis te gebruiken. Bij gebrek aan goede klinische studies is de waakzaamheid op zijn plaats wat ons betreft. Bovendien valt te overwegen om het, toch al kort werkende, lokale anestheticum weg te laten.
Het artikel van Raynauld laat inderdaad significante verschillen zien in pijn en functie na 1 jaar. Na 2 jaar zijn die verschillen er niet meer. De verschillen zijn significant, maar klinisch niet relevant als we zien dat er na 1 jaar een betere range of motion is van 1,7 graden en een betere VAS pijn score van 0,7 op 10. We schrijven ook al dat het minimaal klinisch belangrijke verschil voor gonartrose 1,5-2 punten betreft op de VAS pijn schaal. Wat betreft het door u genoemde "geen enkel meetbaar nadelig effect" kan gezegd worden dat de progressie in artrose werd bepaald middels conventionele röntgenfoto na 1 en 2 jaar. Inderdaad werd er geen verschil gezien in de groepen, maar we kunnen ons echter afvragen hoe groot de verschillen zijn die we kunnen meten met deze methode.
Uw woorden dat de beschreven therapie veilig is, zijn daarmee betrekkelijk wat ons betreft. Er blijft een kleine kans op complicaties bestaan, maar vooral is het effect klein en van korte duur. De mate van veiligheid is daarom iets om met de patiënt af te wegen. Precies zoals u zegt, zoals we dat altijd doen.
In uw reactie laat u weten dat het niet geven van de injectie zou kunnen leiden tot inactiviteit en de daarbij behorende gezondheidsririco's. U beschrijft dat NSAID's en opereren ook risico's met zich meebrengen. Wat u niet noemt is het informeren van de patiënt over het doseren in activiteit en het omgaan met de beperking door bijvoorbeeld het gebruik van een loophulpmiddel. Een gesprek dat veelal aan bod komt in de orthopedische praktijk. Het noodzakelijkerwijs chronisch gebruiken van een kortwerkende injectie met glucocorticoiden is wat ons betreft geen optie. Wat niet wegneemt dat de injectie bij hevige pijn wel een plaats kan blijven houden in de dagelijkse praktijk, mits... zoals in het artikel te lezen is.
Wat ons aan het denken kan zetten is wat nu al bekend is over het gebruik van glucocorticoiden injecties in de schouder: "Their wide use may be attributable to habit, underappreciation of the placebo effect, incentive to satisfy rather than discuss a patient’s drive toward physical intervention, or for remuneration, rather than their utility." (Mohamadi, CORR 2016)
Glucocorticosteroidinjecties in of buiten gewrichten?
Collega's Geraerts en Gosens geven een interessant overzicht van de stand van zaken over de intra-articulaire corticosteroïdinjectie.
In de tabel: indicaties voor intra-articulaire glucosteroidinjecties anders dan voor niet reumatische knie-en schouderaandoeningen staan aandoeningen die juist extra-articulatie zijn.
Het zou interessant zijn om een studie te doen naar de bijwerkingen van intra- of extraarticulaire toegediende corticosteroïden door middel van een follow-up van de patiënten gedurende minimaal 3 maanden, mogelijk wordt het bijnierschorsremmend effect en de klinische betekenis ervan toch onderschat.
TIneke Brinks, huisarts