Samenvatting
Doel
Evaluatie van het rendement van CT-pulmonalisangiografie (CTPA) bij patiënten die een CTPA ondergingen wegens verdenking longembolie. Wij evalueerden dit rendement door zowel het percentage aangetoonde longembolieën, als het percentage CTPA’s zonder aantoonbare afwijkingen te onderzoeken, beide in relatie tot verschillende patiënt- en verwijzerkarakteristieken.
Opzet
Dwarsdoorsnedeonderzoek.
Methode
Alle patiënten van 18 jaar en ouder die in november 2008-februari 2011 in het Leids Universitair Medisch Centrum een CTPA ondergingen wegens verdenking longembolie, werden opgenomen in een database. Wij verzamelden gegevens over patiënt, verwijzer, reden van verwijzing voor CTPA en CTPA-uitslag, en beschreven het percentage positieve CTPA’s voor verschillende subgroepen. Daarnaast beschreven wij voor deze groepen het percentage CTPA’s waarop geen aantoonbare afwijking te zien was.
Resultaten
Na exclusie van patiënten met een longembolie als toevalsbevinding (n = 28), bestond de patiëntenpopulatie uit 1344 patiënten. Bij 19,1% werd een longembolie aangetoond op de CTPA. Dit percentage was lager bij vrouwen (16,9%; 95%-BI: 14,4-19,6), en bij poliklinische patiënten (10,9%; 95%-BI: 5,5-16,3). Op 42% van de CTPA’s was geen afwijking aantoonbaar in de groep mensen jonger dan 40 jaar.
Conclusie
Voor vrouwen en jongere patiënten valt winst te behalen in de opbrengst van de CTPA. Dit zou de kosteneffectiviteit kunnen verhogen en onnodige bijwerkingen kunnen voorkomen. Daarom zou het goed zijn om verder te onderzoeken met welke motivatie artsen jonge mensen, vrouwen en poliklinische patiënten verwijzen en hoe daarmee overbodige diagnostiek voorkómen kan worden.
artikel
Inleiding
Ieder jaar wordt er bij 1-2 op de 1000 personen een longembolie vastgesteld.1 Een longembolie is moeilijk te diagnosticeren door de niet-specifieke, in ernst variërende presentatie en de vaak uitgebreide differentiaaldiagnose.2 Sinds een aantal jaren is de CT-pulmonalisangiografie (CTPA) het standaard beeldvormend onderzoek voor het diagnosticeren van longembolie. De voordelen van een CTPA zijn de hoge sensitiviteit en specificiteit en de kosteneffectiviteit ten opzichte van de voorheen veel gebruikte ventilatie-perfusiescan. Ook is een CTPA minder invasief dan de vroegere gouden standaard, de pulmonalisangiografie. Daarnaast kunnen, indien geen longembolie gevonden wordt, de klinische symptomen van de patiënt vaak verklaard worden doordat de CTPA een alternatieve diagnose laat zien.3,4
Het doel van dit onderzoek was om het huidige rendement van de CTPA in kaart te brengen. Ons onderzoek concentreerde zich op het percentage aangetoonde longembolieën in relatie tot verschillende patiëntkarakteristieken, en daarnaast op het percentage CTPA’s zonder aantoonbare afwijkingen. We richtten ons op 3 verschillende deelonderwerpen: we vergeleken patiëntkenmerken in de groep mét een aangetoonde longembolie met de patiëntenpopulatie zonder longembolie. Daarnaast bekeken we of de plek van doorverwijzing (polikliniek, afdeling of Spoedeisende Hulp) gerelateerd was aan het aantal positieve CTPA’s, en noteerden we welke alternatieve oorzaken werden gevonden als verklaring voor de klinische verschijnselen.
Achtergrond
De eerder genoemde voordelen en de toegenomen beschikbaarheid van de CTPA lijken te leiden tot een verschuiving van diagnostiek naar overdiagnostiek, voornamelijk in de Verenigde Staten van Amerika.5,6 Gezien de stijgende incidentie van longembolieën in combinatie met een minimale afname van mortaliteit, kun je je afvragen of alle gevonden embolieën klinisch relevant zijn en behandeling behoeven.5 Het percentage aangetoonde longembolieën van alle mensen die een CTPA met die verdenking ondergingen, ligt in de Verenigde Staten gemiddeld op 10%.7-9 In andere landen is dit percentage aanzienlijk hoger, variërend van 18 tot 29%.10-13 In Nederland wordt een percentage beschreven van 16-20%.14,15
Gezien de mogelijke verschuiving naar overdiagnostiek is het relevant om ook de nadelen van CTPA te bespreken. Het is bekend dat de ioniserende straling kan leiden tot carcinogenese en schade aan geslachtscellen. Amerikaanse onderzoekers berekenden dat voor het veroorzaken van 1 nieuw geval van kanker door deze straling onder vrouwen van 20 jaar, 330 CTPA’s moeten worden gemaakt; het ‘number needed to harm’. Voor mannen van 20 jaar is dat aantal 880. Gezien de hoge aantallen CTPA’s die jaarlijks gemaakt worden zullen de risico’s op populatieniveau niet onaanzienlijk zijn.16
Naast straling brengt het vervaardigen van een CTPA ook nadelen rondom het gebruik van de jodiumhoudende contrastvloeistof met zich mee.17 5 tot 8% van de mensen ontwikkelt na toediening een lichte allergische reactie en ongeveer 1 op de 1000 mensen een ernstige, levensbedreigende allergische reactie.18
Data en Methoden
Dit onderzoek werd uitgevoerd in het Leids Universitair Medisch Centrum, in de periode van november 2008- februari 2011. In een database verwerkten wij de gegevens van alle patiënten van 18 jaar of ouder die in deze periode een CTPA kregen wegens verdenking longembolie of bij wie bij toeval een longembolie werd geconstateerd. De patiënten kwamen binnen via de Spoedeisende Hulp (SEH) of intern via de afdeling of de polikliniek.
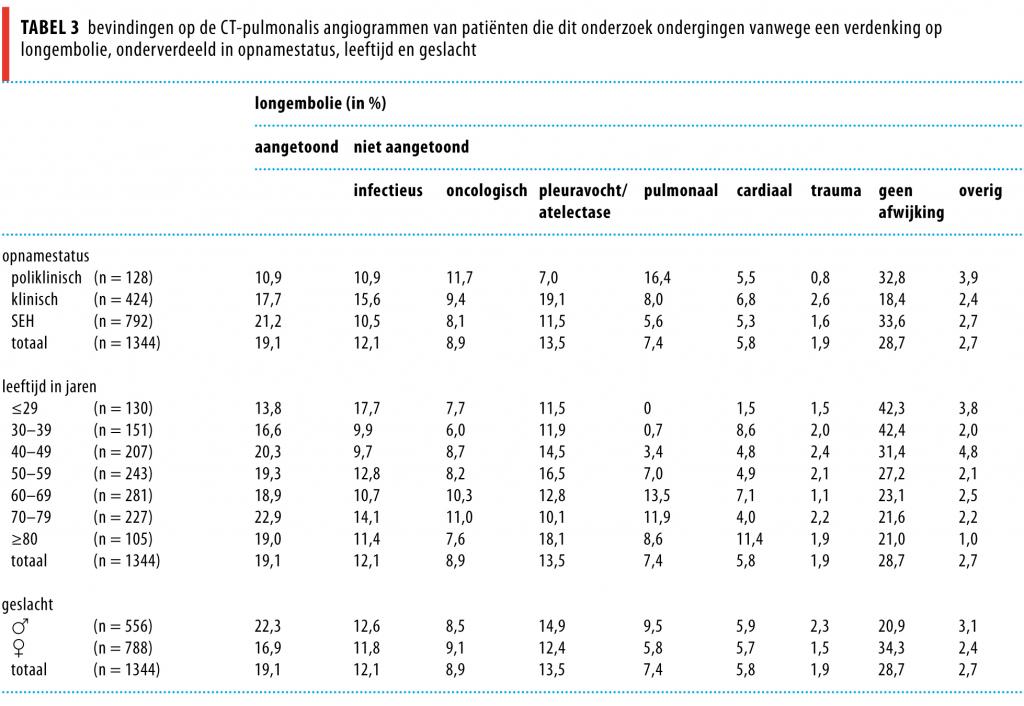
Data Wij verzamelden de benodigde gegevens door dagelijks op de afdeling radiologie in het ‘picture archiving and communication system’(PACS) in de lijst met gemaakte CT-scans te zoeken. Relevante informatie werd in de database opgenomen, met betrekking tot de patiënt, de reden, de afdeling van verwijzing en de uitkomst van de CTPA. Als een longembolie was aangetroffen, registreerden wij of dit een toevalsbevinding was. Bij afwezigheid van een longembolie bekeken wij of er een alternatieve diagnose was gesteld. Wij verdeelden deze alternatieve diagnoses over de volgende 8 categorieën: (a) infectieus; (b) oncologisch; (c) pleuravocht of atelectase; (d) pulmonaal; (e) cardiaal; (f) trauma; (g) geen afwijkingen; (h) overige bevindingen.
Berekeningen Om het rendement te meten deelden we het aantal positieve bevindingen door het totaal aantal aangevraagde CTPA’s. Dit beschreven wij voor verschillende subgroepen, waarbij we een 95 %-betrouwbaarheidsinterval berekenden. Voor dit onderzoek werden de CTPA’s die een longembolie als toevalsbevinding beschreven, dat wil zeggen zonder dat deze diagnose specifiek in de CTPA-aanvraag stond, buiten beschouwing gelaten.
Resultaten
Bij aanvang van de studie bevatte de database 1382 patiënten (figuur 1). Deze werden nagezocht in het elektronisch patiëntendossier, waarna wij 10 patiënten uit de database verwijderden in verband met het ontbreken van een CTPA (3 patiënten) of vanwege dubbele registratie in de database (7 patiënten). Van de overgebleven 1372 patiënten werden er 28 geëxcludeerd met de diagnose ‘longembolie als toevalsbevinding’.
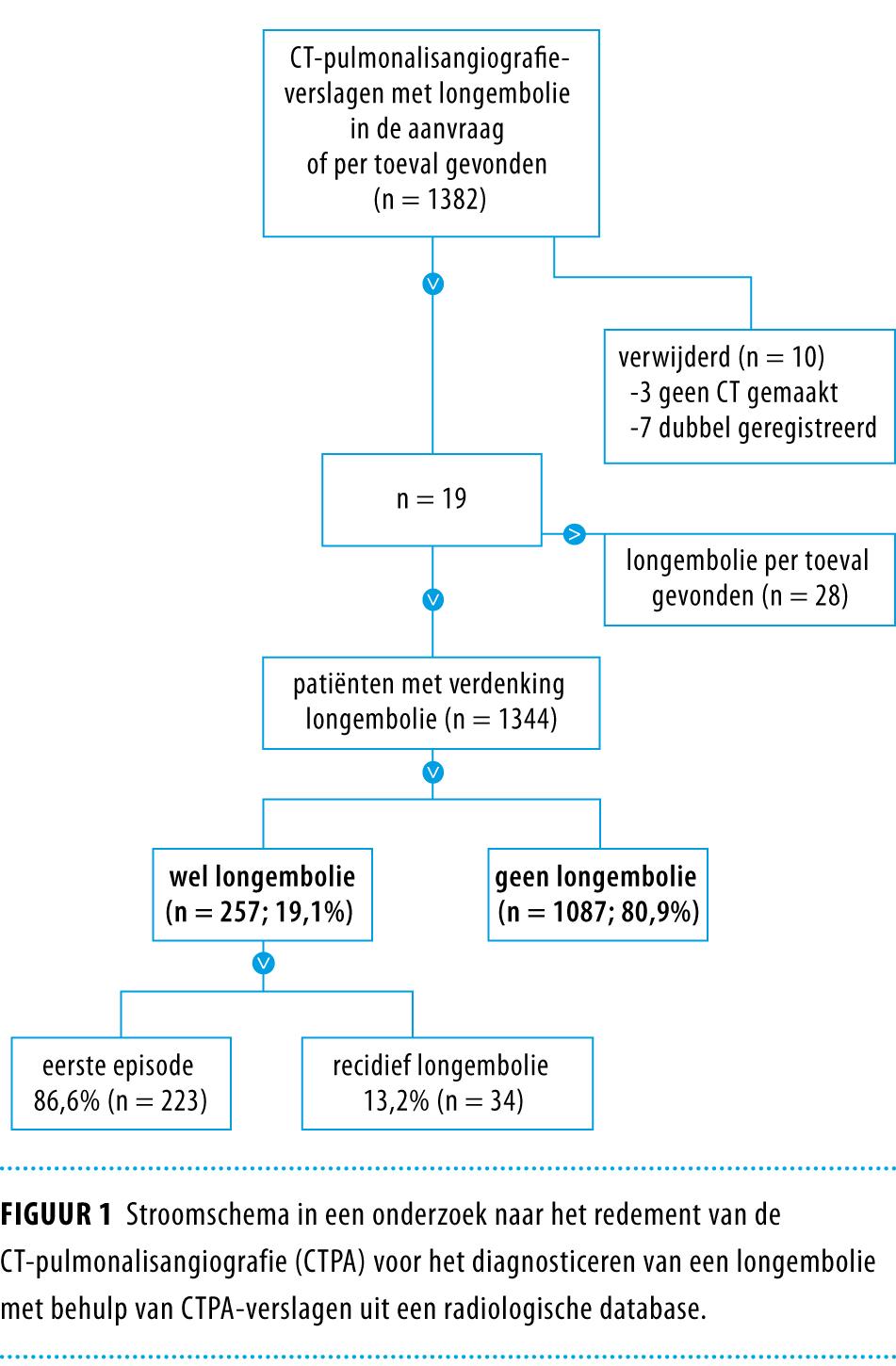
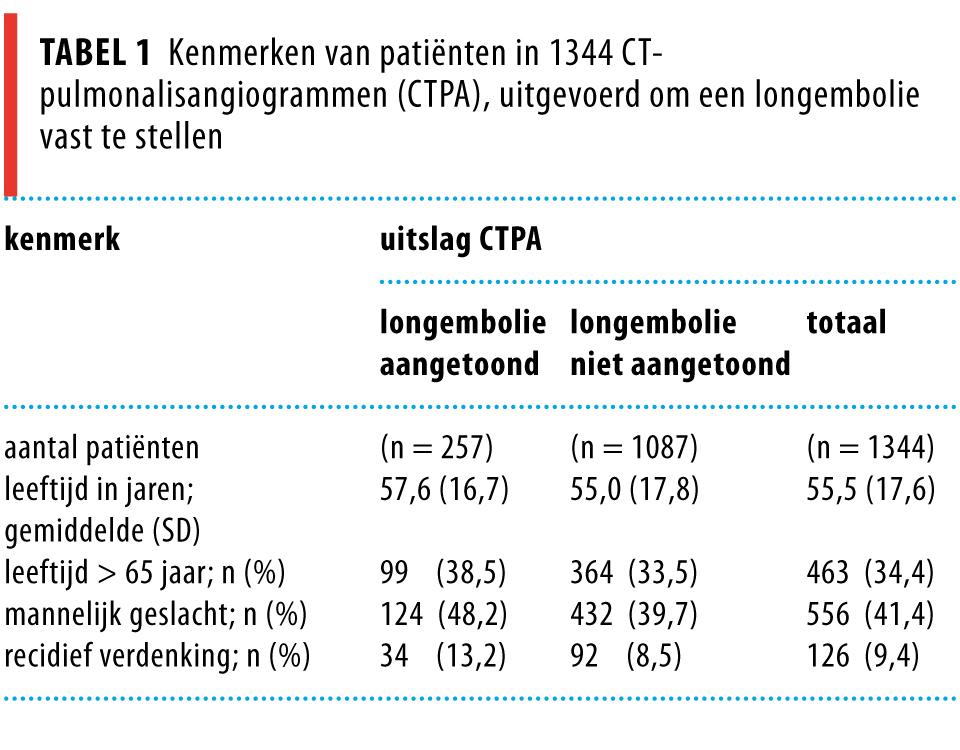
Tabel 1 toont de onderzochte populatie (n = 1344). De gemiddelde leeftijd van de populatie was 56 jaar met een spreiding van 18 tot 96 jaar. Een derde van de studiepopulatie was 65 jaar of ouder. De totale patiëntenpopulatie bestond uit minder mannen (41,4%) dan vrouwen (58,6%) en in totaal was er op 257 CTPA’s (19,1%) een longembolie te zien. Bij 34 patiënten (13,2%) ging het om een recidief. Onder de patiënten met een aangetoonde longembolie was het percentage mannen hoger dan in de totale populatie.
CTPA-uitkomsten: man-vrouwverschillen
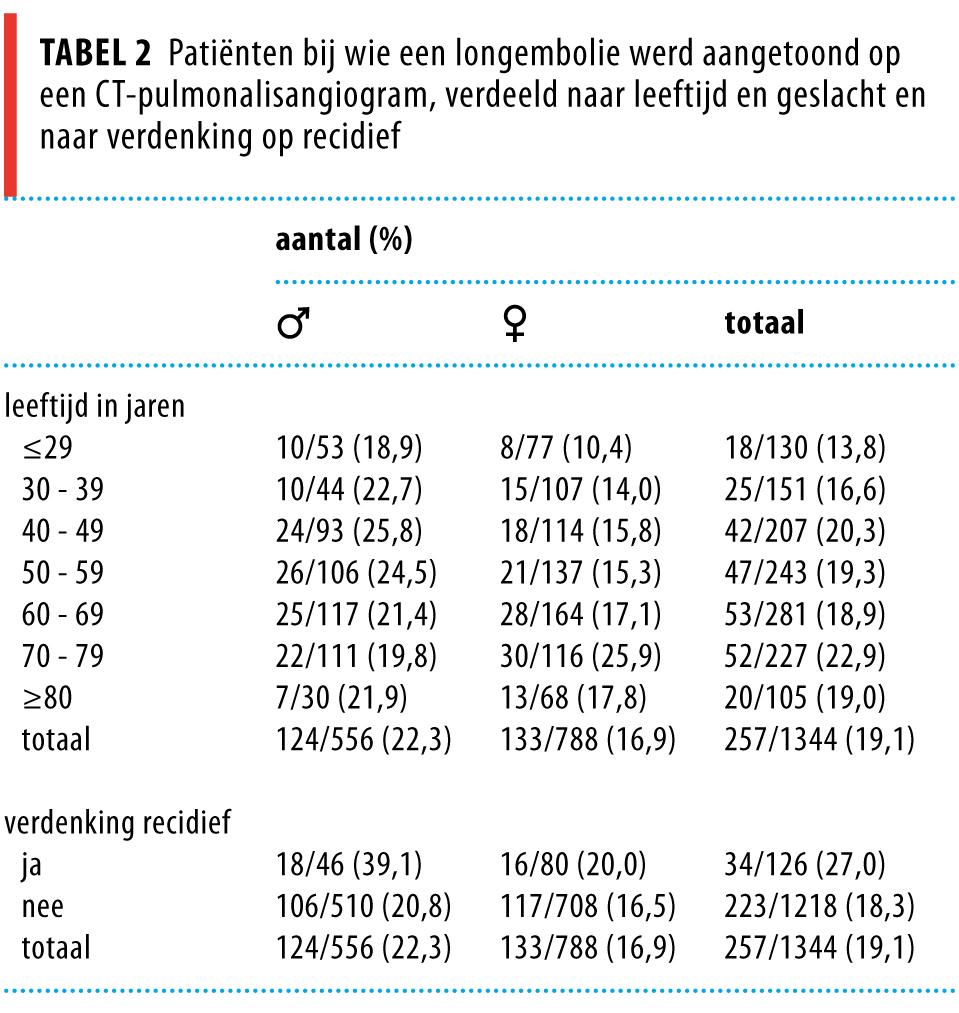
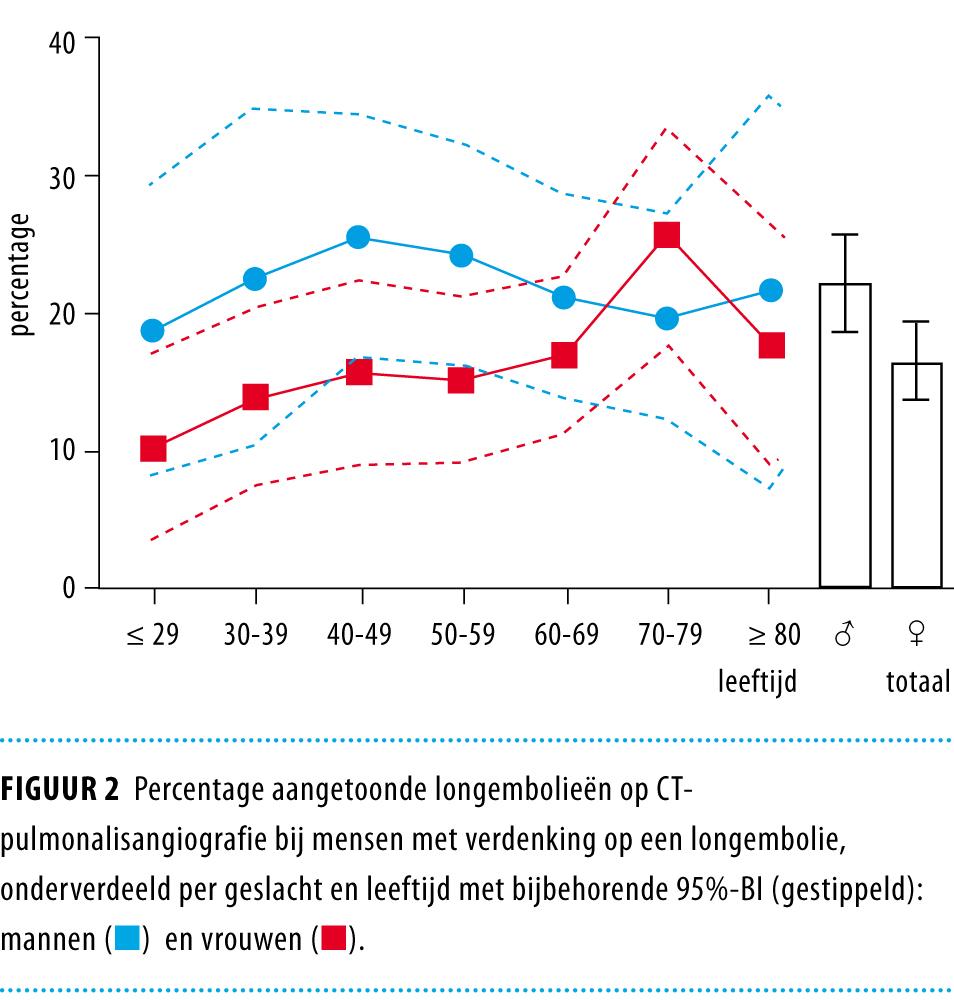
Bij 22,3% (95%-BI: 19,0-24,9) van de mannen was op de CTPA een longembolie te zien. Voor vrouwen was dit percentage 16,9% (95%-BI: 14,4-19,6). In tabel 2 en figuur 2 is het percentage aangetoonde longembolieën per leeftijdscategorie en per geslacht weergegeven. Bij mannen bleek het percentage positieve CTPA’s niet te stijgen met de leeftijd, bij vrouwen was dit wel het geval.
CTPA-uitkomsten bij verdenking op recidieflongembolie
Van de patiënten met een longembolie in de voorgeschiedenis had 27,0% een aangetoonde longembolie op de CTPA (95%-BI: 19,2-34,7) (zie tabel 2). In de groep patiënten met verdenking op een eerste longembolie bedroeg dit percentage 18,3% (95%-BI: 16,1-20,5). Van alle mannen met een verdenking op een recidief, had 39,1% (95%-BI: 25,0-53,2) een longembolie, ten opzichte van 20,8% (95%-BI: 17,3-24,3) in de groep zonder longembolie in de voorgeschiedenis. Voor vrouwen vonden wij geen significant verschil in de prevalentie: percentages van het recidief en van de eerste longembolie waren respectievelijk 20,0 en 16,5%.
CTPA-uitkomsten per opnamestatus
Meer dan de helft van de patiënten in deze studie werd verwezen vanuit de SEH (tabel 3). Bij deze groep was het percentage aangetoonde longembolieën het hoogst (21,2%; 95%-BI: 18,4-24,1). Bij de groep die verwezen was vanuit de polikliniek was dit percentage met 10,9% (95%-BI: 5,5-16,3) aanzienlijk lager. Bij CTPA’s die aangevraagd werden door klinische afdelingen, circa een derde van alle aanvragen, werd vaker een alternatieve bevinding gedaan, waaronder pleuravocht of atelectase (19,1%; 95%-BI: 15,4-22,8). Bij 18,4% (95%-BI: 14,7-22,1) van de opgenomen patiënten was geen afwijking op de CTPA zichtbaar, ten opzichte van ruim 30% voor de patiënten van de polikliniek en de SEH.
Alternatieve diagnoses op CTPA
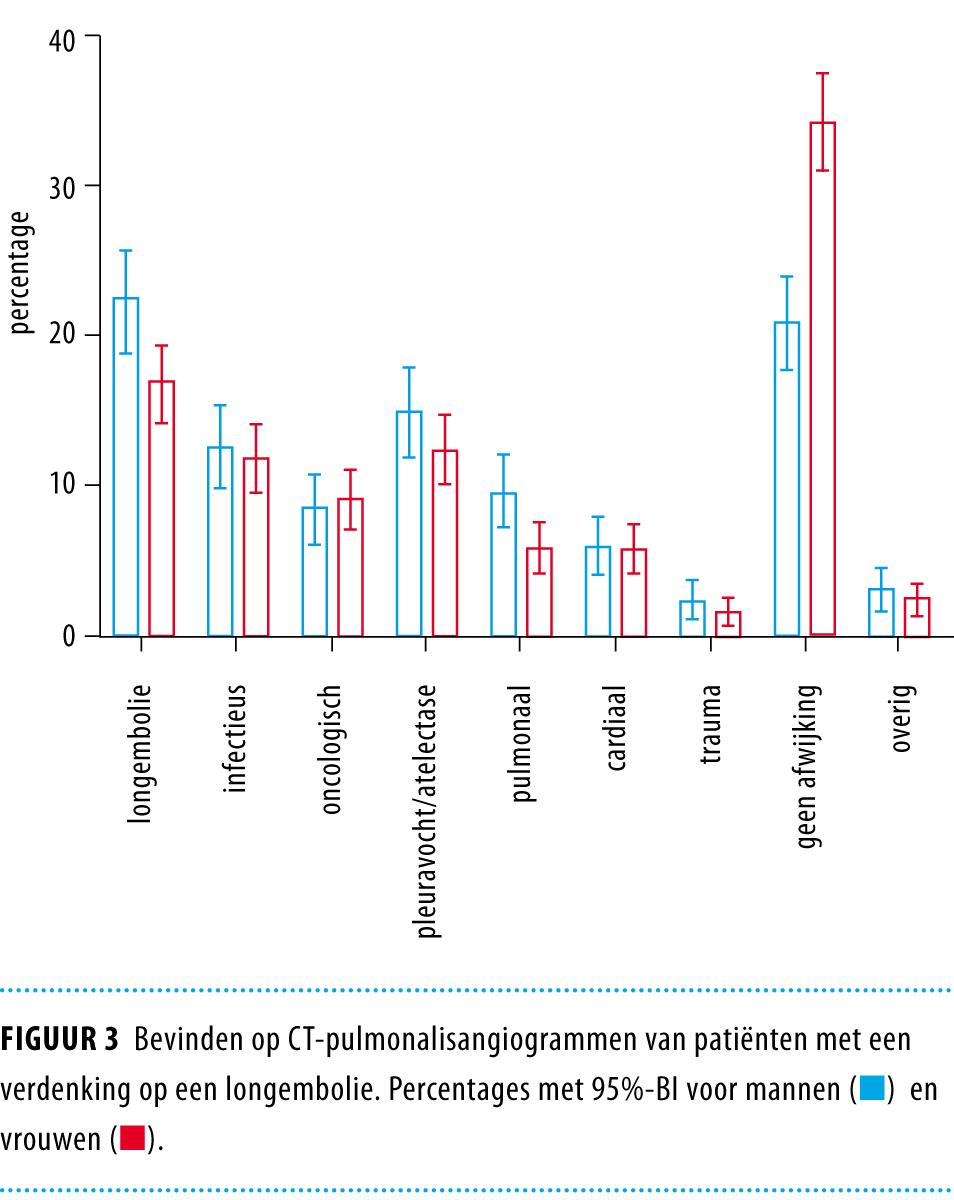
Wij bekeken de CTPA-bevindingen ook per leeftijdscategorie en per geslacht wat betreft alternatieve diagnoses. Zo viel op dat bij oudere mensen vaker pulmonale, oncologische en cardiale afwijkingen werden gezien, terwijl bij jongere mensen vaker geen afwijkingen zichtbaar waren op de CTPA (ruim 42%, zie tabel 3). Tabel 3 en figuur 3 tonen de verschillen tussen mannen en vrouwen. Het percentage CTPA’s waarop geen afwijking te zien was verschilde aanzienlijk: bij vrouwen was dit percentage 34,3% (95%-BI: 31,0-37,6) ten opzichte van 20,9% (95%-BI: 17,5-24,2) bij mannen. In de totale populatie werd bij 28,7% van de patiënten geen afwijking gezien op de CTPA.
Beschouwing
Deze studie beoogde het huidige rendement van de CTPA in kaart te brengen. Onze belangrijkste bevinding was dat het percentage positieve CTPA’s afhankelijk was van patiëntkarakteristieken en verwijzer. Wij vonden dat bij vrouwen, bij mensen tot 40 jaar en bij poliklinische patiënten winst valt te behalen als het gaat om het verwijzen van patiënten met verdenking longembolie: het percentage longembolieën of andere afwijkingen op de CTPA was voor hen relatief laag.
Het man-vrouwverschil in de effectiviteit van CTPA, dat in dit onderzoek aanwezig was, werd in eerder onderzoek ook gevonden.10 Waarom het CTPA-rendement lager is bij vrouwen, is moeilijk te zeggen. Het is tot op heden onduidelijk of de diagnose ‘longembolie’ in absolute zin evenveel voorkomt bij mannen als bij vrouwen, maar wij gaan er wel van uit dat de sensitiviteit en specificiteit van de CTPA vergelijkbaar is tussen deze 2 groepen.1,19,20 Een mogelijke verklaring zou kunnen zijn dat de klinische presentatie van longembolie verschillend is: zo wordt bij mannen vaker de diagnose longembolie gesteld middels een echo van de benen en een d-dimeerbepaling, terwijl bij vrouwen vaker een CTPA wordt gemaakt voor een conclusieve diagnose.21 Wij hadden onvoldoende gegevens om deze hypothese te toetsen. Het CTPA-rendement bleek opvallend hoog in de groep mannen met een verdenking op een recidief (39,1%; 95%-BI: 25,0-53,2) ten opzichte van de mannen zonder longembolie in de voorgeschiedenis (20,8%; 95%-BI: 17,3-24,3). Dit verschil was aanzienlijk kleiner bij vrouwen. Een mogelijke verklaring is dat mannen een grotere kans op een recidieflongembolie hebben dan vrouwen.22
De incidentie van een longembolie stijgt met de leeftijd.19,23 Uit onze resultaten blijkt dat mensen onder de 40 jaar een lager percentage aangetoonde longembolieën hadden dan mensen van 40 jaar en ouder, met een hoger percentage CTPA’s zonder aantoonbare afwijkingen. In de literatuur werd een vergelijkbare stijging van het percentage aangetoonde longembolieën gevonden met stijging van de leeftijd.10 We mogen ervan uitgaan dat, evenmin als geslacht, leeftijd niet van invloed is op de sensitiviteit en specificiteit van de CTPA.20 Ook functioneren klinische beslisregels in verschillende leeftijdsgroepen hetzelfde.24 In een onderzoek naar het verband tussen leeftijd en klinische presentatie van longembolie, leek bij ouderen (> 65 jaar) de diagnose vaker onduidelijk met een atypische presentatie van longembolie.25 In andere onderzoeken met een afkappunt van 40 jaar, werd geen verschil gevonden in de gepresenteerde symptomen tussen ouderen en jongeren.26,27
Tevens vonden wij een lager CTPA-rendement voor poliklinische patiënten die wel een hoger percentage CTPA’s zonder aantoonbare afwijkingen hadden, beide overeenkomstig met de literatuur.9,10,28 Bovendien worden patiënten die vanaf de SEH verwezen zijn, vaker volgens protocol gediagnosticeerd dan klinische patiënten.29 Dit past bij het idee dat op de SEH veelvuldig gebruik wordt gemaakt van protocollen in de diagnostiek van longembolie.
Dat poliklinische patiënten minder vaak een longembolie blijken te hebben, lijkt plausibel. De acute aard van de aandoening strookt immers niet met de minder acute aard van een afspraak bij de polikliniek.
Beperkingen Een beperking van deze studie was dat de klinische overweging van de verwijzende arts ontbrak. Zo was op het merendeel van de CTPA-aanvragen geen wells-score of d-dimeerwaarde vermeld. Evenmin konden we beoordelen of verwijzers wel volgens protocol CTPA’s aanvragen. In onze definitie van rendement gingen we er vanuit dat de CTPA werd aangevraagd met als doel de longembolie aan te tonen. Echter, in sommige situaties wordt het onderzoek aangevraagd met als doel de longembolie uit te sluiten en daarna eventueel vervolgdiagnostiek te verrichten. De in ons onderzoek gevonden verschillen zouden deels verklaard kunnen worden door een verschil in motivatie van de verwijzer, die bijvoorbeeld bij vrouwen of jonge mensen vaker onderzoek ter uitsluiting van een diagnose longembolie verricht. Uit eerdere publicaties is gebleken dat het gebruik van CTPA’s met 30% zou kunnen worden verminderd als consequent gebruik gemaakt wordt van een klinische beslisregel in combinatie met een d-dimeerbepaling.28,30,31 Ook is het belang van betere verwijzing al eerder benadrukt in verband met toenemende wachtlijsten voor CTPA en de stijging van kosten die onnodige diagnostiek met zich meebrengt.31
Een tweede beperking was de vraag in hoeverre onze bevindingen vanuit de academische setting kunnen worden vertaald naar een perifeer ziekenhuis, en vanuit de regio Leiden naar andere gebieden in Nederland. Eerder onderzoek heeft laten zien dat patiënten die zich presenteren bij een academisch ziekenhuis, anders zijn wat betreft risicofactoren dan diegenen die zich presenteren bij een perifeer ziekenhuis. Een voorbeeld hiervan is het meer vóórkomen van patiënten met een maligniteit in de academische populatie.32 Daarnaast zijn onze bevindingen gebaseerd op patiënten afkomstig uit de regio Leiden. Het is mogelijk dat resultaten voor bevolkingsgroepen, met een andere etniciteit of leeftijd, zullen verschillen van onze bevindingen.
Conclusie
Voor vrouwen, patiënten jonger dan 40 jaar en patiënten die poliklinisch worden gezien, valt winst te behalen wat betreft de hoeveelheid aangevraagde CTPA’s. Dit is relevant om kosteneffectief te werken en onnodige risico’s van deze beeldvorming te voorkomen. Het zou dus goed zijn om verder te onderzoeken met welke motivatie artsen deze groepen patiënten verwijzen en hoe dit verbeterd kan worden, om onnodige diagnostiek te voorkomen.
Leerpunten
De CT-pulmonalisangiografie (CTPA) vormt de huidige gouden standaard in het diagnosticeren van een longembolie
Het voordeel van de CTPA is dat er ook alternatieve diagnoses gesteld kunnen worden, maar de straling en het contrastmiddel zijn mogelijk nadelig voor de patiënt.
Er zijn grote verschillen binnen het ziekenhuis wat betreft het terecht doorverwijzen; de diagnose longembolie wordt op beeldvorming het meest bevestigd bij mannelijke patiënten komend vanaf de Spoedeisende Hulp.
Vrouwen en patiënten onder de 40 jaar worden vaak onterecht voor onderzoek verwezen, mogelijk door een onduidelijke klinische presentatie.
Meer onderzoek is nodig naar de motivatie van de verwijzers en hoe dit verbeterd kan worden teneinde overdiagnostiek te voorkómen en kosten te besparen.
Literatuur
Naess IA, Christiansen SC, Romundstad P, Cannegieter SC, Rosendaal FR, Hammerstrom J. Incidence and mortality of venous thrombosis: a population-based study. J Thromb Haemost. 2007;5:692-9 Medline. doi:10.1111/j.1538-7836.2007.02450.x
Stein PD, Terrin ML, Hales CA, et al. Clinical, laboratory, roentgenographic, and electrocardiographic findings in patients with acute pulmonary embolism and no pre-existing cardiac or pulmonary disease. Chest. 1991;100:598-603 Medline. doi:10.1378/chest.100.3.598
Van Strijen MJ, Bloem JL, de Monye W, et al. Helical computed tomography and alternative diagnosis in patients with excluded pulmonary embolism. J Thromb Haemost. 2005;3:2449-56 Medline. doi:10.1111/j.1538-7836.2005.01596.x
Van Rossum AB, Pattynama PM, Mallens WM, Hermans J, Heijerman HG. Can helical CT replace scintigraphy in the diagnostic process in suspected pulmonary embolism? A retrolective-prolective cohort study focusing on total diagnostic yield. Eur Radiol. 1998;8:90-6 Medline. doi:10.1007/s003300050345
Wiener RS, Schwartz LM, Woloshin S. Time trends in pulmonary embolism in the United States: evidence of overdiagnosis. Arch Intern Med. 2011;171:831-7 Medline. doi:10.1001/archinternmed.2011.178
Bossuyt PMM. De schaduwkant van betere diagnostiek. Ned Tijdschr Geneeskd. 2011;155:A3858.
Costantino MM, Randall G, Gosselin M, Brandt M, Spinning K, Vegas CD. CT angiography in the evaluation of acute pulmonary embolus. AJR Am J Roentgenol. 2008;191:471-4 Medline. doi:10.2214/AJR.07.2552
Hall WB, Truitt SG, Scheunemann LP, et al. The prevalence of clinically relevant incidental findings on chest computed tomographic angiograms ordered to diagnose pulmonary embolism. Arch Intern Med. 2009;169:1961-5 Medline. doi:10.1001/archinternmed.2009.360
Mamlouk MD, vanSonnenberg E, Gosalia R, et al. Pulmonary embolism at CT angiography: implications for appropriateness, cost, and radiation exposure in 2003 patients. Radiology. 2010;256:625-32 Medline. doi:10.1148/radiol.10091624
Groth M, Henes FO, Mayer U, Regier M, Adam G, Begemann PG. Age-related incidence of pulmonary embolism and additional pathologic findings detected by computed tomography pulmonary angiography. Eur J Radiol. 2011 (epub).
Soye JA, Loughrey CB, Hanley PD. Computed tomography pulmonary angiography: a sample of experience at a District General Hospital. Ulster Med J. 2008;77:175-80 Medline.
Bauer RW, Kerl JM, Weber E, Weisser P, Korkusuz H, Lehnert T et al. Lung perfusion analysis with dual energy CT in patients with suspected pulmonary embolism-Influence of window settings on the diagnosis of underlying pathologies of perfusion defects. Eur J Radiol. 2011;80:e476-82.
Sueyoshi E, Tsutsui S, Hayashida T, Ashizawa K, Sakamoto I, Uetani M. Quantification of lung perfusion blood volume (lung PBV) by dual-energy CT in patients with and without pulmonary embolism: Preliminary results. Eur J Radiol. 2011;80:e505-9.
Klok FA, Kruisman E, Spaan J, et al. Comparison of the revised Geneva score with the Wells rule for assessing clinical probability of pulmonary embolism. J Thromb Haemost. 2008;6:40-4 Medline. doi:10.1111/j.1538-7836.2007.02820.x
Van Belle A, Buller HR, Huisman MV, et al. Effectiveness of managing suspected pulmonary embolism using an algorithm combining clinical probability, D-dimer testing, and computed tomography. JAMA. 2006;295:172-9 Medline. doi:10.1001/jama.295.2.172
Smith-Bindman R, Lipson J, Marcus R, et al. Radiation dose associated with common computed tomography examinations and the associated lifetime attributable risk of cancer. Arch Intern Med. 2009;169:2078-86 Medline. doi:10.1001/archinternmed.2009.427
Singh J, Daftary A. Iodinated contrast media and their adverse reactions. J Nucl Med Technol. 2008;36:69-74 Medline. doi:10.2967/jnmt.107.047621
Bush WH, Swanson DP. Acute reactions to intravascular contrast media: types, risk factors, recognition, and specific treatment. AJR Am J Roentgenol. 1991;157:1153-61 Medline.
Silverstein MD, Heit JA, Mohr DN, Petterson TM, O'Fallon WM, Melton LJ III. Trends in the incidence of deep vein thrombosis and pulmonary embolism: a 25-year population-based study. Arch Intern Med. 1998;158:585-93 Medline. doi:10.1001/archinte.158.6.585
Stein PD, Beemath A, Quinn DA, et al. Usefulness of multidetector spiral computed tomography according to age and gender for diagnosis of acute pulmonary embolism. Am J Cardiol. 2007;99:1303-5 Medline. doi:10.1016/j.amjcard.2006.12.051
Robert-Ebadi H, le Gal G, Carrier M, et al. Differences in clinical presentation of pulmonary embolism in women and men. J Thromb Haemost. 2010;8:693-8 Medline. doi:10.1111/j.1538-7836.2010.03774.x
Kyrle PA, Minar E, Bialonczyk C, Hirschl M, Weltermann A, Eichinger S. The risk of recurrent venous thromboembolism in men and women. N Engl J Med. 2004;350:2558-63 Medline. doi:10.1056/NEJMoa032959
Heit JA. Risk factors for venous thromboembolism. Clin Chest Med. 2003;24:1-12 Medline. doi:10.1016/S0272-5231(02)00077-1
Righini M, le Gal G, Perrier A, Bounameaux H. The challenge of diagnosing pulmonary embolism in elderly patients: influence of age on commonly used diagnostic tests and strategies. J Am Geriatr Soc. 2005;53:1039-45 Medline. doi:10.1111/j.1532-5415.2005.53309.x
Kokturk N, Oguzulgen IK, Demir N, Demirel K, Ekim N. Differences in clinical presentation of pulmonary embolism in older vs younger patients. Circ J. 2005;69:981-6 Medline. doi:10.1253/circj.69.981
Green RM, Meyer TJ, Dunn M, Glassroth J. Pulmonary embolism in younger adults. Chest. 1992;101:1507-11 Medline. doi:10.1378/chest.101.6.1507
Arima M, Kanoh T, Takagi A, Tanimoto K, Oigawa T, Matsuda S. Clinical features of acute pulmonary thromboembolism in younger patients. Circ J. 2003;67:330-3 Medline. doi:10.1253/circj.67.330
Cereser L, Bagatto D, Girometti R, Como G, Zuiani C, Bazzocchi M. Chest multidetector computed tomography (MDCT) in patients with suspected acute pulmonary embolism: diagnostic yield and proportion of other clinically relevant findings. Radiol Med (Torino). 2011;116:219-29 Medline. doi:10.1007/s11547-010-0612-2
Arnason T, Wells PS, Forster AJ. Appropriateness of diagnostic strategies for evaluating suspected venous thromboembolism. Thromb Haemost. 2007;97:195-201 Medline.
Hoo GW, Wu CC, Vazirani S, Li Z, Barack BM. Does a Clinical Decision Rule Using D-Dimer Level Improve the Yield of Pulmonary CT Angiography? AJR Am J Roentgenol. 2011;196:1059-64 Medline. doi:10.2214/AJR.10.4200
Ten Cate-Hoek AJ, Prins MH. Management studies using a combination of D-dimer test result and clinical probability to rule out venous thromboembolism: a systematic review. J Thromb Haemost. 2005;3:2465-70 Medline. doi:10.1111/j.1538-7836.2005.01556.x
Zondag W, Klok FA, Nijkeuter M, et al. Comparison of risk profile and clinical outcome of patients after acute pulmonary embolism in university and non-university hospitals. J Thromb Haemost. 2010;8:407-9 Medline. doi:10.1111/j.1538-7836.2009.03688.x






CT-rendement?
Met veel interesse las ik het onderzoek van De Bruin et al., waarin zij beschrijven dat het rendement van CTPA's laag is voor vrouwen, mensen onder de 40 jaar, en poliklinisch verwezen patiënten. Die laatste groep valt wel mee, aangezien daar absoluut evenveel afwijkingen gevonden zijn als bij de SEH patiënten (namelijk beide ±70%; Tabel 3), ondanks relatief meer longemboliën op de SEH, en relatief meer pulmonale afwijkingen poliklinisch (logisch uiteraard).
Het lage "rendement" bij de jong volwassenen (42% g.a.) en vrouwen (34%) is in dit retrospectieve onderzoek wel informatief ("bij 1 op de 2-3 maken we de scan voor niks"), en juist in deze groepen zou de Wells-regel en d-dimeer toegepast moeten worden. Hoewel de auteurs toegeven deze data niet op aanvraagbonnen aangetroffen te hebben, vraag ik mij af of het niet mogelijk is via de patiëntnummers in het EPD de labuitslagen van deze patiënten erbij te zoeken? Dat geeft ons namelijk antwoord of het lage rendement te wijten is aan het niet volgen van de juiste diagnostische strategie, of intrinsiek in deze populatie ligt.
Dat laatste zou overigens wel eens het geval kunnen zijn. Wat te doen met een jonge vrouw van 35 jr die zich presenteert met hoesten, 38gr temp, een CRP van 21 en positieve d-dimeer?
Dit kan goed een simpele luchtweginfectie of pneumonie zijn, en we weten nu dat we 40% kans hebben op een CTPA zonder afwijkingen. Moeten we deze vrouw dan eerst observeren of maar pragmatisch behandelen met antibiotica? Op basis van Tabel 3 is de kans op een longembolie nog steeds 15%, en dat is niet een diagnose die we graag missen. In die zin is de term "rendement" wat raar, want in dergelijke gevallen geeft een "negatieve" CTPA ons wel degelijk informatie: de kans op longembolie daalt van 15% naar 0%, en de patiënt kan veilig naar huis. Echter, als we die 330 CTPA's (NNH) zouden vermijden, zouden we 1 geval van toekomstige kanker voorkomen, maar 50 longembolieën in het heden missen. De vraag is waar meer mensen aan zouden overlijden..
Zodoende is het "rendement" van een CTPA zonder afwijkingen er wel, alleen moeten we op zoek naar een methode om die informatie op een andere manier (zonder stralingsbelasting) te kunnen verkrijgen om veilige beslissingen te kunnen nemen. De huidige d-dimeer strategie is namelijk ook nog niet perfect (30% rendement mbt longembolie), maar wel de standaard.
Nick Wlazlo
AGIKO Interne Geneeskunde, Catharina Ziekenhuis, Eindhoven
CT bij longembolie (reactie auteurs)
Met belangstelling lazen wij de reactie van collega Wlazlo op ons artikel waarin wij het percentage positieve CT scans gemaakt bij patiënten met de verdenking op een longembolie beschreven. De uitkomsten hebben we gerelateerd aan verschillende verwijzende specialismen en daarnaast aan patiëntkenmerken als leeftijd en geslacht.
Het zou van toegevoegde waarde kunnen zijn om voor alle patiënten in de laboratoriumuitslagen na te gaan of er een D-dimeer bepaald is, en zo ja, wat de waarde daarvan was. Het komt echter geregeld voor dat er ondanks een niet bepaalde of zelfs ondanks een lage D-dimeer toch een CT-longembolie wordt gemaakt, bijvoorbeeld volgens het 'triple rule out' protocol. Op die manier kunnen door een enkel onderzoek een longembolie, aortadissectie en een acuut coronair syndroom worden uitgesloten.
Aanvullend moet gezegd worden dat het aantal positieve CT-scans in de beschreven Leidse populatie (circa 19%) zeker niet lager is dan in eerder beschreven onderzoek uit de Verenigde Staten en uit andere Europese landen. Een van de doelen van dit onderzoek was dan ook om te kijken in welke patiëntengroepen een betere opbrengst te behalen zou zijn met de CT waardoor we in de toekomst zo min mogelijk vermijdbare CT scans zullen maken.
Wat betreft de individuele kans van een patiënt op een longembolie: deze hangt van vele risicofactoren af, niet alleen van de leeftijd en het geslacht. In ons onderzoek hadden we geen gegevens over de andere risicofactoren in deze patiëntenpopulatie.
De term rendement is in ons artikel uitgelegd als de opbrengst van de CT scans gemaakt voor de verdenking longembolie, we hebben daarbij echter wel de kanttekening geplaatst dat het maken van de CT scan in sommige gevallen eerder ter uitsluiting van een longembolie is dan ter bevestiging van de longembolie, en dat rendement dus een bredere definitie heeft dan alleen het percentage positieve CT scans. De boodschap van ons artikel was dan ook niet om te adviseren om minder CT scans te maken, maar inderdaad, zoals collega Wlazlo noemt, om onderzoek naar een veiliger methode om een longembolie aan te tonen, dan wel uit te sluiten, te stimuleren.
Suzanne Cannegieter en Kirsten van Langevelde.
Onderzoek naar diagnostische opbrengst CTPA
Met veel belangstelling lazen wij het artikel waarin De Bruin et al. het rendement van de CT van de pulmonaalarteriën (CTPA) bij patiënten met verdenking op een longembolie onderzochten.
Recent hebben wij een studie uitgevoerd naar de diagnostische opbrengst van CTPA waarin daarnaast is onderzocht of er verschillen waren tussen de aanvragende specialismen, in welke mate het protocol met betrekking tot de Wells-score en D-dimeerbepaling werd opgevolgd, en of er onafhankelijke voorspellers voor waren.
Retrospectief werden de elektronische en papieren dossiers bestudeerd van alle patiënten met een eerste CT-thorax met verdenking op longembolieën tussen 1 januari 2010 en 31 december 2010. Van de 974 patiënten werd bij 224 patiënten (23%) een longembolie gevonden. Tegenover 19,1% in de studie van De Bruin et al. De verschillen in diagnostische opbrengst tussen de aanvragende specialismen bleken kleinen bovendien niet statistisch significant.
Net als De Bruin et al. vonden wij een significant lagere opbrengst van de CTPA bij vrouwen. De opbrengst was tevens minder groot bij patiënten met een cardiale belasting, COPD of interstitieel longlijden. Mannelijk geslacht en hogere leeftijd (> 50 jaar) waren daarentegen geassocieerd met een significant hogere opbrengst.
Wij vonden slechts bij 12,9% van de dossiers een Wells-score. Een D-dimeer was in 61.7% van de gevallen voorafgaand aan de CTPA bepaald. Bij een hoge Wells-score werd bij 59% van de gevallen alsnog - of voortijdig - een D-dimeer aangevraagd. Het is bekend dat een voortijdige uitslag van het D-dimeer de klinische inschatting van artsen op een longembolie beïnvloedt (Douma et al, Thromb Res 2010). Tevens is gebleken dat het gebruik van de CTPA en de daarmee gepaard gaande stralingsbelasting met 30% kan worden teruggebracht als consequent gebruik gemaakt wordt van een klinische beslisregel in combinatie met een d-dimeerbepaling. Ons onderzoek laat zien dat de D-dimeer en Wells-score in de praktijk veelal onafhankelijk van elkaar worden bepaald en beoordeeld.
Er lijkt behoefte te zijn aan diagnostische algoritmen die beter aansluiten bij de dagelijkse praktijk. Hierin zou meer aandacht moeten worden besteed aan de groeiende kennis over de kans op (het vinden van) een longembolie in de verschillende subgroepen.
Totdat dergelijke beslisregels zijn ontwikkeld en gevalideerd, valt het te overwegen om in het aanvraagsysteem voor CTPA een stap in te bouwen waarin de aanvrager de Wells-score en eventueel de D-dimeer in kan vullen, teneinde het risico op overdiagnostiek te verminderen.
M.A. Leijstra, S. Walen, M.F. Boomsma, J.W.K. van den Berg, Isala Klinieken Zwolle
Negatieve CT's bij longembolie zijn broodnodig
Ten tijde van het verschijnen van dit artikel dacht ik: 'volgens mij is het percentage negatieve scans onlosmakelijk verbonden aan hoe klein je de kans wil maken om de diagnose te missen. Vrijwel direct nadat het artikel verscheen zijn we daarmee aan de slag gegaan en nu, jaren later, is het resultaat daarvan gepubliceerd: http://dx.doi.org/10.1371/journal.pone.0150891
En inderdaad: je zit vast aan ongeveer 2/3 negatieve scans. Heb je er minder, dan mis je waarschijnlijk teveel longembolieën...
Yvo Smulders