Samenvatting
Doel
Onderzoeken wat de ervaringen zijn van vrouwen en zorgverleners met de behandeling van een niet-vitale zwangerschap met misoprostol in de eerste lijn, en in hoeverre toevoeging van deze behandeling aan de eerste lijn een verwijzing naar de tweede lijn voorkómt.
Opzet
Retrospectieve ‘mixed methods’-studie
Methode
Wij includeerden zwangere vrouwen die bij een amenorroeduur van minder dan 12 weken een niet-vitale zwangerschap hadden en die in het kader van een reeds lopende pilotstudie werden behandeld door eerstelijnsverloskundigen in Nijmegen-Lent. Gegevens over de resultaten van de behandeling en de patiënttevredenheid werden verzameld als kwantitatieve uitkomstmaten en ondergingen descriptieve analyse. Daarnaast werden semigestructureerde interviews gehouden met 5 vrouwen en 5 eerstelijnszorgverleners; hun ervaringen met deze behandeling vormden de kwalitatieve uitkomstmaat.
Resultaten
Er werden 25 niet-vitale zwangerschappen van 24 vrouwen geïncludeerd. 23 van deze 24 vrouwen waren tevreden over de behandeling en 18 vrouwen gaven aan dat zij bij een toekomstige niet-vitale zwangerschap opnieuw voor eerstelijnsbehandeling zouden kiezen. Bij 56% van de niet-vitale zwangerschappen kon verwijzing van de vrouw naar de tweede lijn voorkómen worden. Uit de diepte-interviews met vrouwen en zorgverleners kwamen 4 thema’s naar voren: ‘zorgkeuze’, ‘samenwerking in de zorgketen’, ‘bekwaamheid van verloskundigen en het vertrouwen van de vrouw hierin’, en ‘teleurstellingen’. ‘Patiëntgerichte zorg’ was een overkoepelend thema.
Conclusie
Eerstelijnsbehandeling van een niet-vitale zwangerschap met misoprostol is voor vrouwen en zorgverleners een acceptabel alternatief voor de tweede lijn. Toevoeging van de behandeling met misoprostol aan de eerste lijn voorkómt bij ruim de helft van de vrouwen die voor deze behandeling kiezen, een verwijzing naar de tweede lijn.
artikel
Inleiding
Gemiddeld 10-15% van alle bevruchtingen resulteert in een niet-vitale zwangerschap.1 Er is sprake van een niet-vitale zwangerschap bij een lege vruchtzak zonder foetus of als de hartactie afwezig is bij een foetus met een kruin-stuitlengte ≥ 7 mm. Er bestaan verschillende behandelmogelijkheden voor een niet-vitale zwangerschap: expectatief beleid, medicamenteuze behandeling met misoprostol en chirurgische behandeling (curettage).2 In Nederland vindt medicamenteuze behandeling poliklinisch plaats in de tweede lijn. In 2018 heeft het ministerie van Volksgezondheid, Welzijn en Sport (VWS) een taskforce opgericht met als doel om ‘de juiste zorg op de juiste plaats’ te leveren. Dit betekent het voorkómen van duurdere zorg, en eventueel vervangen en verplaatsen van zorg.3
Het doel van deze studie is te onderzoeken wat de ervaringen van vrouwen en zorgverleners zijn met eerstelijnsbehandeling met misoprostol van een niet-vitale zwangerschap. Ook onderzoeken we in hoeverre de behandeling met misoprostol in de eerste lijn voorkómt dat deze vrouwen verwezen moeten worden naar de tweede lijn.
Methode
We verrichtten een retrospectieve ‘mixed methods’-studie, waarin kwantitatieve en kwalitatieve onderzoeksmethoden waren geïntegreerd. Kwantitatieve gegevens werden verzameld in de periode januari 2018-december 2019 bij 2 verloskundepraktijken in Nijmegen-Lent (Ode Verloskundigen en Waalsprong Verloskundigen) in samenwerking met huisartsenpraktijken en apotheken in de regio en het Radboudumc.
Voor dit project kregen vrouwen met een intra-uteriene niet-vitale zwangerschap en een amenorroeduur van minder dan 12 weken de mogelijkheid om behandeld te worden met misoprostol in de eerste lijn. Exclusiecriteria waren onder andere extra-uteriene graviditeit – of een vermoeden hiervan – of zwangerschap op een nog onbekende locatie, overgevoeligheid voor prostaglandinen, en bloedingscomplicaties bij een eerdere bevalling of miskraam. Aangezien dit een pilotstudie betrof met verplaatste zorg vanuit het ziekenhuis, werd dezelfde informatie, keuzevrijheid en behandeling gegeven als aan vrouwen die zorg in het ziekenhuis ontvangen.
De vrouwen kregen informatie via een digitale patiëntenfolder (www.radboudumc.nl/patientenzorg/aandoeningen/miskraam). De behandeling bestond uit misoprostol 800 µg 1 dd vaginaal gedurende 2 dagen, voorgeschreven door de huisarts en uitgegeven door de eerstelijnsapotheek; 1-2 weken later werd een controle-echo verricht. Na de behandeling werd aan alle vrouwen per mail een vragenlijst gestuurd over hun tevredenheid over deze eerstelijnsbehandeling. Ook keken we naar de effectiviteit van misoprostol in de eerste lijn, waarbij de behandeling als effectief werd beschouwd als de vrouw niet werd verwezen naar de tweede lijn.
In het kwalitatieve onderdeel werden semigestructureerde interviews gehouden met 5 betrokken vrouwen, 1 huisarts en 4 verloskundigen aan de hand van vooraf opgestelde topiclijsten. Deze interviews vonden plaats in het voorjaar van 2020. Bij de rekrutering werd rekening gehouden met bepaalde kenmerken om een zo groot mogelijke heterogene samenstelling te verkrijgen. Kenmerken van vrouwen waren: leeftijd, etniciteit, opleidingsniveau, wel of niet eerder een miskraam gehad, en wel of niet succesvol behandeld met misoprostol in de eerste lijn. Kenmerken van zorgverleners waren: aantal jaren ervaring en de praktijk waarin zij werkzaam waren. De interviews duurden 15-45 minuten en werden, na toestemming van de deelnemer, opgenomen en letterlijk getranscribeerd.
Analyse
Kwantitatieve gegevens werden op descriptieve wijze geanalyseerd met SPSS Statistics versie 25. Kwalitatieve data-analyse werd verricht met het programma Atlas.ti versie 8.4. Hierin werden de gegevens gecodeerd en gethematiseerd (door LH) middels een codeboom. 30% van de transcripten werden ook door een tweede codeur (JvD) gecodeerd. De codebomen voor vrouwen en zorgverleners werden na zorgvuldige analyse van de gegevens door beide codeurs en in samenspraak met een expert op het gebied van kwalitatief onderzoek (MH) samengevoegd tot één codeboom. De Commissie Mensgebonden Onderzoek (CMO) regio Arnhem-Nijmegen gaf toestemming voor dit onderzoek (dossiernummer 2019-6060).
Resultaten
Kwantitatieve resultaten
In de periode januari 2018-december 2019 werden 199 niet-vitale zwangerschappen gediagnosticeerd in de 2 eerstelijnsverloskundepraktijken, waarvan uiteindelijk 25 niet-vitale zwangerschappen bij 24 vrouwen werden geïncludeerd (figuur). De kenmerken van deze vrouwen staan in tabel 1.
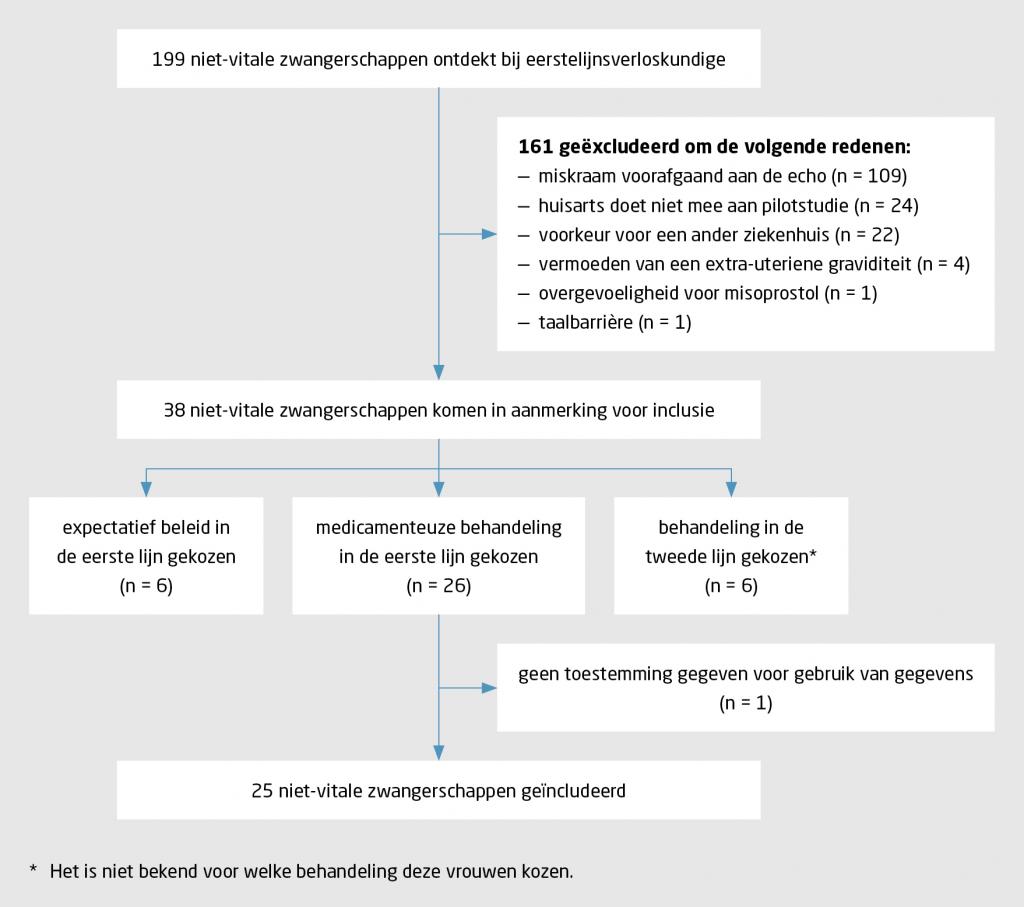

Bij 14 (56%) van de niet-vitale zwangerschappen was de behandeling in de eerste lijn succesvol. Van de 11 vrouwen (44% van de zwangerschappen) die alsnog verwezen werden naar de tweede lijn, werden er 5 expectatief behandeld; 3 werden opnieuw behandeld met misoprostol en 3 ondergingen een curettage (tabel 2).
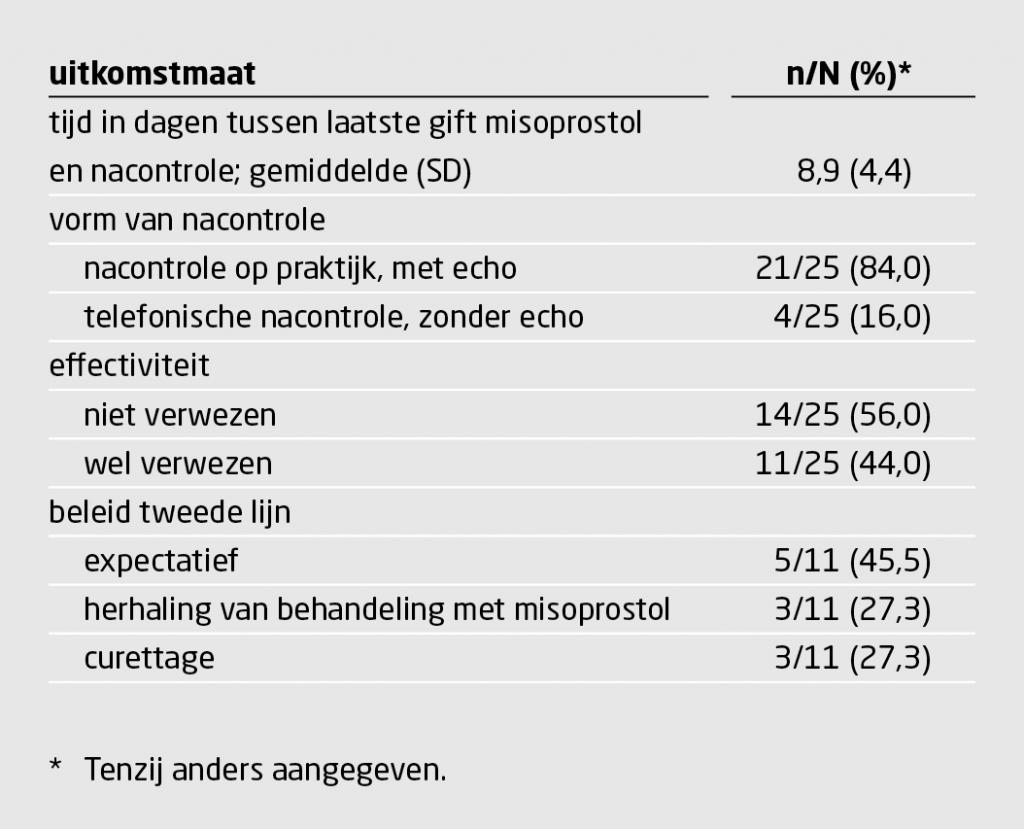
Over de 25 behandelde niet-vitale zwangerschappen werden 24 (96%) onlinevragenlijsten ingevuld; niet alle lijsten waren volledig ingevuld. Van 23 vrouwen gaven er 22 (96%) aan dat ze tevreden waren over de eerstelijnsbehandeling, 17 van 21 vrouwen (81%) waren tevreden over de kennis van de verloskundige en 22 van 23 vrouwen (96%) waren tevreden over het aantal contactmomenten met de verloskundige. Ten slotte gaven 18 van de 24 vrouwen (75%) aan dat zij opnieuw voor behandeling met misoprostol in de eerste lijn zouden kiezen als zich in de toekomst nogmaals een niet-vitale zwangerschap voor zou doen.
Kwalitatieve resultaten
In de thematische analyse kwamen 4 thema’s naar voren: ‘zorgkeuze’, ‘samenwerking in de zorgketen’, ‘bekwaamheid van verloskundigen en het vertrouwen van de vrouw hierin’ en ‘teleurstellingen’. ‘Patiëntgerichte zorg’ was een overkoepelend thema.
Zorgkeuze
Alle deelnemers, zowel vrouwen als zorgverleners, ervoeren de eerstelijnsbehandeling met misoprostol als toegankelijk en persoonlijk. Zorgverleners vonden de behandeling een service aan de vrouw, omdat zij de vrijheid had om wel of niet voor het ziekenhuis te kiezen. Ook vrouwen vonden dit prettig, omdat ze nu bij hun eigen verloskundige, met wie zij al een vertrouwensband hadden, konden blijven.
‘[…] ik vind het wel fijn dat de optie er is dat je de miskraam zelf kan opwekken thuis middels die medicatie. […] Dat gewoon je eigen verloskundige je kan begeleiden en als je vragen hebt, kun je hen bellen. Dat je niet dan nog weer het hele poppenhuis van het hele ziekenhuis en een nieuwe verloskundige hebt en daar ook allemaal weer echo’s.” (Respondent 3, nullipara, eerste miskraam)
Zorgverleners vonden het fijn de zorg te kunnen afronden voor de vrouwen en zagen het als uitbreiding op hun normale takenpakket. Ze vertelden veel aandacht te hebben voor de psychosociale component. Dit beaamden de vrouwen, die vertelden dat de verloskundigen zeer betrokken waren en dat het contact laagdrempelig was.
Samenwerking in de zorgketen
Volgens alle zorgverleners is goede samenwerking in de zorgketen essentieel om de behandeling met misoprostol in de eerste lijn aan te kunnen bieden. Goede informatie aan alle ketenpartners is hiervoor noodzakelijk. Doordat de zorgverleners regelmatig overleg hadden en de lijnen kort waren, verliep dit gemakkelijk.
‘De huisarts moet goed ingelicht worden. […] De verloskundige en de gynaecoloog moeten goed op de hoogte zijn [van het project], want als er een paar kinken in de kabels zitten en iemand weet niet precies hoe en wat, dan krijg je alweer obstakels.’ (Zorgverlener 1, verloskundige)
Hoewel de meeste zorgverleners een goede samenwerking met de apotheken ervoeren, gaf één verloskundige aan dat de apotheek aanvankelijk mogelijk niet goed was ingelicht, omdat onvoldoende misoprostol voorradig was. Een andere verloskundige benoemde ook het belang van goede voorlichting over het offlabelgebruik van misoprostol. Voor de meeste vrouwen was echter duidelijk hoe ze het medicijn moesten gebruiken, doordat ze heldere voorlichting van zowel de verloskundige als de apotheek hadden gekregen.
Bekwaamheid van verloskundigen en het vertrouwen van de vrouw hierin
De meeste verloskundigen gaven aan dat zij aanvankelijk soms onzeker waren over een echobeeld vóór of na de behandeling. Meestal werd overlegd met collega’s, maar ook een extra echo, overleg met de gynaecoloog of verwijzing werden als oplossing genoemd. De verloskundigen zeiden behoefte te hebben aan een duidelijk protocol en dat een gevoel van bekwaamheid samenhangt met ervaring.
‘[…] dan krijg je ook steeds meer ervaring. En in het begin heb je dan nog wel zoiets van: dat je nog zo’n ieniemienie transsone ruimte [op de echo] ziet en denkt: ja? Is dit nou compleet of niet? Maar dat is ook een soort van al doende leert men proces.’ (Zorgverlener 4, verloskundige)
Vrouwen voelden zich veilig tijdens de behandeling, omdat ze vertrouwen hebben in de verloskundige en daarnaast weten dat het ziekenhuis altijd nog achter de hand is. Bijna alle vrouwen vonden dat de verloskundige goede voorlichting had gegeven, hoewel één vrouw aangaf dat de informatie wat oppervlakkig was. Ook had deze vrouw onzekerheid ervaren bij de verloskundige over het echobeeld na de behandeling.
Teleurstellingen
Zowel zorgverleners als vrouwen ervoeren enkele belemmeringen bij de behandeling. Bijna alle vrouwen gaven aan het moeilijk te vinden te moeten wachten op de tweede diagnostische echo, omdat ze dan geen controle hadden over het verloop van de miskraam en tegelijkertijd behoefte hadden aan afsluiting.
‘[…] die 2 weken wachten, dat had voor mij niet per se gehoeven. Dat duurde echt heel lang. En vooral omdat je dan niet weet waar je aan toe bent, want het kan ineens komen, of níét. Dus je kan eigenlijk ook niks doen […] want het kan zomaar zover zijn.’ (Respondent 2, nullipara, tweede miskraam)
2 vrouwen werden in verband met een niet-succesvolle behandeling alsnog verwezen naar het ziekenhuis, wat leidde tot teleurstelling. Tot slot gaf de meerderheid van de verloskundigen aan dat zij een beperking hadden ervaren in het slechts geringe aantal deelnemende huisartsen in deze pilotstudie. Hierdoor kon aan sommige vrouwen deze behandeling niet geboden worden.
Patiëntgerichte zorg als overkoepelend thema
Na analyse blijkt er één overkoepelend thema te zijn: ‘patiëntgerichte zorg’. Alle zorgverleners en vrouwen gaven aan dat zij het belangrijk vinden dat de zorg patiëntgericht is en zij hadden deze behandeling ook zo ervaren. De verloskundigen waren zeer betrokken bij het behandelingsproces en stemden de behandeling samen met de vrouw af op haar behoeften.
‘En de zwangere [staat] centraal door het in de eerste lijn te houden. Dus, bij de verloskundige en bij de huisarts.’ (Zorgverlener 2, verloskundige)
De vrouw stond centraal in de zorgketen en deelnemers gaven aan dat de behandeling en samenwerking met andere zorgverleners gemakkelijk en snel verliep. Vrijwel altijd was de medicatie direct verkrijgbaar voor de vrouw, wat ook een belangrijke motivatie was om mee te doen aan de pilotstudie.
Beschouwing
Deze studie laat zien dat de eerstelijnsbehandeling van een niet-vitale zwangerschap met misoprostol gepaard gaat met een hoge mate van patiënttevredenheid en dat bij meer dan de helft van de vrouwen bij wie de miskraam niet vanzelf op gang komt, een verwijzing naar de tweede lijn kan worden voorkómen.
Uit de diepte-interviews met de vrouwen kwam naar voren dat de meeste vrouwen tevreden zijn over deze eerstelijnsbehandeling. Vrouwen en zorgverleners vinden de behandeling patiëntgericht en staan positief tegenover bredere implementatie hiervan. Dit past goed bij het maatschappelijke doel van het ministerie van VWS, omdat het verplaatsen van deze zorg van de tweede naar de eerste lijn zorgt voor persoonlijkere en toegankelijkere zorg.3
Vrouwen en zorgverleners geven aan dat zij persoonlijke, laagdrempelige zorg en continuïteit van zorg van groot belang vinden. In de tweede lijn komen deze 2 aspecten samen in de vroege-zwangerschapspoli’s.4 In Engeland waren vrouwen zeer tevreden over de behandeling met misoprostol in een vroege-zwangerschapspoli.5 Uit onze pilotstudie blijkt dat die hoge patiënttevredenheid ook voor de eerste lijn geldt en dat zij onder meer te danken is aan de grote betrokkenheid van de eerstelijnsverloskundigen. Deze tevredenheid werd eerder ook gevonden in studies uit lagelonenlanden.6,7 Voor zover ons bekend, is niet eerder onderzoek verricht naar de effectiviteit van deze zorguitbreiding in de eerste lijn in hogelonenlanden. Onze resultaten wijzen erop dat deze behandeling ook in Nederland een voor vrouwen acceptabel alternatief is voor de behandeling in de tweede lijn.
Hoe nu verder?
De effectiviteit van deze extra behandelingsoptie kan wellicht nog verder verhoogd worden. Door beperkte ervaring waren de verloskundigen in deze pilotstudie mogelijk nog voorzichtig met doorverwijzen. Tevens bleek dat bij bijna de helft van de alsnog verwezen vrouwen een expectatief beleid werd gevoerd in de tweede lijn. Mogelijk kan het tijdsinterval tussen het gebruik van misoprostol en de nacontrole worden verlengd. Uit de diepte-interviews is gebleken dat verloskundigen zich voldoende bekwaam voelen om deze behandeling uit te voeren, maar dat zij wel behoefte hebben aan een duidelijk protocol.
In 2020 verscheen de multidisciplinaire richtlijn ‘Miskraam’.8 Hierin wordt geadviseerd om bij medicamenteuze behandeling de combinatie van mifepriston en misoprostol aan te bieden. De richtlijn vermeldt een verschil in behandelsucces tussen de combinatie van mifepriston en misoprostol (bij 85% succesvol) en misoprostol alleen (bij 58% succesvol).8 Over de regionale organisatie van miskraamzorg adviseert de richtlijn samenwerking tussen de eerste en tweede lijn. Hierbij zijn volgens de richtlijn continuïteit van zorgverlener, toegewijde voorzieningen met bekwame zorgverleners en voldoende aandacht voor de beleving belangrijk.
Er zijn grootschaliger vervolgstudies nodig. Daarin kunnen de resultaten van onze pilotstudie – met inachtneming van de richtlijn ‘Miskraam’ en op voorwaarde dat de huisarts mifepriston mag voorschrijven – worden gebruikt om de regionale samenwerking tussen de eerste een tweede lijn te optimaliseren.
Conclusie
Medicamenteuze behandeling van een niet-vitale zwangerschap in de eerste lijn is effectief en vormt voor vrouwen en zorgverleners een acceptabel alternatief voor de behandeling in de tweede lijn.
Literatuur
Nybo Andersen AM, Wohlfahrt J, Christens P, Olsen J, Melbye M. Maternal age and fetal loss: population based register linkage study. BMJ. 2000;320:1708-12. doi:10.1136/bmj.320.7251.1708. Medline
Trinder J, Brocklehurst P, Porter R, Read M, Vyas S, Smith L. Management of miscarriage: expectant, medical, or surgical? Results of randomised controlled trial (miscarriage treatment (MIST) trial). BMJ. 2006;332:1235-40. doi:10.1136/bmj.38828.593125.55. Medline
Ministerie van Volksgezondheid, Welzijn en Sport. De Juiste Zorg op de Juiste Plek. www.dejuistezorgopdejuisteplek.nl/over-ons, geraadpleegd op 31 maart 2020.
Goddijn M, de Jager F, Kaaijk EM, van der Veen F, Ankum WM, Hajenius PJ. Problemen vroeg in de zwangerschap vereisen speciale zorg: ‘Jonge zwangerschapsunits’. Ned Tijdschr Geneeskd. 2009;153:A601.
Shankar M, Economides DL, Sabin CA, Tan B, Kadir RA. Outpatient medical management of missed miscarriage using misoprostol. J Obstet Gynaecol. 2007;27:283-6. doi:10.1080/01443610701213927. Medline
Fawole AO, Diop A, Adeyanju AO, Aremu OT, Winikoff B. Misoprostol as first-line treatment for incomplete abortion at a secondary-level health facility in Nigeria. Int J Gynaecol Obstet. 2012;119:170-3. doi:10.1016/j.ijgo.2012.06.012. Medline
Cleeve A, Byamugisha J, Gemzell-Danielsson K, et al. Women’s acceptability of misoprostol treatment for incomplete abortion by midwives and physicians - secondary outcome analysis from a randomized controlled equivalence trial at district level in Uganda. PLoS One. 2016;11:e0149172. doi:10.1371/journal.pone.0149172. Medline
Richtlijn Miskraam. Utrecht: Federatie Medisch Specialisten; 2020.






Reacties