Beste collega’s,
In dit artikel hebben we het over een beet van de Nederlandse adder, de enige gifslang die in ons land in de vrije natuur leeft. Vooral bij kinderen kan de reactie op addergif ernstig zijn. Daarbij zit het risico in snelle volumedepletie, lokale necrose, hypotensie, hemolyse, orgaanfalen en anafylaxie. Wij beschrijven een patiënt die antiserum nodig had.
De patiënt, een 11-jarige jongen, werd gebeten door een slang. Op survivalkamp in augustus vond hij de opgerolde slang in het heide- en bosrijke dal van de rivier de Reest, tussen Drenthe en Overijssel. De slang beet hem in de basis van de rechter duim (figuur 1). Er ontstond een felle pijn en zwelling van de hand en arm. De kampleiding belde de spoedpost en maakte een foto van de slang (figuur 2).
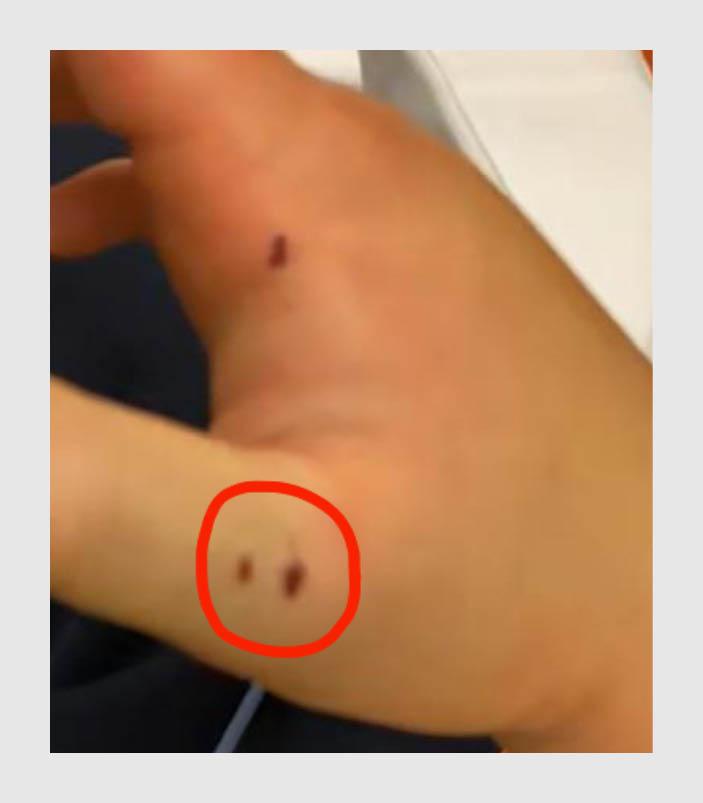

De spoedpost adviseerde om geen tourniquet aan te leggen, de wond niet uit te zuigen en patiënt zoveel mogelijk geïmmobiliseerd naar de SEH te brengen. Een uur na de beet arriveerde de patiënt op de SEH in Zwolle. Bij binnenkomst werd de patiënt beoordeeld volgens de ABCDE-systematiek en werd aanvullend laboratoriumonderzoek verricht (tabel 1). De patiënt was bleek en klam. Op de SEH had hij een kortdurende vasovagale reactie (< 1 min), waarna hij braakte en snel…




Langetermijneffecten beet aspisadder
Mijn zoon is 7 jaar geleden gebeten door een aspisadder, vergelijkbaar met dit verhaal. Hij was ook 11.
Hij heeft last van ernstige vermoeidheidsklachten. Kan er een relatie bestaan tussen de beet en de klachten?
reactie auteurs
Beste Marije,
Dank voor je vraag. Een heftig verhaal over je zoon.
Of je na een slangenbeet langdurig klachten kan houden is onder andere in 2018 onderzocht door onderzoekers aan de medische faculteit van Colombo, Sri Lanka. Het ging om een zogenaamde 'population based study' onder 8707 plattelandsbewoners. Het gaat in Sri Lanka natuurlijk over zeer verschillende giftige slangen, maar ook wel over slangen met 'addergif'. 816 van de ondervraagde mensen was door een gifslang gebeten en 112 daarvan hielden zeer langdurig klachten (gemiddeld 12,5 jaar). Het ging bijvoorbeeld over klachten als hoofdpijn, duizeligheid, spierpijn, oogklachten, haarverlies, buikpijn en zelfs somberheid. Moeheid staat er in dat onderzoek niet bij, maar als je naar deze klachten kijkt zou langdurige moeheid misschien ook wel bij de langdurige klachten na een slangenbeet passen.
Tegelijk zie ik in de praktijk ook best wat jongeren tussen 11 en 18 jaar die ook langdurig moe zijn zonder dat ze door een slang zijn gebeten. Of er bij jouw zoon verband bestaat tussen zijn moeheid en de slangenbeet is dus niet zeker. Misschien goed om een keer samen met je huisarts op zoek te gaan naar mogelijke andere oorzaken. Kort antwoord op je vraag: ja, er kan verband bestaan tussen de adderbeet en jouw zoons klachten, maar kijk ook naar mogelijk andere oorzaken.
Long-term health complications following snake
envenoming.
Subashini Jayawardana1
Carukshi Arambepola2
Thashi Chang3
Ariaranee Gnanathasan3
1Department of Allied Health Sciences,
Faculty of Medicine, University
of Colombo, Colombo, Sri Lanka;
2Department of Community Medicine,
Faculty of Medicine, University
of Colombo, Colombo, Sri Lanka;
3Department of Clinical Medicine,
Faculty of Medicine, University of
Colombo, Colombo, Sri Lanka
Aspisadder
Hallo heer Beijaert,
Het klopt dat het moeilijk te achterhalen is waar de klachten vandaan komen. De relatie tussende beet en de klachten is natuurlijk niet aan te tonen. Er is daarna ook corona overheen gekomen. Dus long covid zou ook kunnen. Echter de klachten zijn er al jaren. Het gaat ook om concentratie klachten, spiervermoeidheid en ook somberheid. Mijn zoon heeft daarnaast een snelle groei doorgemaakt, waardoor bindweefsel is gescheurd. Hij is nu 1.95m. Ik zou graag weten waar de klachten vandaan komen en of er iets aan te doen is.
De volgen de stap is genetisch onderzoek in het UMC.
Met vriendelijke groet, Marije van Ravensberg