Bijdragen in de rubriek ‘Nieuwe technieken’ gaan over technische mogelijkheden binnen de geneeskunde die nieuw zijn, zodat er nog niet veel bewijs is, maar waarbij de beschikbare feiten toch zo interessant zijn, dat lezers de informatie nuttig zullen vinden. Of de beschreven technieken na verder onderzoek uiteindelijk tot de gangbare medische praktijk zullen gaan behoren, zal moeten blijken.
Samenvatting
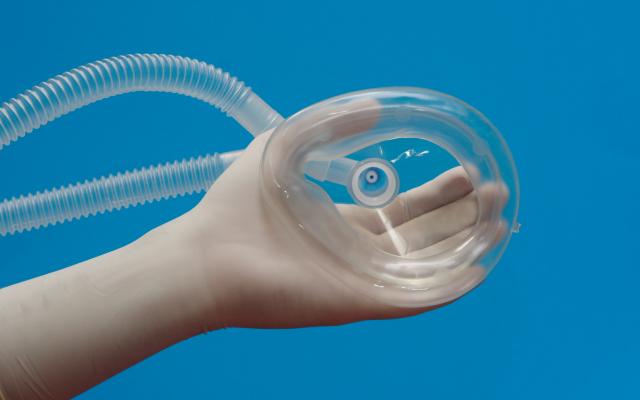
Procedurele sedatie en analgesie met lachgas is een nieuwe vorm van sedatie voor angstige of pijnlijke kinderen op de SEH in Nederland. Het gas wordt via een mondkapje ingeademd en vereist geen intraveneuze toegang. Bovendien heeft lachgas geen invloed op de respiratie en circulatie en blijven de luchtwegreflexen intact, waardoor het kind niet nuchter hoeft te zijn. Kinderen die worden behandeld met lachgas, ervaren significant minder pijn en ongemak vergeleken met alleen conventionele behandeling met pijnbestrijding. Ook is de tevredenheid bij hun ouders groot. Deze vorm van sedatie kan gebruikt worden voor nagenoeg elke procedure waarbij kinderen angstig zijn en waarbij verwacht wordt dat enkel de inzet van technieken van psychologische gedragsbeïnvloeding tekort zal schieten. Doordat slechts lichte sedatie wordt gebruikt is de algemene consensus dat deze techniek ook door niet-anesthesiologen veilig kan worden toegepast.



Reacties