Samenvatting
Doel
De inspanningscapaciteit en de onderliggende fysiologische parameters in kaart brengen van patiënten die van vanwege covid-19 invasief beademd zijn geweest en die medisch-specialistisch, klinisch revalideren. Aan de hand van deze gegevens kan een veilige training worden opgesteld om de fysieke fitheid van deze patiënten te vergroten.
Opzet
Een retrospectieve cohortstudie.
Methode
24 patiënten die klinisch revalideerden in revalidatiecentrum Heliomare voerden een maximale inspanningstest uit met ademgasanalyse, ecg-registratie, bloeddruk- en zuurstofsaturatiemeting. Bij patiënten zonder primaire cardiale of ventilatoire beperking namen we aan dat de verlaagde inspanningscapaciteit primair door het verlies van perifere spiermassa werd veroorzaakt.
Resultaten
Bij de test bereikten 23 patiënten hun maximale inspanning. Er traden geen complicaties op. De inspanningscapaciteit was zeer laag met een mediane piekzuurstofopname van 15,0 ml/kg/min (uitersten 10,1-21,4); dat is 57% van de – op basis van leeftijd en geslacht – verwachte waarde. De inspanningscapaciteit en de onderliggende pathofysiologische mechanismen van de inspanningsbeperking verschilden sterk tussen patiënten. Bij 7 patiënten was de inspanningscapaciteit primair ventilatoir beperkt, terwijl bij de meerderheid van de patiënten (70%) de inspanning primair beperkt was door een verminderde perifere spiermassa.
Conclusie
De inspanningscapaciteit van patiënten die klinisch revalideren nadat zij covid-19 hebben gehad is sterk verminderd, gemiddeld ruim onder de grens om weer zelfstandig te kunnen functioneren. Bij de meerderheid van de patiënten wordt de inspanningscapaciteit primair beperkt door de afgenomen perifere spiermassa.
Kernpunten
- Veel patiënten die revalideren nadat zij vanwege covid-19 op de IC beademd zijn geweest, hebben een verminderde fysieke fitheid die hen beperkt in hun dagelijkse functioneren.
- De inspanningscapaciteit van deze patiënten ligt gemiddeld lager dan het niveau dat nodig is om zelfstandig te kunnen functioneren in het dagelijks leven.
- Van deze patiënten is 70% bij inspanning primair beperkt door een verminderde perifere spiermassa.
- Aan de hand van de resultaten van een maximale inspanningstest kan voor deze patiënten een veilige en geïndividualiseerde training worden opgesteld.
artikel
Inleiding
Veel patiënten die vanwege covid-19 op de afdeling Intensive Care (IC) beademd zijn geweest, hebben een verminderde fysieke fitheid die hen beperkt in het dagelijkse functioneren. Mensen met een verminderde fysieke fitheid zijn sneller vermoeid, of vermijden zware activiteiten.1 Dit kan leiden tot een vicieuze cirkel waarin mensen door inactiviteit nog minder fit worden. De revalidatie van post-covid-19-patiënten is daarom voor een belangrijk deel gericht op het herstellen van de fysieke fitheid.
Fysieke training moet op het juiste inspanningsniveau worden uitgevoerd om onder- of overbelasting te voorkomen. Aan de hand van de inspanningscapaciteit en de onderliggende fysiologische parameters kan een individueel trainingsprogramma worden opgesteld. In deze studie beschrijven wij daarom de resultaten van een maximale inspanningstest tijdens de medisch-specialistische, klinische revalidatie van patiënten die vanwege covid-19 invasief beademd zijn geweest.
Methode
Patiënten en gegevensverzameling
In een retrospectief cohortonderzoek includeerden we 24 patiënten die covid-19 hadden doorgemaakt en die in de periode 28 april-12 juni 2020 een maximale inspanningstest uitvoerden in revalidatiecentrum Heliomare. Alle patiënten waren op de afdeling IC beademd geweest en vanuit het ziekenhuis doorverwezen voor medisch-specialistische, klinische revalidatie. Patiënten werden alleen voor klinische revalidatie verwezen wanneer zij medisch stabiel waren en de verwachting was dat zij op termijn naar huis konden. Patiënten die continue cardiale monitoring, beademing of nierdialyse nodig hadden kwamen niet in aanmerking voor medisch-specialistische, klinische revalidatie.
De maximale inspanningstest werd uitgevoerd om eventuele contra-indicaties voor inspanning op te sporen en de fysieke training op de inspanningscapaciteit van het individu af te kunnen stemmen. De deelnemers moesten minimaal 10 minuten onbelast kunnen fietsen op het moment dat zij de inspanningstest ondergingen. Ook mochten zij geen absolute contra-indicaties voor maximale inspanning hebben volgens de richtlijnen van het American College of Sports Medicine.2 Alle patiënten voldeden aan deze voorwaarden voor deelname aan de maximale inspanningstest. Alle patiënten gaven schriftelijk toestemming voor deelname aan het onderzoek.
We voerden de maximale inspanningstesten uit op een (lig)fietsergometer volgens een standaard getrapt protocol (‘ramp protocol’) met ademgasanalyse, ecg-registratie, bloeddruk- en saturatiemeting (figuur 1).3 Een sportarts en een assistent voerden het onderzoek uit, waarbij ze de infectiepreventierichtlijnen van de Federatie Medisch Specialisten en Vereniging voor Sportgeneeskunde in acht namen.4-8
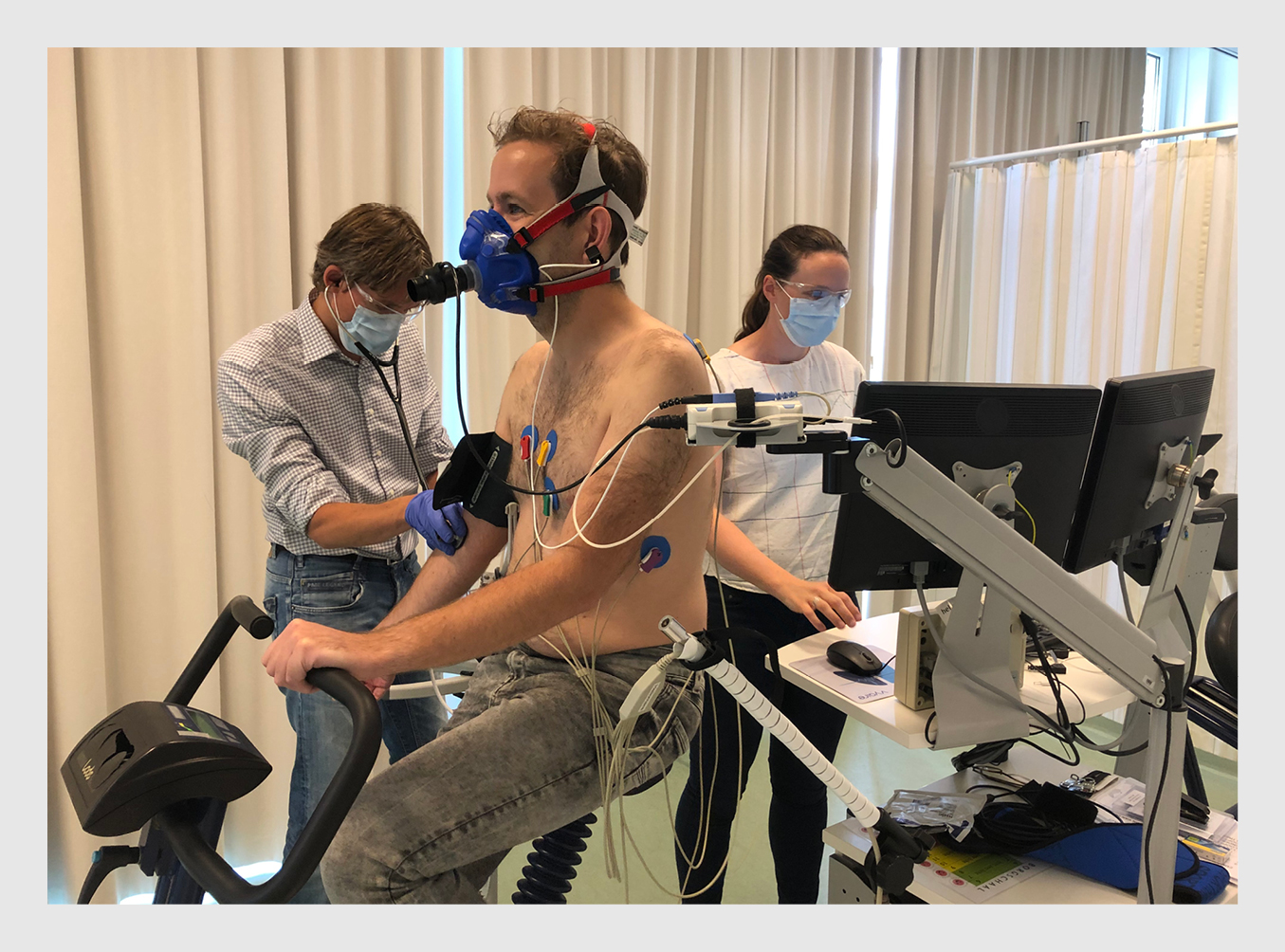
Voorafgaand aan de test bepaalden we met spirometrie de geforceerde vitale capaciteit (FVC) en het geforceerd expiratoir volume in 1 s (FEV1). De test zelf bestond uit een rustmeting van 3 minuten, gevolgd door onbelast infietsen gedurende 3 minuten waarna de belasting lineair werd opgevoerd met 5-15 W/min, afgestemd op de conditie van de patiënt. Na de belastingsfase mocht de patiënt 3 minuten onbelast uitfietsen. We stopten de belastingsfase wanneer de patiënt door uitputting of klachten niet meer verder kon fietsen of wanneer de sportarts de test beëindigde op medische gronden. Een gedetailleerde uitleg van deze test staat elders beschreven.9 We beschouwden de test als maximaal wanneer de patiënt 2 van de 3 volgende criteria behaalde: (a) een respiratoir quotiënt > 1,1,10-12 (b) een ervaren dyspneu > 16 op de BORG-score (schaal van 6-20),12 of (c) een maximale hartfrequentie > 85% van de verwachte frequentie.10,11
Uitkomstmaten en diagnostiek
We beschreven de inspanningscapaciteit aan de hand van de piekzuurstofopname, de gouden standaard voor algehele fysieke fitheid, en zuurstofopname op de eerste ventilatoire drempel (VT1). Deze drempel is de mate van inspanning waarbij een eerste lichte stijging van de concentratie lactaat in het bloed optreedt. De inspanning die op dat moment geleverd wordt ervaart men als matig intensief.13 De zuurstofopname werd uitgedrukt in ml/kg/min en als het percentage van de zuurstofopname die op basis van geslacht en leeftijd wordt verwacht.3
Om de onderliggende fysiologische parameters van de beperkte inspanningscapaciteit van de patiënten te beschrijven, rapporteerden we cardiale en ventilatoire parameters. Als cardiale parameters registreerden wij klassieke tekenen van ischemie of ritmestoornissen op het ecg.14 Ook monitorden wij de zuurstofpols tijdens maximale inspanning en het beloop van zowel de zuurstofpolscurve als de zuurstofopnamecurve. Een afbuiging van deze curves tijdens inspanning wordt het ‘double slope sign’ genoemd en wordt gezien als een vroege uiting van cardiale ischemie.14 Een verlaagde maximale zuurstofpolswaarde kan passen bij afgenomen fysieke fitheid (‘deconditionering’).
Als ventilatoire parameters registreerden wij: de zuurstofsaturatie en de ademreserve tijdens maximale inspanning en het ventilatoire equivalent voor CO2 (VE/VCO2) op VT1. Een verhoogd ventilatoir equivalent voor CO2 (> 34 liter geventileerde lucht voor 1 liter uitgeademde CO2) kan duiden op een diffusiestoornis.
Bij analyse van de inspanningsbeperking onderscheidden we 3 primaire oorzaken: cardiaal, ventilatoir en perifeer. We beschouwden een patiënt als primair cardiaal beperkt wanneer 1 van de tekenen van (vroege) ischemie of een ritmestoornis optrad. Als de ademreserve onder de 20% daalde,10 beschouwden we de patiënt als primair ventilatoir beperkt. Als we geen primaire cardiale of ventilatoire beperking zagen, namen we aan dat de verlaagde inspanningscapaciteit primair door het verlies van perifere spiermassa werd veroorzaakt.
Resultaten
Tijdens de inspanningstest bereikten 23 patiënten hun maximale inspanningscapaciteit. Eén patiënt stopte de test vroegtijdig volgens onze criteria en is daarom niet meegenomen in de analyse. Van de overige deelnemers was de meerderheid man; de mediane leeftijd was 59 jaar en de mediane BMI 24,9 kg/m2 (tabel 1). Deze patiënten waren mediaan 15 dagen op de afdeling IC opgenomen en 13 dagen beademd geweest. Er zijn geen complicaties opgetreden bij de inspanningstesten. Wel werd bij 1 patiënt werd de test vroegtijdig afgebroken vanwege een verlaagde saturatie (< 90%). Deze patiënt was bekend met COPD (GOLD-stadium II).
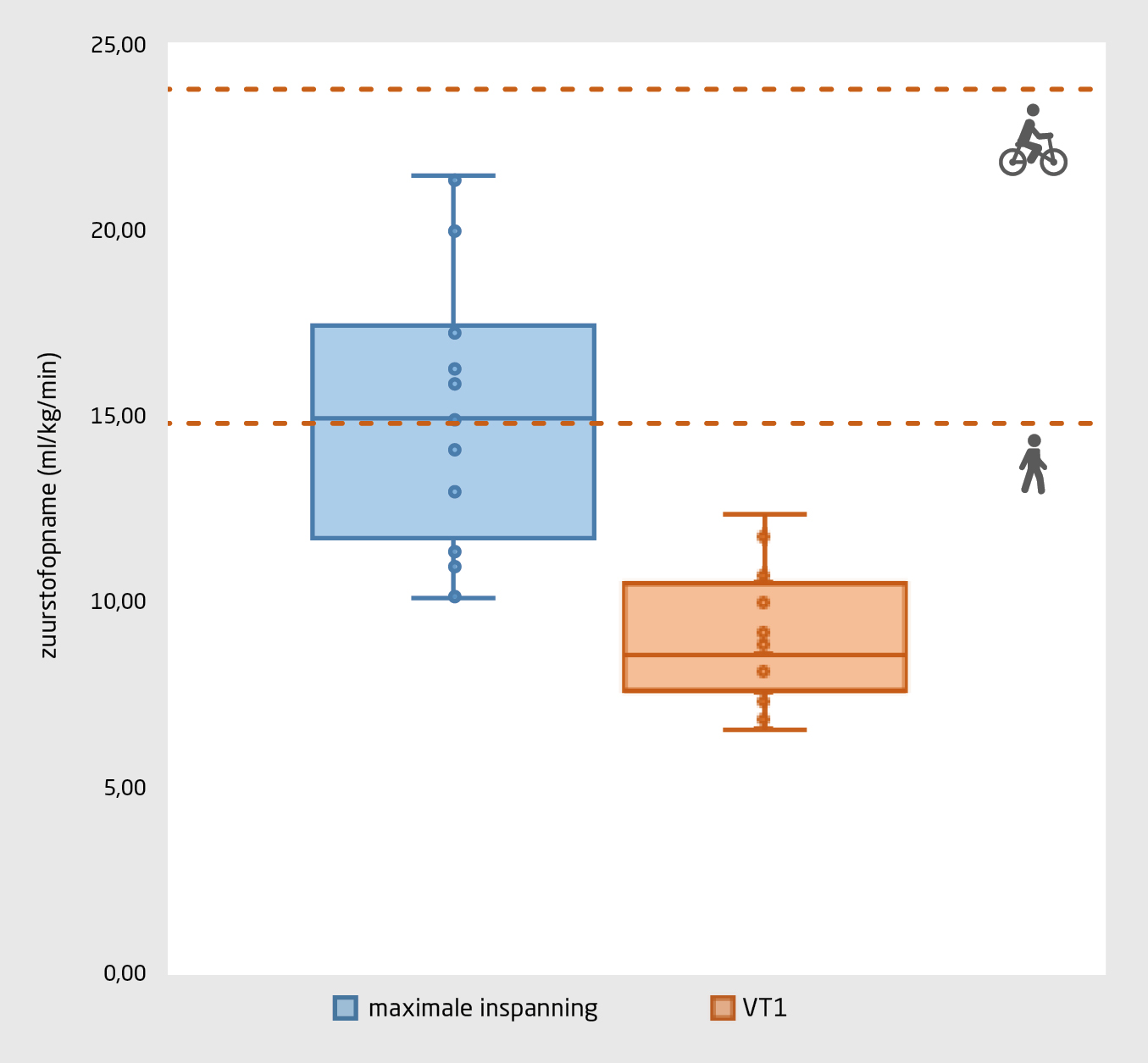
Alle patiënten waren fors gedeconditioneerd (tabel 2, figuur 2). De mediane zuurstofopname tijdens maximale inspanning was 15,0 ml/kg/min, 57% van verwacht, met een grote variatie tussen patiënten van 10,1-21,4 ml/kg/min. De eerste ventilatoire drempel lag mediaan op 8,6 ml/kg/min. Er werden geen tekenen van (vroege) ischemie of ritmestoornissen geconstateerd. Wel was er sprake van een verlaagde zuurstofpols tijdens de maximale inspanning, 65% van de verwachte waarde. De FVC en FEV1 bedroegen respectievelijk 3,25 liter en 2,55 liter, beide 77% van de verwachte waarde. De mediane ademreserve was 30%. 17 patiënten hadden een verhoogde ventilatoire equivalent voor CO2 op VT1.

Op basis van onze criteria had geen van de patiënten een primair cardiale inspanningsbeperking. Ondanks de afgenomen longcapaciteit waren slechts 7 patiënten primair ventilatoir beperkt op basis van afgenomen ademreserve. Wij beschouwden 16 patiënten als primair perifeer beperkt door een verminderde spiermassa, omdat zij geen primair ventilatoire of cardiale inspanningsbeperking hadden.
Beschouwing
Wij onderzochten de inspanningscapaciteit en de onderliggende fysiologische parameters van patiënten die vanwege covid-19 invasief beademd waren geweest en voor medisch-specialistische, klinische revalidatie waren verwezen.
Zoals verwacht was de inspanningscapaciteit van deze patiënten sterk verlaagd; de mediane zuurstofopname tijdens maximale inspanning was 15,0 ml/kg/min, terwijl een waarde van 20 ml/kg/min wordt gezien als ondergrens voor zelfstandig dagelijks functioneren.15 Deze piekzuurstofopname is vergelijkbaar met die van patiënten die vanwege een andere ziekte op de afdeling IC opgenomen zijn geweest (13,8 ml/kg/min) en patiënten met stabiele COPD in GOLD-stadium III-IV (13,8 ml/kg/min),16,17 maar lager dan die van patiënten met SARS, 3 maanden nadat zij uit het ziekenhuis ontslagen zijn (20,3 ml/kg/min).18
De zuurstofopname op de eerste ventilatoire drempel kwam overeen met de gemiddelde zuurstofopname tijdens activiteiten zoals langzaam wandelen of afwassen.3,19 Zwaardere activiteiten zoals langzaam traplopen (14 ml/kg/min) en 5 km/h wandelen (15 ml/kg/min) lagen voor alle patiënten boven de eerste ventilatoire drempel. Fietsen met 18 km/h (23 ml/kg/min) lag voor alle patiënten boven hun maximale inspanningscapaciteit (zie figuur 2). Gewone adl-taken vormen voor deze groep dus al een matige tot zeer zware inspanning. Dit verklaart de vermoeidheid en kortademigheid die deze patiënten ervaren tijdens hun dagelijkse bezigheden.
De inspanningscapaciteit van de patiënten was heterogeen, getuige de grote spreiding in inspanningsparameters (zie tabel 2). De longcapaciteit (FEV1, FVC) en VE/VCO2 op VT1 waren bij alle patiënten verlaagd, maar de waarden varieerden van niet afwijkend tot sterk afwijkend. Een afname in FVC kan passen bij een restrictief longbeeld, bijvoorbeeld door zwakte van de ademhalingsspieren of longfibrose. De afwijkende VE/VCO2 op VT1 kan onder andere worden veroorzaakt door een longembolie, pulmonale hypertensie of longfibrose als gevolg van covid-19 of langdurige beademing. Het is vooralsnog dus onduidelijk in hoeverre de inspanningsbeperkingen worden veroorzaakt door covid-19 en de daarmee gepaard gaande immuunreactie, of door de gevolgen van langdurige beademing en bedlegerigheid.20,21
Op basis van onze criteria lijkt de meerderheid van de patiënten (70%) primair beperkt door de afname van de perifere spiermassa als gevolg van de inactiviteit door de sedatie op de IC en mogelijk ook de infectie met SARS-CoV-2. Afname van spiermassa bij inactiviteit is een bekend fenomeen en heeft vanzelfsprekend grote gevolgen voor de inspanningscapaciteit.21,22 Deze bevinding komt overeen met een studie naar patiënten die SARS hebben gehad. Ook in die studie waren de patiënten niet primair ventilatoir beperkt tijdens inspanning, ondanks de afgenomen longfunctie.18 De onderzoekers suggereren dat deze patiënten beperkt werden door een verminderde spierkracht.
Het lijkt dus belangrijk om patiënten die covid-19 hebben gehad in de eerste fase van de revalidatie krachttraining aan te bieden. Het is goed mogelijk dat wanneer de perifere spiermassa toeneemt door training, deze patiënten alsnog ventilatoir beperkt zullen zijn als gevolg van covid-19 of langdurige beademing. Gegeven de heterogeniteit in de mate en de oorzaak van de inspanningsbeperking heeft een inspanningstest meerwaarde bij patiënten die revalideren nadat zij covid-19 hebben gehad. Aan de hand van de resultaten van deze test kan een veilige en geïndividualiseerde training worden opgesteld.
Onze studie is beperkt doordat wij slechts een klein aantal patiënten onderzochten. De uitkomsten van dit onderzoek kunnen niet zonder meer worden gegeneraliseerd naar patiënten die wel covid-19 hebben gehad, maar niet beademd zijn geweest of niet zijn verwezen voor medisch-specialistische revalidatie. Daarnaast hebben wij geen gegevens over de premorbide inspanningscapaciteit van de patiënten die aan het onderzoek deelnamen. We kunnen dus niet direct het effect van de ziekte kwantificeren.
Conclusie
Patiënten die vanwege covid-19 op de IC beademd zijn geweest en voor medisch-specialistische, klinische revalidatie in aanmerking kwamen, hadden gemiddeld een zeer lage inspanningscapaciteit. Ondanks de beperkte longfunctie was de meerderheid van de patiënten bij inspanning primair beperkt door een verminderde spiermassa.
Literatuur
Blokland IJ, Van Bennekom CAM, Appel R, Groot FP, Houdijk H. Fysiek Profiel - Fysieke testen en training binnen de revalidatie. Ned Tijdschr Revalidatiegeneeskd. 2018;149-52.
Pescatello LS, Riebe D, Arena R; American College of Sports Medicine. ACSM’s guidelines for exercise testing and prescription. 9e ed. Baltimore: Lippincott, Willams & Wilkins; 2014.
Wasserman K, Hansen JE, Sue DY, Stringer WW, Whipp BJ. Principles of exercise testing and interpretation: Including pathophysiology and clinical applications. 4e ed. Philadelphia: Lippincott, Willams & Wilkins; 2005. p. 585.
Leidraad niet meer besmettelijk na COVID-19 infectie. Utrecht: Federatie Medisch Specialisten; 2020.
Overzicht Medische procedures die een infectieuze aerosol genereren (IAGP) met SARS-CoV-2. Utrecht: Federatie Medisch Specialisten;2020.
Leidraad Persoonlijke bescherming in de (poli)klinische setting vanwege SARS-CoV-2. Utrecht: Federatie Medisch Specialisten; 2020.
Leidraad uitvoering intramurale Longfunctieonderzoeken in (post) SARS-COV-2 periode. Utrecht: Sectie Longfysiologie Nederlandse Vereniging Longfunctieanalisten; 2020.
Leidraad bij het opschalen van de extramurale SMI’s (ZBC’s en solo- praktijken) na de beperkende overheidsmaatregelen in het kader van de bestrijding van de Covid-19 pandemie. Bilthoven: Vereniging voor Sportgeneeskunde; 2020
Blokland IJ, Vader B, Valent L, Appel R. Fysiek Profiel handboek. Wijk aan Zee: Heliomare; 2018.
Guazzi M, Adams V, Conraads V, et al; EACPR; AHA. EACPR/AHA Joint Scientific Statement. Clinical recommendations for cardiopulmonary exercise testing data assessment in specific patient populations. Eur Heart J. 2012;33:2917-27. doi:10.1093/eurheartj/ehs221. Medline
Midgley AW, McNaughton LR, Polman R, Marchant D. Criteria for determination of maximal oxygen uptake: a brief critique and recommendations for future research. Sports Med. 2007;37:1019-28. doi:10.2165/00007256-200737120-00002. Medline
Van de Port IGL, Kwakkel G, Wittink H. Systematic review of cardiopulmonary exercise testing post stroke: Are we adhering to practice recommendations? J Rehabil Med. 2015;47:881-900. doi:10.2340/16501977-2031. Medline
Beaver WL, Wasserman K, Whipp BJ. A new method for detecting anaerobic threshold by gas exchange. J Appl Physiol (1985). 1986;60:2020-27. doi:10.1152/jappl.1986.60.6.2020. Medline
Belardinelli R, Lacalaprice F, Carle F, et al. Exercise-induced myocardial ischaemia detected by cardiopulmonary exercise testing. Eur Heart J. 2003;24:1304-13. doi:10.1016/S0195-668X(03)00210-0. Medline
Cress ME, Meyer M. Maximal voluntary and functional performance levels needed for independence in adults aged 65 to 97 years. Phys Ther. 2003;83:37-48. doi:10.1093/ptj/83.1.37. Medline
Benington S, McWilliams D, Eddleston J, Atkinson D. Exercise testing in survivors of intensive care—is there a role for cardiopulmonary exercise testing? J Crit Care. 2012;27:89-94. doi:10.1016/j.jcrc.2011.07.080. Medline
Pynnaert C, Lamotte M, Naeije R. Aerobic exercise capacity in COPD patients with and without pulmonary hypertension. Respir Med. 2010;104:121-6. doi:10.1016/j.rmed.2009.06.006. Medline
Ong KC, Ng AWK, Lee LSU, et al. Pulmonary function and exercise capacity in survivors of severe acute respiratory syndrome. Eur Respir J. 2004;24:436-42. doi:10.1183/09031936.04.00007104. Medline
Ainsworth BE, Haskell WL, Herrmann SD, et al. 2011 Compendium of physical activities: a second update of codes and MET values. Med Sci Sports Exerc. 2011;43:1575-81. doi:10.1249/MSS.0b013e31821ece12. Medline
Cascella M, Rajnik M, Cuomo A, et al. Features, evaluation and treatment coronavirus (COVID-19) . Treasure Island, Verenigde Staten: StatPearls Publishing; 2020.
Wall BT, Dirks ML, van Loon LJC. Skeletal muscle atrophy during short-term disuse: implications for age-related sarcopenia. Ageing Res Rev. 2013;12:898-906. doi:10.1016/j.arr.2013.07.003. Medline
Kress JP, Hall JB. ICU-acquired weakness and recovery from critical illness. N Engl J Med. 2014;370:1626-35. doi:10.1056/NEJMra1209390. Medline




Reacties