Samenvatting
Doel
Het vergelijken van de effectiviteit van stikstoftherapie, salicylzuurbehandeling of een afwachtend beleid bij hand- en voetzoolwratten in de huisartsenpraktijk.
Opzet
Drie-armige pragmatische gerandomiseerde trial (www.controlled-trials.com; ISRCTN42730629).
Methode
In 30 huisartsenpraktijken werden patiënten die op consult kwamen wegens nieuw ontstane wratten, uitgenodigd deel te nemen aan het onderzoek. Wij randomiseerden geïncludeerde patiënten in 1 van de volgende 3 behandelgroepen: elke 2 weken stikstoftherapie, dagelijkse zelfbehandeling met salicylzuur of een afwachtend beleid. De primaire uitkomstmaat was het percentage patiënten waarbij alle wratten na 13 weken verdwenen waren. Analyse was op basis van ‘intention to treat’. Subgroepanalyse werd uitgevoerd voor de handwratgroep en de voetwratgroep afzonderlijk. Secundaire uitkomsten waren therapietrouw, bijwerkingen en tevredenheid over de behandeling. Onderzoeksverpleegkundigen beoordeelden de uitkomsten tijdens huisbezoeken na 4, 13 en 26 weken.
Resultaten
Van de 250 deelnemers (leeftijd van 4-78 jaar) werden er 240 geanalyseerd na 13 weken (4% verdween uit zicht bij follow-up). Het genezingspercentage was 39% na stikstoftherapie (95%-BI: 29-51), 24% na salicylzuurbehandeling (95%-BI: 16-35) en 16% na afwachtend beleid (95%-BI: 10-25). Dit verschil in effectiviteit kwam het sterkst tot uiting in de handwratgroep (n = 116) met genezingspercentages van 49% na stikstoftherapie (95%-BI: 34-64), 15% na behandeling met salicylzuur (95%-BI: 7-30) en 8% na een afwachtend beleid (95%-BI: 3-21). In de voetzoolwratgroep (n = 124) verschilden de genezingspercentages niet significant tussen de behandelgroepen.
Conclusie
Stikstoftherapie is voor handwratten de effectiefste behandeling in de huisartsenpraktijk. Voor voetwratten vonden we na 13 weken geen klinisch relevante verschillen in effectiviteit tussen de 3 behandelgroepen.
artikel
Inleiding
Gewone wratten (verrucae vulgares) komen veelvuldig voor.1-3 Een derde van alle schoolkinderen heeft wratten, waarvan ongeveer twee derde spontaan verdwijnt binnen 2 jaar.4,5 Aangezien wratten vaak ongemak veroorzaken,6 komt 2% van de Nederlandse bevolking en 6% van de schoolgaande kinderen met wratten bij de huisarts.7,8 Voor de meeste huisartsen is bevriezen met vloeibare stikstof de eerste keus, terwijl lokale behandeling met salicylzuurzalf minder vaak wordt toegepast.9-11 Sommige artsen kiezen voor een afwachtend beleid, gezien het goedaardige beloop en de bijwerkingen van behandeling.
Voor de behandeling van de meeste dermatologische kleine kwalen is onvoldoende wetenschappelijk bewijs.12 Ook voor de behandeling van wratten concludeerde men in een recente cochranereview dat de beschikbare studies klein en matig van kwaliteit zijn en bovendien beperkt zijn tot patiënten uit dermatologische poliklinieken. Het bewijs voor de effectiviteit van salicylzuur was het meest overtuigend, terwijl de resultaten voor stikstoftherapie elkaar tegenspraken.13-23 Studies die stikstoftherapie en salicylzuurbehandeling direct vergeleken lieten geen verschil in effectiviteit zien.24,25 Bestaande richtlijnen adviseren daarom salicylzuur te gebruiken.26
Het verschil tussen de huidige praktijk (stikstof) en het beschikbare bewijs (salicylzuur) was voor ons reden om in een pragmatische gerandomiseerde trial, ‘Warts randomised treatment study’ (WARTS), de effectiviteit van vloeibare stikstof, salicylzuurbehandeling en een afwachtend beleid voor hand- en voetwratten in de Nederlandse huisartsenpraktijk te onderzoeken.
Methode
Deelnemers
Tussen 1 mei 2006 en 26 januari 2007 nodigden 30 huisartsenpraktijken uit het Leids Eerstelijns Onderzoeks Netwerk (LEON) alle patiënten ouder dan 4 jaar die de praktijk bezochten met 1 of meer nieuwe wratten uit voor deelname. We definieerden ‘nieuwe wratten’ als in de huisartsenpraktijk gediagnosticeerde gewone wratten die in het afgelopen jaar niet waren behandeld door een huisarts of dermatoloog. Eerdere behandeling met zelfzorgmiddelen was wel toegestaan. We excludeerden immuungecompromitteerde patiënten en patiënten met genitale wratten, seborroïsche wratten of wratten groter dan 1 cm in diameter. Getrainde onderzoeksverpleegkundigen bezochten patiënten die voldeden aan de inclusiecriteria thuis, bevestigden hun geschiktheid en informed consent (van zowel het kind als van de ouders voor deelnemers jonger dan 18 jaar), en verzamelden de uitgangswaarden.
Opzet van de studie en randomisatie
De patiënten werden gestratificeerd op aantal wratten (< 6 wratten of ≥ 6 wratten) en locatie van de wratten (voetzoolwratten of handwratten). In de groep handwratten werden ook de wratten op andere locaties dan voetzolen of handen opgenomen. Deelnemers die zowel voetzool- als handwratten hadden werden gestratificeerd naar de locatie waar zich de meeste wratten bevonden. Na stratificatie werden patiënten toegewezen aan een van de 3 behandelgroepen door het trekken van gesloten enveloppen die genummerd waren volgens een gecomputeriseerde randomisatielijst, gemaakt door een onafhankelijke statisticus. Het onderzoeksprotocol was goedgekeurd door de medisch-ethische commissie van het Leids Universitair Medisch Centrum en werd geregistreerd onder nummer ISRCTN 42730629 (www.controlled-trials.com).
Behandelprotocollen
Een van de auteurs (KZ) trainde alle deelnemende huisartsen en huisartsassistenten in de drie 13-weekse protocollen, die volgens ‘best practice’ waren opgezet.9,25 Voor stikstoftherapie gebruikten we een intensief regime van 1 behandeling per 2 weken, tot alle wratten verdwenen waren. Tijdens elke behandeling werd de wrat 3 maal aangestipt met een pluk watten die met vloeibare stikstof was doordrenkt, totdat een bevroren kring van 2 mm om de rand van de wrat verscheen (meestal na 2-10 s).
Voor de salicylzuurbehandeling leverden we zalf met 40% salicylzuur (zelfzorgmiddelen bevatten meestal 17% salicylzuur). Patiënten werd gevraagd elke dag zelf salicylzuurzalf aan te brengen totdat de wratten compleet verdwenen waren. Verdere instructie omvatte het advies om de omliggende gezonde huid te bedekken met tape ter bescherming en om vóór elke dagelijkse behandeling een vijl te gebruiken om de zacht geworden oppervlakte van de wrat te verwijderen.
Patiënten in de groep ‘afwachtend beleid’ informeerden we over het goedaardige natuurlijk beloop van wratten en adviseerden we ten minste 13 weken geen behandeling te ondergaan. Alle patiënten konden wel zelfzorgmiddelen gebruiken, mits zij het gebruik meldden bij de onderzoeksverpleegkundigen. Na de behandelperiode van 13 weken was het alle patiënten die nog steeds wratten hadden toegestaan hun behandeling naar eigen keuze te veranderen.
Uitkomstmaten
De getrainde onderzoeksverpleegkundigen beoordeelden de uitkomsten tijdens huisbezoeken na 4, 13 en 26 weken na start van de behandeling, onafhankelijk van de behandelend arts. Zij beschouwden een wrat als genezen als deze niet langer zichtbaar was (huidskleur en huidlijnen hersteld) en niet langer kon worden gepalpeerd. De primaire uitkomstmaat was het percentage deelnemers van wie na 13 weken alle wratten genezen waren.
De onderzoeksverpleegkundigen stelden nieuw ontstane wratten, bijwerkingen, hinder van behandeling, tevredenheid, en therapietrouw vast; nieuw ontstane wratten werden niet meegenomen bij het bepalen van de primaire uitkomstmaat. Therapietrouw was voldoende als deelnemers ten minste elke 3 weken stikstoftherapie ondergingen, ten minste 4 dagen per week salicylzuur hadden aangebracht en naast de toegewezen behandeling geen andere interventies – anders dan zelfzorgmiddelen – hadden ondergaan. De onderzoeksverpleegkundigen, huisartsen en deelnemers waren niet geblindeerd voor de behandelgroep. Voor kwaliteitscontrole superviseerden ervaren huisartsen (JE en KZ) 5% van alle beoordelingen.
Statistische analyse
In de primaire analyse vergeleken we de genezingspercentages met 95%-betrouwbaarheidsintervallen tussen de 3 behandelgroepen op basis van ‘intention to treat’. Daarnaast berekenden we relatieve risico’s, risicoverschillen en ‘numbers needed to treat’ voor stikstoftherapie vergeleken met salicylzuur, stikstoftherapie vergeleken met afwachtend beleid, en salicylzuur vergeleken met afwachtend beleid.27 Ook voerden we diverse sensitiviteitsanalyses uit, zoals per-protocolanalyse, vergelijking van genezingspercentages van afzonderlijke wratten, en analyses na 26 weken.
Voorafgaand aan het onderzoek planden we subgroepanalyses voor de locatie van de wratten (handwrat- en voetzoolwratgroep), leeftijdsclusters (4-11 jaar en 12 jaar of ouder), het aantal wratten per deelnemer en de duur van de wratten (< 6 maanden en ≥ 6 maanden). Met een logistisch regressiemodel werd formeel getest of de locatie van de wratten het behandeleffect beïnvloedde.
Verdere informatie over studieopzet, uitkomstmaten, powerberekening en statistische analyses staat elders beschreven.28
Resultaten
Karakteristieken van patiënten
Van de 303 aangemelde patiënten werden er 53 geëxcludeerd, de meeste omdat ze in het vorige jaar al behandeling hadden ondergaan, of omdat ze toch weigerden deel te nemen (figuur 1).
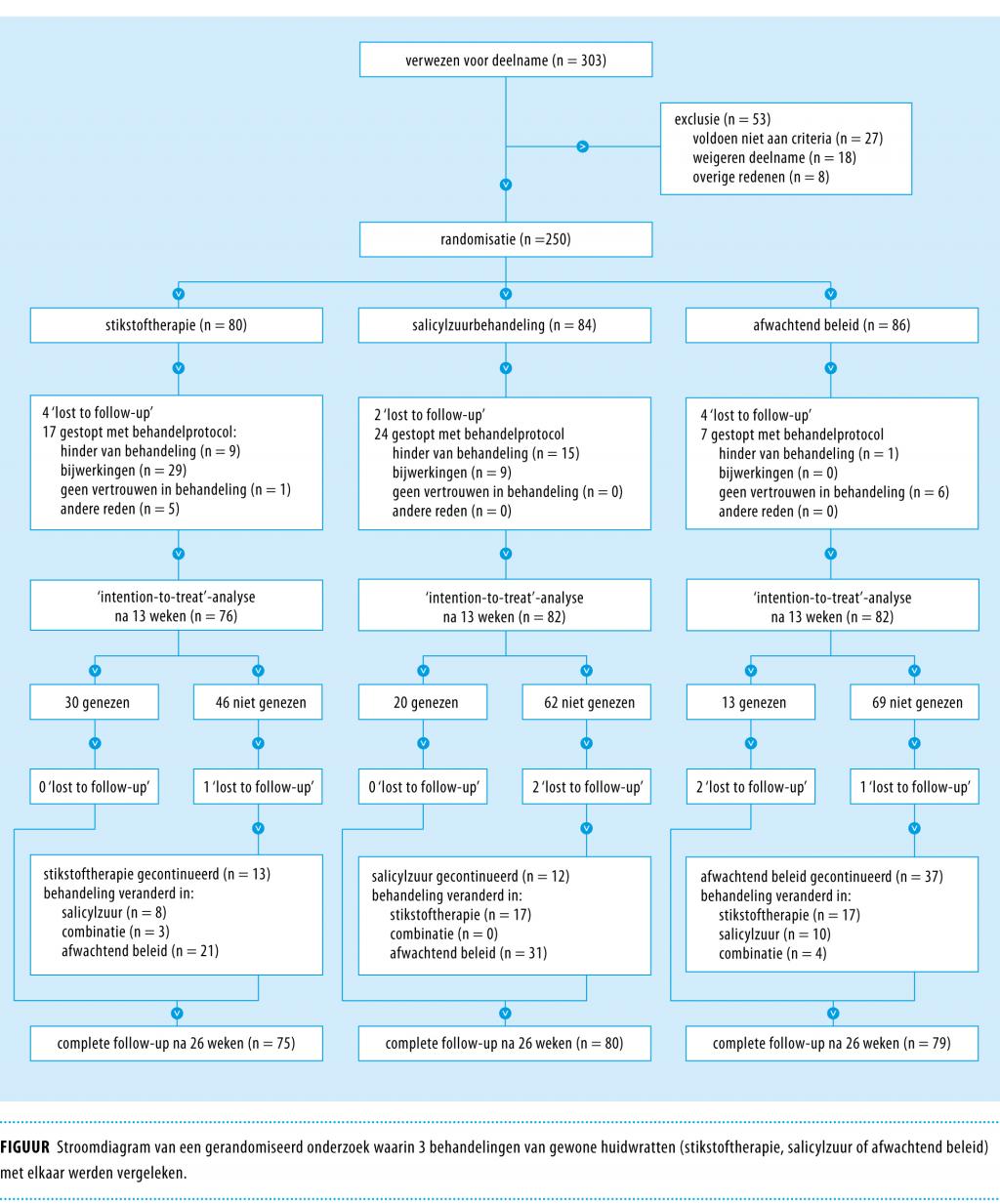
De 250 deelnemers werden willekeurig ingedeeld in een stikstoftherapiegroep (n = 80), een salicylzuurgroep (n = 84) en een afwachtend-beleidgroep (n = 86). De uitgangswaarden verschilden niet significant tussen de groepen (tabel 1). 7% van de deelnemers rapporteerde meer dan een jaar geleden behandeld te zijn geweest voor wratten; 35% rapporteerde hun wratten in het verleden te hebben behandeld met een van volgende zelfzorgmiddelen: vloeibare dimethyletherpropaan (18%), zalf met lage concentratie salicylzuur (12%), zelf wegsnijden van de wratten (6%) of andere alternatieven (6%).
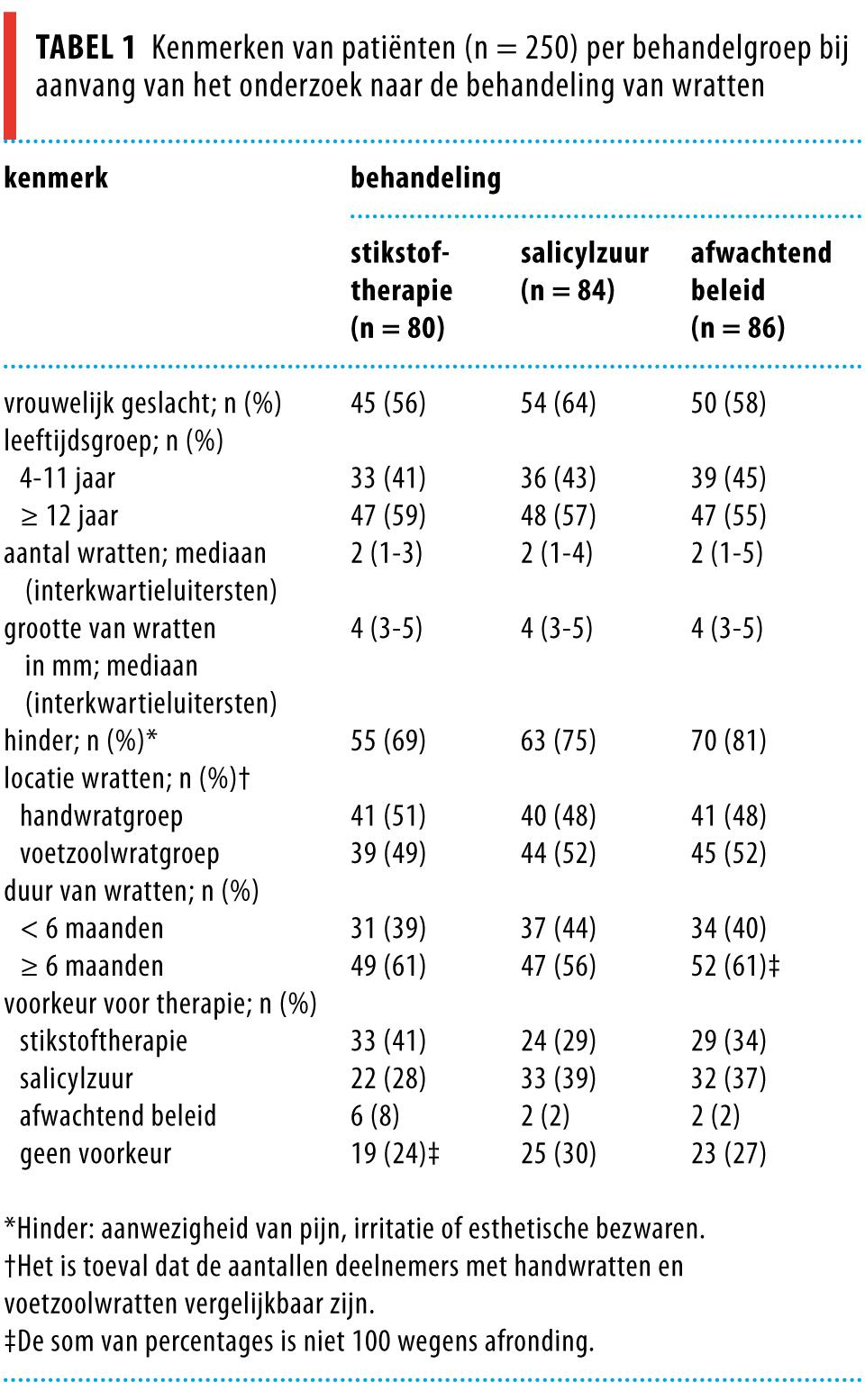
Van de 250 deelnemers werden er 122 (49%) gestratificeerd in de handwratgroep en 128 (51%) in de voetzoolwratgroep. In de handwratgroep hadden 103 deelnemers (84%) wratten op de handen, 19 (16%) hadden wratten op delen van het lichaam anders dan handen en voetzolen, en 13 (11%) hadden zowel hand- als voetzoolwratten. In de voetzoolgroep hadden 22 deelnemers (17%) ook handwratten. De uitgangswaarden waren vergelijkbaar voor de hand- en voetzoolwratgroepen, met uitzondering van leeftijdsdistributie en de duur van de wratten.
Follow-up en therapietrouw
Na 13 weken werden 10 deelnemers (4%) niet langer gevolgd: 8 weigerden verdere medewerking, 1 was ten onrechte geïncludeerd (seborroïsche wrat) en van 1 was de reden onbekend. In totaal stopten 48 (20%) van de overgebleven 240 deelnemers met hun behandelprotocol, om redenen die elders zijn beschreven.28 Tijdens de eerste 13 weken van de studie kregen 61 deelnemers (25%) 1 of meer nieuwe wratten; geen van de deelnemers werd doorverwezen naar een dermatoloog.
Effectiviteit van de behandelingen
Na 13 weken waren de genezingspercentages 39% na stikstoftherapie (95%-BI: 29-51), 24% na behandeling met salicylzuur (95%-BI: 16-35) en 16% na een afwachtend beleid (95%-BI: 9,5-25). Het relatieve risico voor stikstoftherapie ten opzichte van salicylzuurtherapie was 1,6 (95%-BI: 1,0-2,6). Aangezien de effectiviteit van de behandeling verschilde voor de handwrat- en voetzoolwratgroepen (p-waarde voor interactie: 0,007), beschrijven we de resultaten zowel voor alle patiënten gezamenlijk als voor de subgroepen met wratten op afzonderlijke locaties (tabellen 2 en 3).
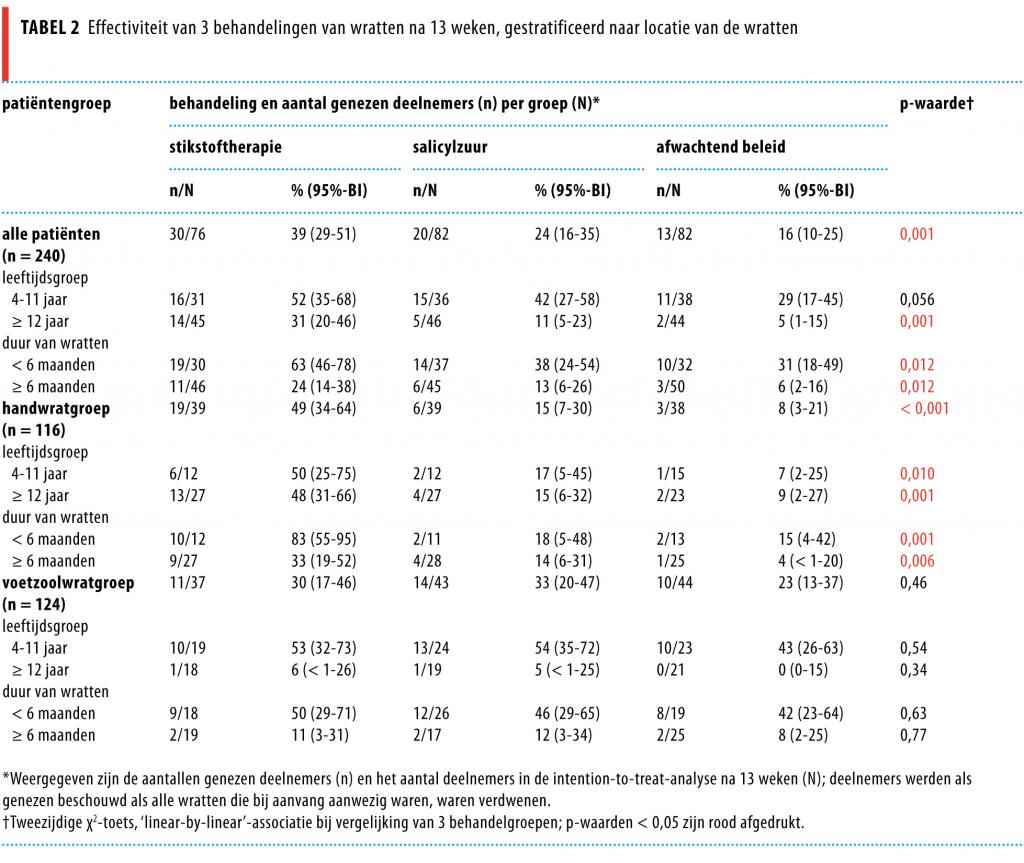
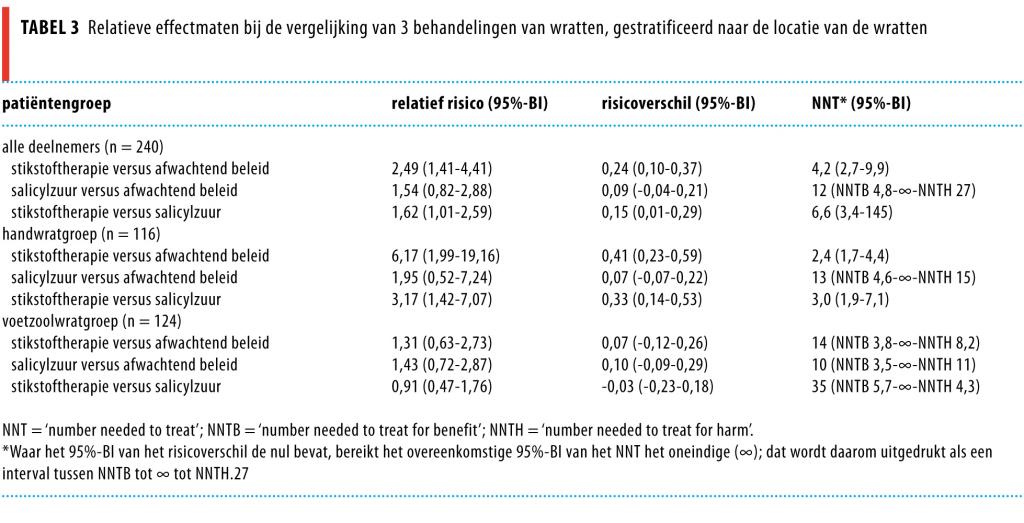
In de handwratgroep was stikstoftherapie de meest effectieve therapie met 49% genezen patiënten (95%-BI: 34-64) na 13 weken. Verdere stratificatie naar leeftijd en duur gaf vergelijkbare resultaten. In de voetzoolwratgroep waren de genezingspercentages tussen de behandelgroepen niet significant verschillend (zie tabellen 2 en 3). Verdere stratificatie liet zien dat de leeftijd van de patiënt en de duur van de wratten bij patiënten met voetzoolwratten de genezingspercentages aanzienlijk beïnvloedden. Alle sensitiviteitsanalyses lieten dezelfde significante resultaten zien als de primaire analyse, zoals elders beschreven.28
Bijwerkingen en tevredenheid over behandeling
In zowel de hand- als de voetzoolwratgroep ervoeren de deelnemers meer bijwerkingen na stikstoftherapie dan na salicylzuurbehandeling (tabel 4). In de handwratgroep echter werd een substantiële hinder van de stikstoftherapie gemeld door 31% van de patiënten (95%-BI: 19-46), tegenover 54% die substantiële hinder aangaf na salicylzuurbehandeling (95%-BI: 39-68; p = 0,040). Bovendien was 69% (95%-BI: 53-82) van de deelnemers tevreden na stikstoftherapie tegenover 24% (95%-BI: 13-39) na salicylzuurbehandeling en 22% (95%-BI: 12-38) na het volgen van een afwachtend beleid (p < 0,001). Bij deelnemers in de voetzoolwratgroep waren geen verschillen in hinder of tevredenheid tussen de 3 behandelgroepen.
Beschouwing
Deze pragmatische gerandomiseerde trial in de huisartsenpraktijk laat zien dat stikstoftherapie de meest effectieve behandeling van handwratten is, met 49% van de patiënten genezen na 13 weken. Ofschoon stikstoftherapie vaker en bovendien ernstigere bijwerkingen veroorzaakt dan salicylzuurbehandeling, zijn patiënten na stikstoftherapie het meest tevreden. Voor voetzoolwratten vinden we geen klinisch relevant verschil tussen de behandelgroepen. Kinderen met voetzoolwratten laten relatief hoge genezingspercentages zien (circa 50%), ook zonder behandeling. Bij adolescenten en volwassenen zijn voetzoolwratten hardnekkig, ondanks behandeling; de genezingspercentages zijn in die groep circa 5%.
Het relatieve risico van 1,5 dat wij vonden tussen de salicylzuurgroep en de groep met afwachtend beleid, is vergelijkbaar met het relatieve risico van 1,6 in de recente cochranereview.9 De genezingspercentages van 24% in de salicylzuurgroep en 16% in de groep met afwachtend beleid zijn echter beduidend lager dan de respectievelijke 73% en 48% na vergelijkbare follow-up in de cochranereview. Deze opmerkelijke discrepantie is waarschijnlijk het gevolg van verschillen in studieopzet en studiepopulatie.
De setting in de eerste lijn, de pragmatische opzet, de ruime inclusiecriteria, de uitstekende follow-up en de intention-to-treat-analyse van onze studie leiden tot makkelijk te interpreteren resultaten die rechtstreeks toepasbaar zijn in de dagelijkse praktijk. De twee andere studies die stikstoftherapie en salicylzuurbehandeling vergeleken daarentegen, includeerden alleen poliklinische patiënten en excludeerden patiënten met meer dan 5 wratten, patiënten met wratten op andere locaties dan de locatie die onderzocht werd, patiënten die afspraken misten en patiënten die afweken van het behandelprotocol; in onze studie week 20% van de deelnemers af van het behandelprotocol. Ook andere factoren die een significante relatie met genezingspercentages hebben, zoals de locatie van de wratten, de leeftijd van de patiënten en de duur van de wratten vóór aanvang van behandeling, spelen een rol bij het verschil in genezingspercentages tussen onze studie en de cochranereview.
Uit ons onderzoek blijkt dat voetzoolwratten minder goed op therapie reageren dan handwratten. Bij gebrek aan een effectieve behandeling zal bij voetzoolwratten dus eerder voor een afwachtend beleid worden gekozen. Een immunologische verklaring zou kunnen zijn dat voetzoolwratten geassocieerd zijn met specifieke Humaan papillomavirus (HPV)-typen, die een andere genezingstendens hebben dan de HPV-typen die met handwratten zijn geassocieerd.29 Daarnaast zou de aanwezigheid van een laag eelt rond de wrat de effectiviteit van bevriezen kunnen verminderen en de penetratie van salicylzuur kunnen belemmeren. Vervolgonderzoek moet aantonen of een combinatie van stikstof en salicylzuur of andere specifieke behandelingen zoals het aanstippen met monochloorazijnzuur effectief zijn bij voetzoolwratten.
Beperkingen van dit onderzoek
Zoals gebruikelijk in de dagelijkse praktijk, brachten de deelnemers zelf het salicylzuur aan, wat de effectiviteit zou kunnen verlagen ten opzichte van behandelingen die medische professionals toepassen. Wel stelden we nauwkeurig vast in hoeverre de gestandaardiseerde behandelprotocollen werden opgevolgd en vonden we dat de intention-to-treat-analyse vergelijkbaar was met de per-protocolanalyse.
De patiënten en huisartsenpraktijken waren op de hoogte van de toegewezen behandeling. De pragmatische studieopzet en de sterk verschillende behandelingen konden geen realistische blindering waarborgen. Ook waren de onderzoeksverpleegkundigen die de uitkomsten vaststelden op de hoogte van de toegewezen behandeling, omdat de behandeling vaak kon worden herkend aan de behandelde huid en het grootste deel van de kinderen meestal spontaan de behandeling prijsgaf.
Conclusie
Handwratten worden in de huisartsenpraktijk het effectiefst behandeld met stikstof. Voor voetwratten zijn stikstoftherapie of salicylzuurbehandeling niet effectiever dan een afwachtend beleid.
Leerpunten
-
Voor de meeste Nederlandse huisartsen is stikstoftherapie de eerste keus als behandeling van wratten.
-
Ondanks het gebrek aan goed uitgevoerd onderzoek geven literatuur en richtlijnen de voorkeur aan salicylzuurbehandeling.
-
Voor handwratten is stikstoftherapie het meest effectief.
-
Voor voetzoolwratten zijn stikstoftherapie of salicylzuurbehandeling niet effectiever dan een afwachtend beleid.
-
Voetzoolwratten bij volwassenen zijn zeer hardnekkig, in tegenstelling tot voetzoolwratten bij kinderen.
Literatuur
-
Rea JN, Newhouse ML, Halil T. Skin disease in Lambeth. A community study of prevalence and use of medical care. Br J Prev Soc Med. 1976;30:107-14 Medline.
-
Johnson MT, Roberts J. Skin conditions and related need for medical care among persons 1-74 years. United States, 1971-1974. Vital Health Stat 11. 1978;212:i-v,1-72.Medline
-
Beliaeva TL. [The population incidence of warts]. Vestn Dermatol Venerol. 1990;(2):55-8 Medline.
-
Van Haalen FM, Bruggink SC, Gussekloo J, Assendelft WJJ, Eekhof JAH. Warts in primary school children: Prevalence and relation with environmental factors. Br J Dermatol. 2009;161:148-52.Medline doi:10.1111/j.1365-2133.2009.09160.x
-
Massing AM, Epstein WL. Natural history of warts. A two-year study. Arch Dermatol. 1963;87:306-10 Medline.
-
Dudley W. The psychological impact of warts on patients' lives. Prof Nurse. 1995;11:99-100 Medline.
-
Van der Linden MW, Westert GP, de Bakker DH, Schellevis FG. Tweede Nationale Studie naar ziekten en verrichtingen in de huisartspraktijk. Klachten en aandoeningen in de bevolking en in de huisartspraktijk. Utrecht/Bilthoven: NIVEL/RIVM, 2004.
-
Office of Population Censuses and Surveys. Morbidity statistics from general practice, fourth national study 1991-1992 (Series MB5 No 3). London: HMSO, 1995.
-
Gibbs S, Harvey I. Topical treatments for cutaneous warts. Cochrane Database Syst Rev. 2006;3:CD001781 Medline.
-
Thomas KS, Keogh-Brown MR, Chalmers JR, Fordham RJ, Holland RC, Armstrong SJ, et al. Effectiveness and cost-effectiveness of salicylic acid and cryotherapy for cutaneous warts. An economic decision model. Health Technol Assess. 2006;10:iii, ix-87.Medline
-
Bruggink SC, Waagmeester SC, Gussekloo J, Assendelft WJ, Eekhof JA. Current choices in the treatment of cutaneous warts: a survey among Dutch GP. Fam Pract. 2010;27:549-53 Medline. doi:10.1093/fampra/cmq047
-
Eekhof JAH, Knuistingh Neven A, Gransjean SP, Assendelft WJJ. De behandeling van dermatologische kleine kwalen. Ned Tijdschr Geneeskd. 2010;154:A1572.
-
Hansen JG, Schmidt H. [Plantar warts. Occurrence and cryosurgical treatment]. Ugeskr Laeger. 1986;148:173-4 Medline.
-
Sonnex TS, Camp RDR. The treatment of recalcitrant viral warts with high dose cryosurgery under local anaeshesia. Br J Dermatol. 1988;119(suppl 33):38-9. doi:10.1111/j.1365-2133.1988.tb05372.x
-
Berth-Jones J, Bourke J, Eglitis H, et al. Value of a second freeze-thaw cycle in cryotherapy of common warts. Br J Dermatol. 1994;131:883-6 Medline. doi:10.1111/j.1365-2133.1994.tb08594.x
-
Connolly M, Bazmi K, O'Connell M, Lyons JF, Bourke JF. Cryotherapy of viral warts: a sustained 10-s freeze is more effective than the traditional method. Br J Dermatol. 2001;145:554-7 Medline. doi:10.1046/j.1365-2133.2001.04449.x
-
Wilson P. Immunotherapy v cryotherapy for hand warts; a controlled trial [abstract]. Scott Med J. 1983;28:191.
-
Gibson JR, Harvey SG, Barth J, Darley CR, Reshad H, Burke CA. A comparison of acyclovir cream versus placebo cream versus liquid nitrogen in the treatment of viral plantar warts. Dermatologica. 1984;168:178-81 Medline. doi:10.1159/000249695
-
Bunney MH, Hunter JA, Ogilvie MM, Williams DA. The treatment of plantar warts in the home. A critical appraisal of a new preparation. Practitioner. 1971;207:197-204 Medline.
-
Flindt-Hansen H, Tikjob G, Brandrup F. Wart treatment with anthralin. Acta Derm Venereol. 1984;64:177-9 Medline.
-
Auken G, Gade M, Pilgaard CE. [Treatment of warts of the hands and feet with Verucid]. Ugeskr Laeger. 1975;137:3036-8 Medline.
-
Bart BJ, Biglow J, Vance JC, Neveaux JL. Salicylic acid in karaya gum patch as a treatment for verruca vulgaris. J Am Acad Dermatol. 1989;20:74-6 Medline. doi:10.1016/S0190-9622(89)70010-4
-
Spanos NP, Williams V, Gwynn MI. Effects of hypnotic, placebo, and salicylic acid treatments on wart regression. Psychosom Med. 1990;52:109-14 Medline.
-
Bunney MH, Nolan MW, Williams DA. An assessment of methods of treating viral warts by comparative treatment trials based on a standard design. Br J Dermatol. 1976;94:667-79 Medline. doi:10.1111/j.1365-2133.1976.tb05167.x
-
Steele K, Irwin WG. Liquid nitrogen and salicylic/lactic acid paint in the treatment of cutaneous warts in general practice. J R Coll Gen Pract. 1988;38:256-8 Medline.
-
King-fan Loo S. Yuk-ming Tang W. Warts (non-genital). Clin Evid (Online). 2009; 24 september (e-pub).http://clinicalevidence.bmj.com/ceweb/conditions/skd/1710/1710_I16.jsp.
-
Altman DG. Confidence intervals for the number needed to treat. BMJ. 1998;317:1309-12 Medline.
-
Bruggink SC, Gussekloo J, Berger MY, et al. Cryotherapy with liquid nitrogen versus topical salicylic acid application for cutaneous warts in primary care: randomized controlled trial. CMAJ. 2010;182:1624-30 Medline. doi:10.1503/cmaj.092194
-
Jablonska S, Majewski S, Obalek S, Orth G. Cutaneous warts. Clin Dermatol. 1997;15:309-19 Medline. doi:10.1016/S0738-081X(96)00170-8



Wratten en statistische toets
Leuk en goed onderbouwd artikel over een kleine kwaal in de huisartsenpraktijk! Hoewel de conclusies waarschijnlijk betrouwbaar en solide zijn, is het alleen wel opmerkelijk, dat in een stuk waar zoveel epidemiologische expertise bij betrokken is, voor de resultaten in Tabel 2 p-waarden van een Chi-kwadraat toets "Linear by linear" association (ofwel Chikwadraat voor trend) gerapporteerd worden... De behandelgroep is namelijk absoluut geen discrete of ordinale variabele, maar een nominale, dus het gebruik van deze (overpowerde) toets is niet terecht.
Nick Wlazlo
Arts-onderzoeker Interne geneeskunde, Catharina Ziekenhuis
Wratten en statistische toets (antwoord auteurs)
Wij hebben onze conclusies primair gebaseerd op de 95% betrouwbaarheidsintervallen van de genezingspercentages. Daarnaast hebben we in één toets aangegeven dat er over de drie behandelgroepen een significant verschil in effectiviteit is. Collega Wlazlo heeft gelijk dat de Chi-kwadraat linear-by-linear association hier niet de juiste toets was. Echter, met de Pearson Chi-kwadraat voor nominale waarden verandert de p-waarde maar minimaal, waarbij de conclusies geheel hetzelfde blijven. De p-waarde voor alle patiënten verandert bijvoorbeeld van p=0.001 in p=0.003, en de p-waarde voor patiënten met handwratten blijft p<0.001.
Sjoerd Bruggink
Just Eekhof