Samenvatting
Met een 3D-printer kunnen complexe structuren worden gemaakt op basis van een digitale bouwtekening. Omdat deze bouwtekening gemaakt kan worden met beeldvormend onderzoek van de patiënt, zijn er veel mogelijke patiëntspecifieke toepassingen van 3D-printen in de geneeskunde. Zo worden individueel geprinte metalen implantaten of kunststof hulpmiddelen al op beperkte schaal in de kliniek toegepast. Onderzoekers binnen de regeneratieve geneeskunde gaan nu een stap verder door een combinatie van cellen, groeifactoren en biomaterialen te printen. Dit proces wordt bioprinten genoemd. Hiermee kan de complexe organisatie van een natuurlijk weefsel die nodig is om een beschadigd weefsel of orgaan te repareren of vervangen, verder worden nagebootst. Voordat ‘weefsel uit de printer’ klinisch kan worden toegepast, moet de techniek worden geoptimaliseerd en is er meer kennis nodig over de ontwikkeling van geprinte levende constructen tot functioneel weefsel.
artikel
Bijdragen in de rubriek Nieuwe technieken gaan over technische mogelijkheden binnen de geneeskunde die nieuw zijn, zodat er nog niet veel bewijs is, maar waarbij de beschikbare feiten toch zo interessant zijn, dat lezers de informatie nuttig zullen vinden. Of de beschreven technieken na verder onderzoek uiteindelijk tot de gangbare medische praktijk zullen gaan behoren, zal moeten blijken.
Welke techniek?
Een 3D-printer kan driedimensionale objecten laag voor laag opbouwen op basis van een digitale bouwtekening. Deze techniek is in eerste instantie ontwikkeld om de ontwerpcyclus van nieuwe producten te verkorten door het vervaardigen van plastic prototypen (‘rapid prototyping’). Maar er zijn inmiddels 3D-printers op de markt waarmee functionele eindproducten kunnen worden gemaakt van verschillende materialen, zoals metaal en keramiek. De mogelijkheid om een ontwerp te baseren op beeldgegevens, bijvoorbeeld verkregen met MRI of CT, geeft 3D-printen een enorme potentie voor toepassingen binnen de geneeskunde. In de patiëntenzorg worden 3D-printtechnieken inmiddels mondjesmaat toegepast voor patiëntspecifieke behandelingen (‘personalised medicine’).
Onderzoekers binnen de regeneratieve geneeskunde werken nu aan het 3D-printen van constructen van bijvoorbeeld levende cellen, materialen en groeifactoren, met als doel hiermee complexe levende weefsels of organen te vervangen.1 Dit proces wordt bioprinten genoemd. Aangezien de commerciële 3D-printtechnologie niet geschikt is voor het printen van cellen of groeifactoren vanwege het gebruik van hoge temperaturen en toxische oplosmiddelen, worden hiertoe specifieke printers, technieken en biomaterialen ontwikkeld.2
De belangrijkste categorieën van biomaterialen hierbij zijn hydrogels als kunstmatige extracellulaire matrices (figuur 1), en bioafbreekbare plastics die dienen als stevige dragerstructuur (figuur 2). Cellen en eventueel groeifactoren worden gemengd met de hydrogel, die daarmee als ‘bio-inkt’ fungeert. Het uiteindelijke doel is dat het geprinte construct zich ontwikkelt tot functioneel weefsel door de aangebrachte organisatie van cellen, groeifactoren en biomaterialen.


Waarom is er behoefte aan een nieuwe techniek?
3D-printen biedt mogelijkheden voor therapie op maat, omdat implantaten en medische hulpmiddelen voor de individuele patiënt kunnen worden gefabriceerd. Het concept van ‘personalised medicine’ omschrijft nu vooral patiëntspecifieke medicatie, gebaseerd op het genetische profiel van de patiënt. Parallel hieraan kan 3D-printen chirurgische en andere niet-medicamenteuze behandelingen personaliseren.
Bioprinten zou daarnaast complexe weefsels kunnen opbouwen door de depositie van verschillende ‘bio-inkten’. De vorm en inhoud van het levende construct kunnen worden afgestemd op het te repareren weefsel. Dit kan het gebruik van schaars donorweefsel mogelijk verminderen. Tevens kunnen geprinte levende constructen als ziektemodel fungeren voor bijvoorbeeld het bestuderen van de interactie van verschillende celtypes of voor de screening van medicijnen. Dit kan mogelijk het gebruik van dierproeven reduceren.
Welke indicaties zijn er?
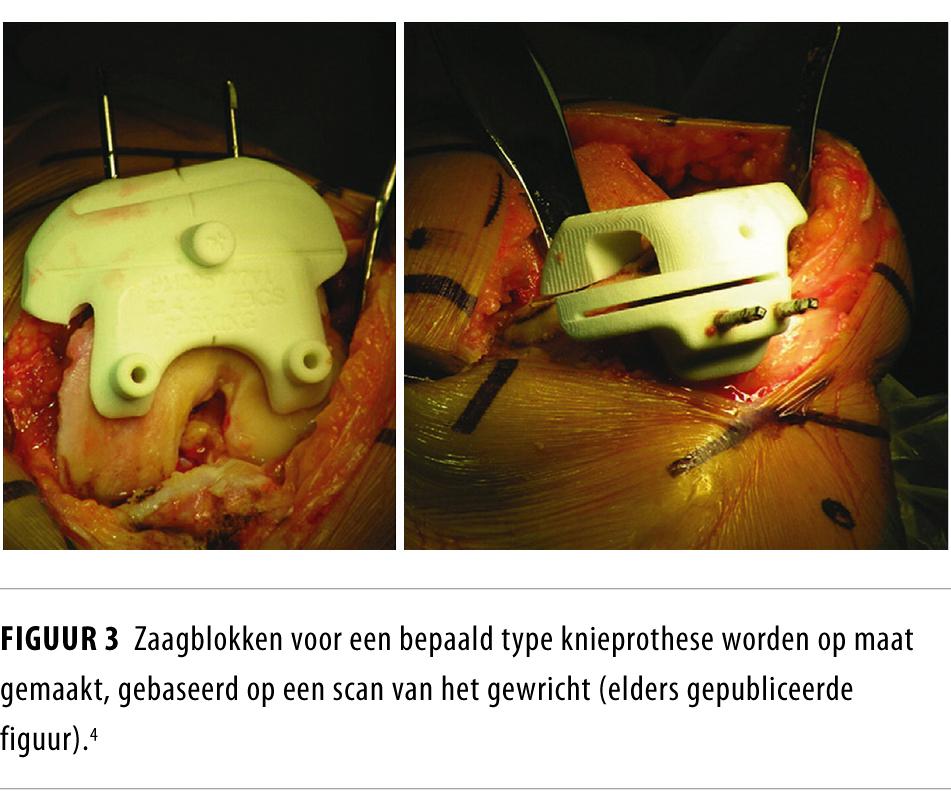
3D-printen is een geschikte techniek om mallen en permanente implantaten op maat te produceren. In de dagelijkse praktijk gebeurt dit al voor fixatiemallen tijdens radiotherapie, zaagmallen voor de nauwkeurige plaatsing van knieprotheses (figuur 3) en boormallen voor pedikelschroeven tijdens rugchirurgie.4 Hiernaast vindt in Duitsland reconstructie van de pelvis plaats met permanente implantaten die gebaseerd zijn op een CT-scan van de patiënt. Ook hebben neurochirurgen in de Verenigde Staten dit jaar goedkeuring gekregen van de Food and Drug Administration (FDA) om grote schedeldefecten te herstellen met ge-3D-printe implantaten.
De ontwikkeling van bioprinten wordt echter nog beperkt door een gebrek aan geschikte bio-inkt, een lange productietijd in geval van een hoge resolutie en beperkte kennis over de remodellering van weefsel die vereist is om tot een volledige functie te komen. Op het moment richt bioprinten zich daarom vooral op het reproduceren van weefsels met een relatief eenvoudige architectuur of een hoog zelforganiserend vermogen, zoals huid, bot, gewrichtskraakbeen.
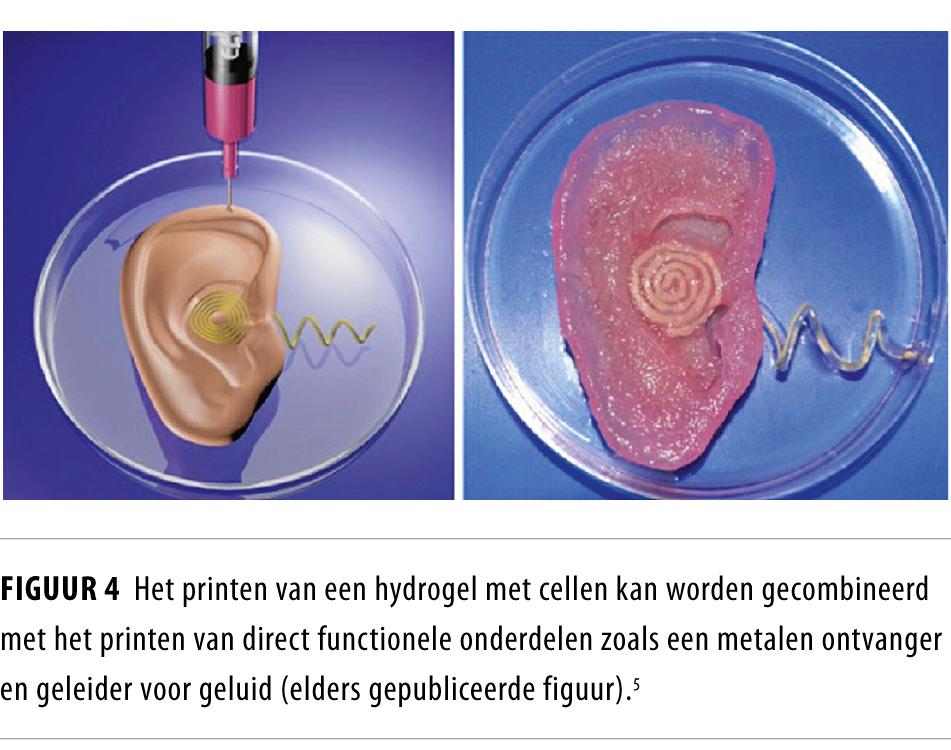
In de toekomst is het wellicht mogelijk letsel aan de wervelkolom te behandelen door het bioprinten van bot (zie http://youtu.be/YJY-QQptXzI). Voor het verkrijgen van functioneel weefsel worden de geprinte constructen vervolgens gekweekt in het laboratorium in een gecontroleerd milieu. Het weefsel zal daarna verder moeten rijpen en ingroeien na implantatie in het lichaam. De functie van het weefsel zou echter ook direct geïntegreerd kunnen worden in het geprinte construct. Zo werd recentelijk een bionisch oor gecreëerd door chondrocyten te printen met daarin een elektronische ontvanger voor geluid (figuur 4).5
Welk probleem wordt hiermee opgelost?
Het 3D-printen van mallen en permanente implantaten kan de nauwkeurigheid van radiotherapie of een operatie verbeteren. De ingreep is daardoor minder afhankelijk van de ervaring van de arts, waardoor de kans op fouten verkleind wordt.
Daarnaast kan bioprinten de kwaliteit van herstel van weefsel binnen de regeneratieve geneeskunde verhogen. Op dit moment worden patiënten al behandeld met cellen ter bevordering van het herstel van weefsel. Bijvoorbeeld autologe-chondrocytenimplantatie wordt sinds dit jaar door de zorgverzekeraar vergoed voor de behandeling van focale kraakbeendefecten. Een volgende stap zou kunnen zijn om georganiseerde kraakbeenconstructen te implanteren. Bioprinten zou namelijk de gelaagdheid van kraakbeen kunnen nabootsen of zo nodig een onderliggend botdefect kunnen opvullen (zie http://youtu.be/NkNGY3Ua3V8). Tevens kan dan de omvang, diepte en stevigheid van het implantaat nauwkeurig worden gecontroleerd.
Toekomstverwachting
Bioprinten voor de klinische praktijk staat nog in de kinderschoenen. Het georganiseerd printen van cellen en biomaterialen zal in eerste instantie gebruikt worden als ziektemodel in een onderzoekssetting. Hoewel celtherapie al wordt toegepast, heeft de stap naar klinische implantatie van geprint weefsel nog verschillende uitdagingen. Naast het optimaliseren van de techniek moet onderzocht worden in welke mate de organisatie van het weefsel moet worden nagebootst of voorgekweekt voor voldoende functionaliteit.
Op welke termijn gaat het concreet worden?
Ge-3D-printe metalen implantaten, celvrije plastic dragermaterialen en op maat gefabriceerde hulpmiddelen worden reeds op beperkte schaal toegepast in de kliniek. Aan de andere kant zal de reguliere toepassing van geprint levend weefsel in de kliniek nog 10-20 jaar op zich laten wachten. Behandelingen met eenvoudige geprinte constructen zullen voor die tijd in klinische trials geëvalueerd worden. Wanneer de techniek, biomaterialen en logistiek hun klinische effectiviteit hebben bewezen zullen er steeds meer toepassingen komen voor ‘weefsel uit de printer’.
Literatuur
Melchels FPW, Domingos MAN, Klein TJ, Malda J, Bartolo PJ, Hutmacher DW. Additive manufacturing of tissues and organs. Prog Polym Sci. 2012;37:1079-104. doi:10.1016/j.progpolymsci.2011.11.007
Malda J, Visser J, Melchels FP, et al. 25th anniversary article: engineering hydrogels for biofabrication. Adv Mater. 2013;25:5011-28 Medline. doi:10.1002/adma.201302042
Visser J, Peters B, Burger TJ, Boomstra J, Dhert WJ, Melchels FP, et al. Biofabrication of multi-material anatomically shaped tissue constructs. Biofabrication. 2013;5:035007. Medline
Noble JW Jr, Moore CA, Liu N. The value of patient-matched instrumentation in total knee arthroplasty. J Arthroplasty. 2012;27:153-5 Medline. doi:10.1016/j.arth.2011.07.006
Mannoor MS, Jiang Z, James T, et al. 3D printed bionic ears. Nano Lett. 2013;13:2634-9 Medline. doi:10.1021/nl4007744




Reacties