Dames en Heren,
Er is een groeiende groep mensen met een chronische ziekte die dankzij immuunsuppressieve medicatie weliswaar een toegenomen levensverwachting hebben, maar die vatbaar zijn voor infectieziekten door deze zelfde medicatie. Voorbeelden zijn de antivirale middelen bij hiv-infectie, medicatie voor chronische inflammatoire aandoeningen, of medicatie om afstotingsreacties na orgaantransplantatie te voorkomen. Wat betekent dit voor vaccinatie, bijvoorbeeld wanneer zij een buitenlandse reis willen maken?
Kernpunten
- De belangrijkste groepen immuungecompromitteerde patiënten zijn hiv-patiënten, mensen met auto-immuunziekten die met immuunsuppressiva worden behandeld, mensen met een hematologische maligniteit en patiënten die een transplantatie hebben ondergaan.
- Levend verzwakte vaccins zijn meestal gecontra-indiceerd bij immuungecompromitteerde patiënten; de belangrijkste zijn het gelekoortsvaccin en het bof-mazelen-rodehond(BMR)-vaccin.
- Het is raadzaam bij kwetsbare patiënten na te gaan of zij goed gevaccineerd zijn; bij twijfel kan vaak een titercontrole op antistoffen worden gedaan.
- Aanbevolen wordt om immuungecompromitteerde patiënten tegen pneumokokken te vaccineren met 2 vaccins: eerst het 13-valente pneumokokken-conjugaatvaccin, na 2 maanden gevolgd door het 23-valente polysacharidevaccin.
- Een reisadvies aan immuungecompromitteerde patiënten kan complex zijn; het is dan raadzaam advies in te winnen bij een gespecialiseerd centrum.
artikel
Vaccinatie van patiënten die immuunsuppressiva gebruiken is essentieel wanneer zij bijvoorbeeld naar een land willen reizen waar bepaalde infectieziekten endemisch zijn, maar door de immuunsuppressie zal de beschermende werking van vaccins ook worden verminderd. Bovendien kunnen levend verzwakte vaccins, zoals het bof-mazelen-rubella(BMR)-vaccin en het gelekoortsvaccin, niet worden toegediend zolang een patiënt immuungecompromitteerd is. Gezien de afnemende groepsimmuniteit door een wereldwijd dalende vaccinatiegraad lopen met name immuungecompromitteerde personen gevaar, zeker bij reizen buiten Nederland. In deze klinische les illustreren we deze punten aan de hand van twee patiënten.
Patiënt A, een 22-jarige vrouw bij wie enige tijd geleden acute myeloïde leukemie was vastgesteld, werd door de hematoloog verwezen naar ons vaccinatiespreekuur omdat zij 6 maanden geleden behandeld was met chemotherapie in een hoge dosis en lichaamsbestraling, gevolgd door een myeloablatieve allogene stamceltransplantatie. Momenteel gaat het goed met haar, behoudens lichte uitslag op de romp, geduid als graft-versus-hostziekte, waarvoor zij lokaal behandeld wordt met glucocorticoïden. Zij gebruikt alleen nog cotrimoxazol 80/400 mg 1dd en valaciclovir 500 mg 2 dd als infectieprofylaxe.
De patiënte was alleen als kind gevaccineerd, volgens het rijksvaccinatieprogramma. Zij begint met het protocollaire revaccinatieschema na stamceltransplantatie, dat onder andere bestaat uit meerdere doses pneumokokken-, meningokokken- en difterie-tetanus-poliovaccins. Bij het derde bezoek geeft de patiënte aan dat het inmiddels zo goed met haar gaat dat zij van plan is deze zomer voor een maand naar Italië te reizen om daar als au-pair aan de slag te gaan voor vrienden van de familie.
Vanwege recente mazelenuitbraken in Italië controleren wij haar mazelen-IgG, dat negatief blijkt te zijn. De stamceltransplantatie is inmiddels bijna een jaar geleden, en bij controle blijkt haar CD4-getal 125 cellen/mm3. Zij kan dus niet tegen mazelen worden gevaccineerd, omdat het vaccin levend verzwakt mazelenvirus bevat. Levend verzwakte vaccins mogen pas worden toegediend vanaf 2 jaar na de stamceltransplantatie, in afwezigheid van graft-versus-host ziekte en bij een CD4-getal boven de 200 cellen/mm3. De patiënte heeft haar plannen daarom op ons advies ten minste een jaar uitgesteld.
Patiënt B, een 53-jarige vrouw, bezoekt ons spreekuur vanwege een geplande rondreis van 14 dagen naar Senegal en Gambia. Haar vraag is of zij vaccinaties nodig had. Zij was voor het laatst gevaccineerd als kind en had anamnestisch mazelen doorgemaakt. Ze had op 20-jarige leeftijd een splenectomie ondergaan vanwege idiopathische trombocytopenische purpura. 8 jaar geleden was bij haar reumatoïde artritis gediagnosticeerd, waarvoor zij op dit moment behandeld wordt met methotrexaat 15 mg per week, prednisolon 20 mg 1 dd en etoricoxib 60 mg 1 dd. Het laboratoriumonderzoek en lichamelijk onderzoek bij de laatste reumatologische controle, nu 1 maand geleden, hadden geen afwijkingen aan het licht gebracht.
Bij een verblijf in Gambia en Senegal is er een verhoogd risico op malaria, ziekte door ‘arthropod-borne’ virussen (arbovirussen) zoals gele koorts, dengue, chikungunya en zikavirus, en verder difterie, tetanus, hepatitis A, mazelen, rabiës, tuberculose, hepatitis B en meningokokkenziekte. Op de vraag aan patiënte of zij vanwege haar splenectomie ooit vaccinaties had ontvangen reageert ze verbaasd. Vanwege haar asplenie dienen wij vaccinaties toe tegen pneumokokken en andere gekapselde bacteriën, namelijk Haemophilus influenzae type b en meningokokken typen ACWY en B. Ook adviseren wij haar om altijd een kuur amoxicilline/clavulaanzuur bij zich te dragen als ‘on demand’-behandeling bij koorts of dierenbeten.
Er is bij deze patiënte een contra-indicatie voor levend verzwakte vaccins, waarvan het gelekoortsvaccin de belangrijkste is voor de reis naar Senegal en Gambia. Uit een bepaling van het mazelen-IgG blijkt dat dit aanwezig is. Zij hoeft dus niet tegen mazelen gevaccineerd te worden, maar aangezien bescherming tegen gele koorts door vaccinatie niet mogelijk is, adviseren we haar om haar reisbestemming te heroverwegen. Omdat zij desondanks wil gaan, benadrukken we het belang van anti-muggenmaatregelen en schrijven we malariaprofylaxe voor. Ook geven wij een gelekoortsverklaring mee, waarin staat dat iemand om medische redenen niet gevaccineerd mag worden. Tot slot ontvangt zij een DTP-boostervaccinatie en vaccinaties tegen hepatitis A en B, met een hepatitis A-titercontrole 4 weken na vaccinatie. Er blijkt geen respons te zijn op de vaccinatie, waarop ze 2 dagen voor haar geplande vertrek hepatitis A-immuunglobuline krijgt toegediend, dat gedurende haar reis voldoende bescherming biedt tegen hepatitis A.
Beschouwing
De casus van patiënt A is een goede illustratie van het dilemma dat soms ontstaat wanneer de kwaliteit van leven van immuungecompromitteerde patiënten door hun behandeling zodanig verbetert dat reizen weer tot de wensen en mogelijkheden behoort. In haar geval was het belangrijkste probleem dat deze nog kwetsbare patiënte wilde afreizen naar een land waar op dat moment mazelenuitbraken gaande waren.
Mazelen
Het basale reproductiegetal (R0) van mazelen ligt tussen 12 en 18.1 Dit betekent dat in een immunologisch naïeve populatie elke zieke tot 18 anderen besmet. Om de R0 te laten dalen tot maximaal 1 moeten dus per besmette persoon tot 17 anderen gevaccineerd zijn, dat wil zeggen: de vaccinatiegraad moet 17/18 (94%) zijn. Doordat de vaccinatiegraad onder deze kritische grens gedaald was – vooral als gevolg van vaccinatie-angst – traden in 2019 wereldwijd grote mazelenuitbraken op, ook in Europa (Oekraïne, Italië, Frankrijk). De Wereldgezondheidsorganisatie (WHO) rapporteerde in 2019 meer dan 400.000 gevallen in 187 landen.2 In 2019 riep de WHO ‘vaccine hesitancy’ uit tot een van de tien belangrijkste bedreigingen voor de wereldgezondheid.
Patiënt A was als kind wel tegen mazelen gevaccineerd, maar door de allogene stamceltransplantatie was zij haar mazelenimmuniteit kwijtgeraakt. Het is een bekend fenomeen dat patiënten na een stamceltransplantatie immuniteit verliezen die zij verkregen hebben door vaccinaties of het doormaken van infectieziekten: ruim 60% van de patiënten verliest binnen 1 jaar na allogene stamceltransplantatie zijn mazelenimmuniteit.3 In Nederland was patiënt A beschermd door groepsimmuniteit, maar in Italië was het risico op infectie op dat moment een stuk hoger. De werkzaamheden als au-pair brengen bovendien een extra risico op blootstelling met zich mee, aangezien de meeste infecties bij kinderen optreden.2
Recent werd een fataal verlopen mazeleninfectie beschreven bij immuungecompromitteerde 26-jarige patiënt met chronische lymfatische leukemie.4 Hij had door chemotherapie zijn eerdere door vaccinatie verkregen immuniteit tegen mazelen verloren en werd vervolgens in Zwitserland besmet met mazelen, waar de groepsimmuniteit onvoldoende was. Een mazeleninfectie bij patiënte A had dus levensgevaarlijk kunnen zijn. Zij kon op het moment dat zij haar reisplannen kenbaar maakte nog niet gevaccineerd worden tegen mazelen; het BMR-vaccin is immers levend verzwakt. Zoals gezegd mogen levend verzwakte vaccins pas vanaf 2 jaar na een stamceltransplantatie worden toegediend, in afwezigheid van graft-versus-hostziekte en bij een CD4-getal boven de 200 cellen/mm3, vanwege het risico op een levensbedreigende infectie door de vaccinvirusstam.
Vaccinatie bij gebruik van immuunsuppressiva
Het Landelijk Coördinatiecentrum voor Reizigersadvisering (LCR) geeft richtlijnen en adviezen voor vaccinatie bij bezoek aan het buitenland (www.lcr.nl/Het-LCR). Hierop konden wij ons baseren bij ons advies aan patiënt B, die niet alleen een splenectomie had ondergaan, maar ook immuunsuppressiva gebruikte. Prednison en methotrexaat hebben een remmende werking op de cellulaire immuunrespons, waardoor een verhoogd risico bestaat op een ernstig verloop van virale en parasitaire infecties. Prednison heeft bovendien een negatief effect op de leukocytenfunctie, wat gepaard gaat met een gestoorde klaring van bacteriële infecties. De LCI-richtlijn ‘Vaccinatie bij chronisch inflammatoire aandoeningen’ geeft een uitgebreide beschrijving van de werking van verschillende immuunsuppressiva bij inflammatoire aandoeningen.5
Geïnactiveerde vaccins kunnen geen infectie veroorzaken bij patiënten die immuunsuppressiva gebruiken, maar de immuunrespons na vaccinatie kan wel onvoldoende of afwezig zijn. Door meting van post-vaccinatietiters kan worden ingeschat of een vaccin werkzaam is geweest. Dit is vooral van belang na hepatitis A-vaccinatie, omdat bij een afwezige respons immuunglobulinen tegen hepatitis A kunnen worden toegediend, vlak voor vertrek, zoals bij patiënt B.
Vaccinatie na asplenie
Asplenie is geen contra-indicatie voor het ontvangen van een levend verzwakt vaccin, maar de patiënt heeft wel een specifiek verhoogd risico op een ernstig verloop van infecties met gekapselde bacteriën, vanwege een gestoorde fagocytose en opsonisatie van deze bacteriën uit het bloed. Het gaat specifiek om Streptococcus pneumoniae (pneumokok), Neisseria meningitidis (meningokok) en Haemophilus influenzae type b (Hib). De landelijke richtlijn ‘Asplenie’ adviseert patiënten na een splenectomie te vaccineren tegen deze bacteriën. Bovendien is het advies om antibioticaprofylaxe te gebruiken, desnoods alleen ‘on demand’, zoals bij patiënt B.6 De richtlijn ‘Asplenie’ is recentelijk in dit tijdschrift verhelderd.7
Vaccinatie bij immuungecompromitteerde patiënten
In Nederland zijn momenteel vaccins tegen 23 infectieziekten beschikbaar (tabel 1). Via het Rijksvaccinatieprogramma wordt op kinderleeftijd gevaccineerd tegen 12 infectieziekten. Voor de overige 11 infectieziekten geldt dat de vaccins hetzij worden geadviseerd voor risicogroepen, hetzij aan reizigers ter voorkoming van importziekten. Naast deze bestaande vaccins zijn momenteel veel nieuwe vaccins in ontwikkeling (www.who.int/research-observatory/monitoring/processes/health_products/en).
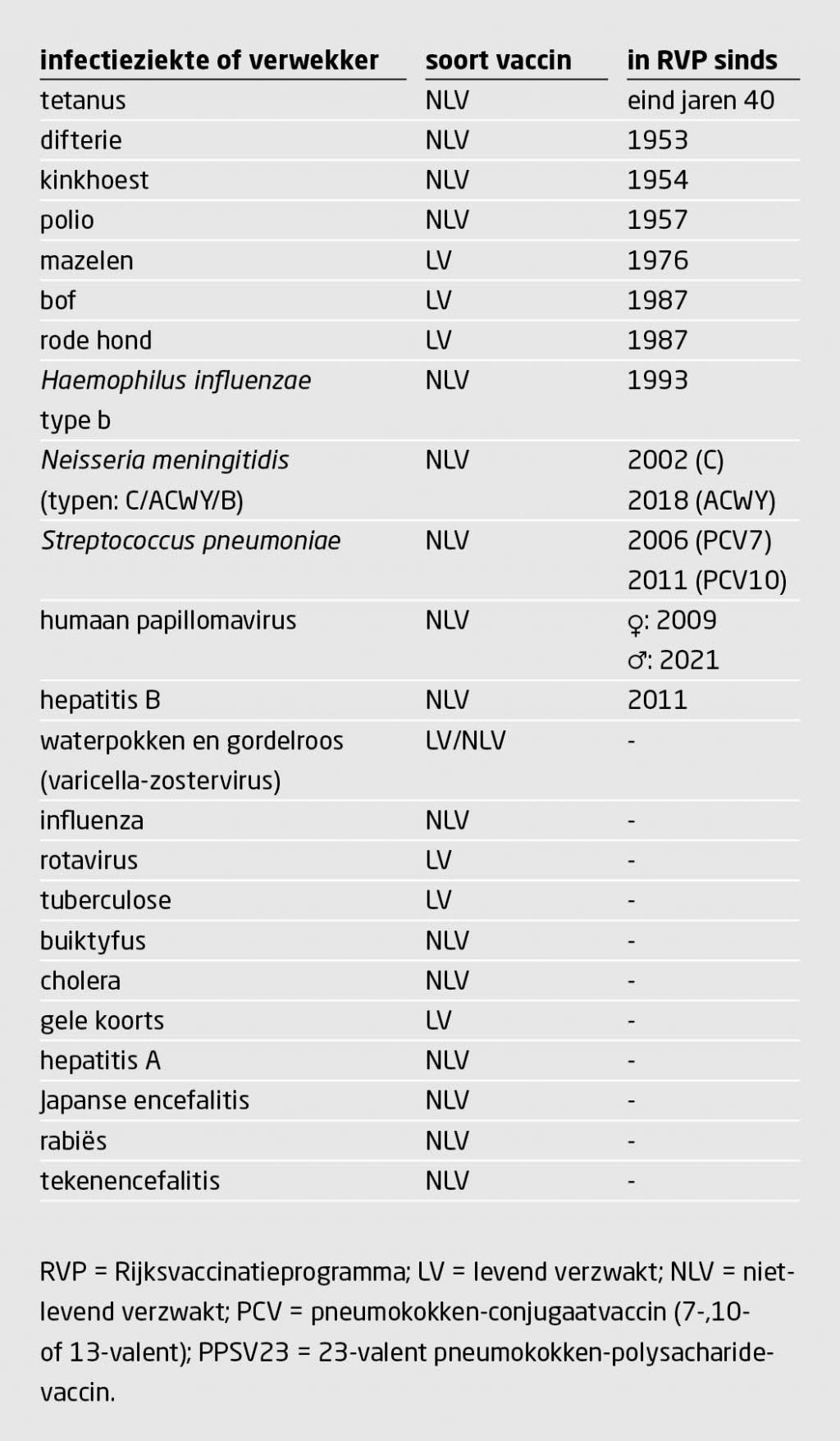
Immuungecompromitteerde patiënten hebben over het algemeen een contra-indicatie voor levend verzwakte vaccins. Bovendien bestaat er in de meeste gevallen een indicatie voor pneumokokkenvaccinatie met PCV13 gevolgd door PPSV23, en de jaarlijkse griepprik. In tabel 2 geven wij een overzicht van vaccinaties die van belang zijn voor de verschillende risicogroepen.
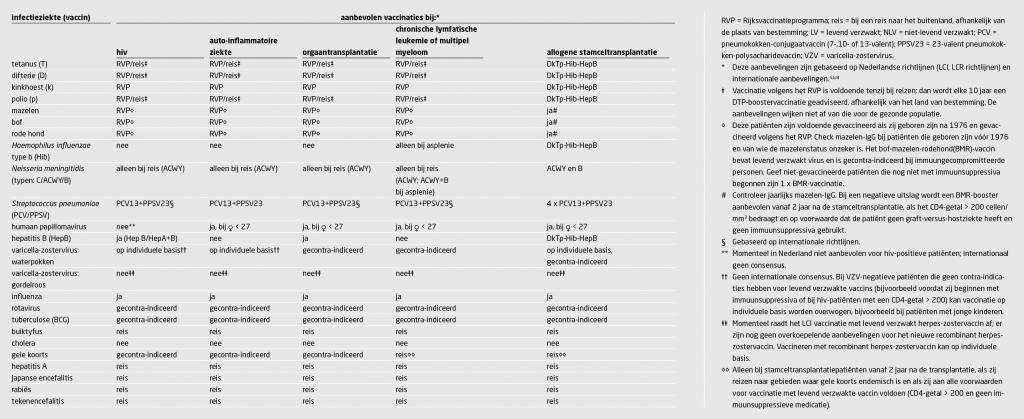
De belangrijkste categorieën immuungecompromitteerde patiënten zijn hiv-patiënten, patiënten die immuunsuppressiva gebruiken voor een auto-immuunziekte (zoals reumatoïde artritis of colitis ulcerosa), patiënten met een hematologische maligniteit en patiënten die een orgaan- of stamceltransplantatie hebben ondergaan. Internationaal bestaan er voor al deze verschillende categorieën patiënten specifieke vaccinatierichtlijnen.8 In Nederland is dit momenteel alleen het geval voor patiënten met auto-immuunziekten.5 Het RIVM werkt op dit moment wel samen met de verantwoordelijke beroepsgroepen aan vaccinatierichtlijnen voor andere risicogroepen.
In Nederland wordt sinds 2018 geadviseerd om patiënten met auto-immuunziekten te vaccineren met PCV13, na twee maanden gevolgd door PPSV23, voordat zij beginnen met immuunsuppressiva.5 Voor andere patiëntengroepen – hiv, hematologische maligniteiten, niertransplantatie – bestaat in andere landen al langer de aanbeveling om met ditzelfde schema te vaccineren.7 Deze aanbevelingen zijn gebaseerd op de sterk verhoogde incidentie van invasieve pneumokokkeninfecties en pneumonieën vergeleken met de algemene bevolking,9 en op de betere immunogeniciteit van PCV13 in combinatie met PPSV23. Dit schema liet bij patiënten met inflammatoire darmziekten zonder immuunsuppressieve medicatie bijvoorbeeld een antistofrespons zien van 81%.10
Als de patiënt al is begonnen met immuunsuppressiva is het nog steeds zinvol te vaccineren, hoewel de vaccinatierespons dan lager is (52-63%). Elke reductie in infectierisico die kan worden bereikt met een veilige interventie als het pneumokokkenvaccin is welkom, gezien het verhoogde risico op invasieve pneumokokkenziekte en pneumokokkenpneumonie.
Verantwoordelijkheid: huisarts of behandelaar?
Voorschrijvers van immuunsuppressiva en behandelaars van immuungecompromitteerde patiënten moeten van de mogelijke infectierisico’s bij hun patiënten op de hoogte zijn en moeten de patiënten hierover informeren, ook over de indicatie voor vaccinatie.5 De uitvoering zelf zal echter vaak via de huisarts verlopen, omdat niet elk ziekenhuis beschikt over een vaccinatiepoli. Dit geldt vooral voor vaccinatie tegen influenza, pneumokokken en herpes-zosterinfecties. Voor de laatste infectie – gordelroos – is nu een recombinant, niet-levend vaccin geregistreerd, dat zijn plek zal krijgen bij de preventie van gordelroos. Voor facultatieve reisvaccinaties kan de patiënt terecht bij een door het LCR gecertificeerde reizigerspoli; de behandelend arts of huisarts moet de patiënt naar de reizigerspoli verwijzen.5
Dames en Heren, reisadvies bij de immuungecompromitteerde patiënt kan complex zijn. Het is verstandig om advies in te winnen van een gespecialiseerd centrum. Over het algemeen zijn levend verzwakte vaccins gecontra-indiceerd en is de respons op geïnactiveerde vaccins verminderd. Verder is het bij iedere immuungecompromitteerde patiënt van belang om te vaccineren tegen influenza en pneumokokken. Ook is het aan te raden om patiënten die reizen naar gebieden waar mazelen voorkomt, te controleren op antistoffen tegen mazelen.
Literatuur
Burgmeijer R, Hoppenbrouwers K, Burgmeijer R, Bolscher N. Handboek vaccinaties. Assen: Uitgeverij Van Gorcum; 2007.
WHO. Measles – Global situation. www.who.int/csr/don/26-november-2019-measles-global_situation/en, geraadpleegd op 19 augustus 2020.
Garcia Garrido HM, van Aalst M, Schinkel J, et al. Early loss of immunity against measles following allogeneic hematopoietic stem cell transplantation. Am J Hematol. 2019;94:E270-2. doi:10.1002/ajh.25590. Medline
Jent P, Trippel M, Frey M, Pöllinger A, Berezowska S, Langer R, et al. Fatal measles virus infection after rituximab-containing chemotherapy in a previously vaccinated patient. Open Forum Infect Dis. 2018;5:ofy244. doi:10.1093/ofid/ofy244Medline
LCI. Richtlijn vaccinatie bij chronisch inflammatoire aandoeningen. Bilthoven: RIVM; 2019.
LCI. Richtlijn Asplenie (herziene versie). Bilthoven: RIVM; 2018.
Schreuder I, Kroon FP, Peters EJG, Sanders EAM, Wildenbeest JG, Lammers JAJ. Aangepast preventiebeleid bij patiënten met hyposplenie of asplenie. Ned Tijdschr Geneeskd. 2019;163:D3595 Medline.
Lopez A, Mariette X, Bachelez H, et al. Vaccination recommendations for the adult immunosuppressed patient: A systematic review and comprehensive field synopsis. J Autoimmun. 2017;80:10-27. doi:10.1016/j.jaut.2017.03.011. Medline
van Aalst M, Lötsch F, Spijker R, et al. Incidence of invasive pneumococcal disease in immunocompromised patients: A systematic review and meta-analysis. Travel Med Infect Dis. 2018;24:89-100. doi:10.1016/j.tmaid.2018.05.016. Medline
van Aalst M, Garcia Garrido HM, van der Leun J, et al. Immunogenicity of the Currently Recommended Pneumococcal Vaccination Schedule in Patients With Inflammatory Bowel Disease. Clin Infect Dis. 2020;70(4):595-604 Medline.




Reacties