Samenvatting
Doel
Nagaan in hoeverre patiënten met een colorectaal carcinoom (CRC) die voldoen aan de gereviseerde bethesda-criteria voor erfelijke darmkanker worden verwezen voor klinisch-genetische evaluatie.
Methode
Wij stuurden een vragenlijst over de familieanamnese naar 176 patiënten die in de periode januari 2004-december 2005 geopereerd werden voor een CRC in Ziekenhuis Gelderse Vallei en in maart 2007 nog in leven waren.
Resultaten
Van de patiënten stuurden 154 (87,5%) een ingevulde vragenlijst terug. Van dezen voldeden 39 (25,3%) aan de gereviseerde bethesda-criteria. Van hen gaven 6 (15,4%) aan verwezen te zijn naar een genetisch centrum.
Conclusie
Deze studie toont aan dat de meerderheid van de patiënten in ons ziekenhuis, die voor verwijzing in aanmerking kwamen, niet werden verwezen. Meer gerichte aandacht voor de identificatie van patiënten met een verhoogd risico op een CRC op basis van de familieanamnese, kan de zorg voor deze patiënten en hun familieleden verbeteren.
artikel
Inleiding
Voor het al dan niet verrichten van DNA-onderzoek bij mensen bij wie men een erfelijke vorm van het colorectaal carcinoom (CRC) vermoedt, gebruikt men de gereviseerde bethesda-criteria (tabel 1). Wanneer een patiënt voldoet aan een van deze criteria is er volgens de Nederlandse richtlijnen een indicatie om de patiënt te verwijzen naar een genetisch centrum (www.oncoline.nl/richtlijn/doc/index.php?type=save&richtlijn_id=545 en www.oncoline.nl/uploaded/FILES/Erfelijke%20tumoren/Richtlijnenboek%20STOET.pdf).2 Het is echter de vraag of alle patiënten met aanwijzingen voor een erfelijke belasting van CRC worden verwezen. In het verleden bleek dat maar bij een klein gedeelte van de mensen met mogelijk een erfelijke vorm van CRC ook daadwerkelijk te gebeuren.3

Wij onderzochten of alle patiënten met CRC in ons ziekenhuis (Ziekenhuis Gelderse Vallei, Ede) die voldeden aan de criteria, ook allemaal een verwijzing kregen.
Doel van onze studie was inzicht te krijgen in hoeverre bij patiënten met CRC in ons ziekenhuis de Nederlandse richtlijnen worden nageleefd en op grond hiervan zo nodig aanbevelingen ter verbetering te geven. Voor dit onderzoek gebruikten wij een vragenlijst om de familiaire belasting vast te stellen. Het uiteindelijke doel was een bijdrage leveren aan de mate van identificatie van mensen die een verhoogd CRC-risico hebben teneinde een CRC te voorkomen of zo vroeg mogelijk te diagnosticeren.
Patiënten en methode
Het onderzoek betrof alle in maart 2007 nog in leven zijnde patiënten die in de periode januari 2004-december 2005 aan een CRC geopereerd werden in Ziekenhuis Gelderse Vallei. In die periode werden 288 patiënten geopereerd. Van hen waren 112 patiënten in maart 2007 inmiddels overleden. Hun gemiddelde leeftijd was 72,0 jaar (SD: 10,5) en verschilde niet significant van die van de 176 patiënten die nog in leven waren: 67,1 jaar (SD: 11,1; p = 0,531).
Aan deze 176 patiënten stuurden wij een vragenlijst over de familieanamnese om het vóórkomen van tumoren die met lynch-syndroom samenhangen in de familie van de patiënt vast te stellen. Verschillende onderzoeken tonen aan dat patiënten in staat zijn met een redelijke accuratesse een vragenlijst aangaande de familieanamnese in te vullen.4-6 De lijst bevatte vragen naar het vóórkomen van kanker bij eerste- en tweedegraads familieleden op het moment dat de eigen diagnose van de patiënt bekend werd en naar de leeftijd waarop de diagnose bij hun familieleden bekend werd. Ook vroegen wij of de patiënt was verwezen naar een genetisch centrum.
Familieleden van overleden patiënten werd niet gevraagd naar vóórkomen van CRC in hun familie omdat zij zeer moeilijk op te sporen waren.
Resultaten
De vragenlijst werd ingevuld teruggestuurd door 154 patiënten (87,5%). Hun gemiddelde leeftijd was 66,9 jaar (SD: 10,8) en verschilde niet significant van die van de de non-responders (69,4 jaar; SD: 13,0; p = 0,392). Van de 154 patiënten waren 9 jonger dan 50 jaar op het moment dat bij hen de diagnose gesteld werd. De jongste patiënt was 34 en de oudste 86 jaar. Van de respondenten was 53,2% man (n = 82).
Familieanamnese
Van de 154 patiënten gaven 50 (32,5%) aan 1 of meer eerstegraads familieleden te hebben met een tumor, mogelijk aan lynch-syndroom gerelateerd, en 32 patiënten (20,8%) hadden een familielid met CRC; 10 patiënten (6,5%) hadden 2 of meer eerstegraads familieleden met een aan het lynch-syndroom gerelateerde tumor. Bij 9 (5,8%) patiënten werd de diagnose bij het eerstegraads familielid vóór het 50e levensjaar vastgesteld.
Van de respondenten hadden 43 (27,9%) 1 of meer tweedegraads familieleden met een aan het lynch-syndroom gerelateerde tumor en 13 patiënten (8,4%) hadden 2 of meer tweedegraads familieleden met een dergelijke tumor.
Doorverwijzing
Van de 154 patiënten voldeden 39 (25,3%) aan de bethesda-criteria; zij kwamen dus in aanmerking voor doorverwijzing naar een genetisch centrum (tabel 2).

Van de 39 patiënten die voldeden aan de bethesda-criteria gaven 6 aan daadwerkelijk doorverwezen te zijn naar een genetisch centrum (15,4%; 95%-BI: 3,9-26,9). In de medische status van de 33 niet-verwezen patiënten werd geen reden genoemd voor het niet verwijzen. Wel was van hen bekend dat zij nog niet eerder waren verwezen naar een genetisch centrum en dat zij zich niet in een terminale fase van de ziekte bevonden.
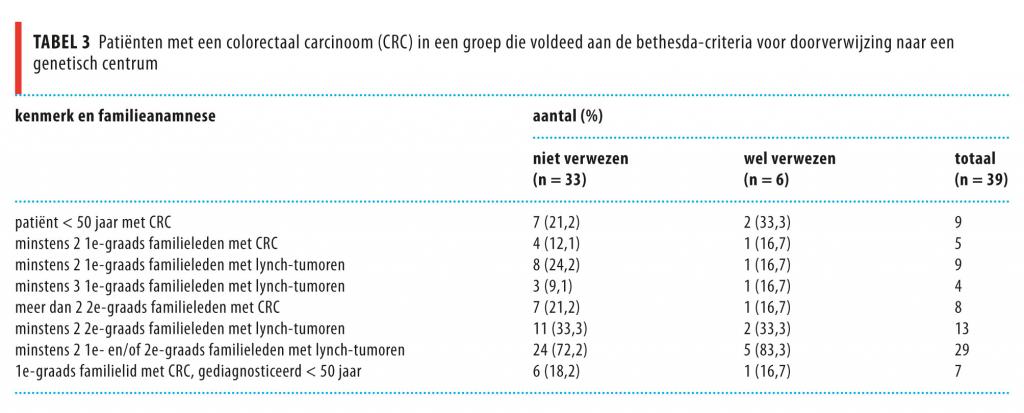
Er waren geen opvallende verschillen tussen de groep die verwezen werd en de groep die ten onrechte niet was verwezen (tabel 3). Van de 115 patiënten die niet voldeden aan de bethesda-criteria waren er 4 toch doorgestuurd naar een genetisch centrum (3,5%; 95%-BI: 0,1-6,9). De reden van doorverwijzing van deze patiënten was onbekend.
Beschouwing
De resultaten van onze studie laten zien dat patiënten met een CRC dat erfelijk zou kunnen zijn onvoldoende naar een genetisch centrum verwezen worden. Bij slechts 6 van de 39 (15,4%) patiënten die verwezen hadden moeten worden op basis van de bethesda-criteria, gebeurde dit ook daadwerkelijk.
Erfelijk en sporadisch CRC
Het is van belang erfelijk en sporadisch CRC te onderscheiden, omdat dit consequenties kan hebben voor de controle en eventuele behandeling van zowel de CRC-patiënt als naaste familieleden.7 Hierdoor kan men CRC niet alleen vroeg diagnosticeren met een hogere kans op curatie, maar kan men het ontstaan van een CRC mogelijk ook voorkómen door het verwijderen van poliepen.8
De meest voorkomende erfelijke vorm van het CRC is het lynch-syndroom, vroeger ook wel ‘hereditair non-polyposis-colon-rectumcarcinoom’ (HNPCC) genoemd. Hierbij is er naast een uitgebreide belaste familieanamnese ook een kiembaanmutatie in een van de DNA-‘mismatch’-herstelgenen aanwezig. Een persoon met een aantoonbare genmutatie heeft meer dan 25% kans om vóór het 70e levensjaar een CRC te krijgen.9 Screening van families met het lynch-syndroom kan het aantal mensen dat overlijdt ten gevolge van CRC verminderen.10
Patiënten met een verhoogd risico op het lynch-syndroom kunnen onder anderen worden herkend door de patholoog. Dit is bijvoorbeeld beschreven door De Bruijn et al., die concludeerden dat selectie van patiënten met bepaalde criteria door de patholoog kan zorgen voor de verbetering van het opsporen van meer patiënten met het lynch-syndroom.11
Voor het herkennen van een verhoogd risico is ook het afnemen van de familieanamnese van groot belang.12,13 Toch wordt deze familieanamnese vaak niet goed gerapporteerd.14-16
Uit onderzoek blijkt dat maar een klein gedeelte van de mensen die voldoen aan de bethesda-criteria wordt verwezen naar een genetisch centrum.3,16,17 In eerdere buitenlandse studies is gebruikgemaakt van een oude versie van de bethesda-criteria.18 Inmiddels zijn deze herzien (zie tabel 1).1 Er zijn geen cijfers bekend in hoeverre de richtlijnen met deze gewijzigde criteria worden nagevolgd.
Kanttekeningen bij het onderzoek
Er zijn enkele kanttekeningen te maken bij de door ons verrichte studie. Wij richtten ons op patiënten die geopereerd waren in de periode januari 2004-december 2005. Van deze patiënten was 39% inmiddels overleden. Er is echter geen reden om aan te nemen dat dit gegeven de resultaten heeft beïnvloed, omdat het niet aannemelijk is dat deze patiënten wat betreft familiaire belasting of doorverwijzing zouden verschillen van de patiënten die meededen in het onderzoek.
Ten tweede zou er twijfel kunnen bestaan over de betrouwbaarheid van de familieanamnese. Echter, zoals gezegd, tonen verschillende onderzoeken aan dat patiënten in staat zijn met een redelijke accuratesse een vragenlijst over de familieanamnese in te vullen.4-6
De rapportage van een patiënt kan onvolledige informatie bieden doordat deze bijvoorbeeld niet precies op de hoogte is van het vóórkomen van kanker in de familie. Ander onderzoek geeft aan dat er inderdaad in een door de patiënt ingevulde familieanamnese onderrapportage kan vóórkomen.19-22 Als dat in ons onderzoek het geval zou zijn, zou het percentage patiënten dat in werkelijkheid voldeed aan de bethesda-criteria nog hoger zijn dan de gevonden 25,3. Daarmee zou het percentage ten onrechte niet doorverwezen patiënten nog groter zijn.
Tenslotte werden niet alle vragenlijsten ingevuld teruggestuurd: van de aangeschreven patiënten stuurde 12,5% de enquête niet ingevuld terug. Wellicht zijn patiënten met familieleden die een CRC hebben, sneller geneigd een vragenlijst daarover in te vullen. Hierdoor zou het werkelijke aantal patiënten dat voldeed aan de bethesda-criteria lager kunnen zijn dan de door ons gevonden 25,3%. Dit heeft echter geen effect op het percentage patiënten dat onterecht niet werd doorverwezen.
Uitleg
Microsatellieten zijn korte, repeterende sequenties in het DNA. Bij microsatellietinstabiliteit zijn er microsatellieten met afwijkende lengte door uitval van DNA-herstelgenen.
Betekenis van laag verwijspercentage
Het feit dat patiënten met aanwijzingen voor het lynch-syndroom niet worden doorverwezen, kan samenhangen met verschillende factoren. Hierbij speelt het niet of niet goed afnemen van de familieanamnese mogelijk een grote rol, naast bijvoorbeeld onbekendheid met de richtlijnen en onduidelijkheid over wie op welk moment dient te verwijzen. Ook is het mogelijk dat de patiënt het verwijsadvies is vergeten of het niet heeft opgevolgd.
Het percentage mensen dat ten onrechte niet werd verwezen, komt overeen met dat in andere studies. In een van die studies werden slechts 13 (17%) van de 75 patiënten die voldeden aan de bethesda-criteria, verwezen naar een genetisch centrum.3 Ook uit andere studies bleek dat personen met een verhoogd risico op een CRC niet altijd daadwerkelijk werden geïdentificeerd en dat personen met een verhoogd risico vaak geen verwijzing naar een genetisch centrum krijgen.16,17
Wanneer men patiënten met een mogelijk erfelijke vorm van CRC niet verwijst, kan men bij hen de diagnose lynch-syndroom niet stellen. Dit terwijl deze diagnose consequenties heeft voor de controle en eventuele behandeling van de patiënt met een CRC en van naaste familieleden.
Leerpunten
-
Verwijs een patiënt met een colorectaal carcinoom die voldoet aan een van de gereviseerde bethesda-criteria voor erfelijke darmkanker, voor genetisch onderzoek. Bij erfelijke darmkanker zijn namelijk vroegdiagnostiek en poliepectomie mogelijk.
-
In een vragenlijstonderzoek bleek dat van 39 patiënten die voldeden aan de gereviseerde bethesda-criteria, slechts 6 (15,4%) daadwerkelijk waren doorverwezen.
-
Door een gestructureerde vragenlijst te gebruiken zou men patiënten kunnen identificeren voor wie genetische evaluatie is aangewezen.
Conclusie en aanbevelingen
Onze studie toont aan dat het in de verleende zorg mogelijk is meer patiënten met een CRC naar een genetisch centrum te verwijzen. Om dit te verbeteren zou men een gestructureerde vragenlijst kunnen gebruiken, gericht op de familieanamnese. Daardoor kan men meer individuen met een verhoogde kans op een CRC ook daadwerkelijk identificeren. Pas als men deze patiënten verwijst, kunnen zij en hun familieleden het juiste screeningsadvies krijgen.
Literatuur
Umar A, Boland CR, Terdiman JP, Syngal S, de la Chapelle A, Rüschoff J, et al. Revised Bethesda Guidelines for hereditary nonpolyposis colorectal cancer (Lynch syndrome) and microsatellite instability. J Natl Cancer Inst. 2004;96:261-8.
Vasen HF, Bröcker-Vriends AH, Menko FH. Erfelijke tumoren. Richtlijnen voor diagnostiek en preventie. Leiden/Amsterdam: Stichting Opsporing Erfelijke Tumoren en de Vereniging Klinische Genetica Nederland/Werkgroep Klinische Oncogenetica; 2005.
Grover S, Stoffel EM, Bussone L, Tschoegl E, Syngal S. Physician assessment of family cancer history and referral for genetic evaluation in colorectal cancer patients. Clin Gastroenterol Hepatol. 2004;2:813-9.
Kerber RA, Slattery ML. Comparison of self- reported and database linked family history of cancer data in a case controlled study. Am J Epidemiol. 1997;146:244-8.
Leggatt V, Mackay J, Yates JR. Evaluation of questionnaire on cancer family history in identifying patients at increased genetic risk in general practice. BMJ. 1999;319:757-8.
House W, Sharp D, Sheridan E. Identifying and screening patients at high risk of colorectal cancer in general practice. J Med Screen. 1999;6:205-8.
Lindor NM, Petersen GM, Hadley DW, Kinney AY, Miesfeldt S, Lu KH, et al. Recommendations for the care of individuals with an inherited predisposition to Lynch syndrome: a systematic review. JAMA. 2006;296:1507-17.
Dove-Edwin I, Sasieni P, Adams J, Thomas HJ. Prevention of colorectal cancer by colonoscopic surveillance in individuals with a family history of colorectal cancer: 16 year, prospective, follow-up study. BMJ. 2005;331:1047.
Quehenberger F, Vasen HF, van Houwelingen HC. Risk of colorectal and endometrial cancer for carriers of mutations of the hMLH1 and hMSH2 gene: correction for ascertainment. J Med Genet. 2005;42:491-6.
Järvinen HJ, Aarnio M, Mustonen H, Aktan-Collan K, Aaltonen LA, Peltomaki P, et al. Controlled 15-year trial on screening for colorectal cancer in families with hereditary nonpolyposis colorectal cancer. Gastroenterology. 2000;118:829-34.
De Bruin JHFM, Kievit W, Ligtenberg MJL, Nagengast FM, Adang EMM, Ruers TJ, et al. Meer opsporing van erfelijke darmkanker met onderzoek op micro-instabiliteit bij door de patholoog geselecteerde patiënten met een colon-rectumcarcinoom. Ned Tijdschr Geneeskd. 2005;149:1792-8.
Eberl MM, Sunga AY, Farrell CD, Mahony MC. Patients with a family history of cancer: identification and management. J Am Board Fam Pract. 2005;18:211-7.
De Jong AE, Vasen HF. The frequency of a positive family history for colorectal cancer: a population-based study in the Netherlands. Neth J Med. 2006;64:367-70.
Church J, McGannon E. Family history of colorectal cancer. How often and how accurately is it recorded? Dis Colon Rectum. 2000;43:1540-4.
Murff HJ, Byrne D, Syngal S. Cancer risk assessment: quality and impact of the family history interview. Am J Prev Med. 2004;27:239-45.
Tyler CV Jr, Snyder CW. Cancer risk assessment: examining the family physician’s role. J Am Board Fam Med. 2006:19:468-77.
Rose PW, Murphy M, Munafo M, Chapman C, Mortensen N, Lucassen A. Improving the ascertainment of families at high risk of colorectal cancer: a prospective GP register study. Br J Gen Pract. 2004;54:267-71.
Rodriguez-Bigas MA, Boland CR, Hamilton SR, Henson DE, Jass JR, Khan PM, et al. A national institute workshop on hereditary nonpolyposis colorectal cancer syndrome: meeting highlights and Bethesda guidelines. J Natl Cancer Inst. 1997;89:1758-62.
Mitchell RJ, Brewster D, Campbell H, Porteous ME, Wyllie AH, Bird CC, et al. Accuracy of reporting of family history of colorectal cancer. Gut. 2004;53:291-5.
Glanz K, Grove J, le Marchand L, Gotay C. Underreporting of family history of colon cancer: correlates and implications. Cancer Epidemiol Biomarkers Prev. 1999;8:635-9.
Schrijvers CT, Stronks K, van de Mheen DH, Coebergh JW, Mackenbach JP. Validation of cancer prevalence data from a postal survey by comparison with cancer registry records. Am J Epidemiol. 1994;139:408-14.
Katballe N, Juul S, Christensen M, Ørnhoff TF, Wilkman FP, Laurberg S. Patient accuracy of reporting on heredity non-polyposis colorectal cancer related malignancy in family members. Br J Surg. 1991;88:1228-33.





Reacties