Dames en Heren,
Door de covid-19-pandemie staat de gezondheidszorg op haar kop. Aanvankelijk waren de afdelingen Intensive Care (IC) zeer druk bezet en werd speciale cohortverpleging ingesteld. Nadien is er hard gewerkt om de uitstroom van patiënten uit het ziekenhuis in goede banen te leiden. Daarbij wordt druk uitgeoefend op de ziekenhuizen om de doorstroom van patiënten te bevorderen, terwijl de capaciteit om nazorg te leveren beperkt is. Voor de IC-nazorg en de revalidatiezorg geldt het motto: ‘eenvoudig als het kan, complex als het moet’.
artikel
Patiënt A is een 70-jarige, sportieve man met een blanco voorgeschiedenis. Enkele dagen na een begrafenis kreeg hij last van hoesten, hoofdpijn, een subfebriele lichaamstemperatuur en vermoeidheid. Anderhalve week later werd patiënt opgenomen op de IC-afdeling vanwege koorts (> 39°C) en respiratoire insufficiëntie als gevolg van covid-19. Gedurende een week werd hij beademd. Nadat hij een week op de verpleegafdeling had gelegen, werd hij uit het ziekenhuis ontslagen met ondersteuning van zuurstof in rust (2 l/min).
Eenmaal thuis werd patiënt door de huisarts verwezen naar een fysiotherapeut van het REACH-netwerk. Binnen een week begon hij met een intensief trainingsprogramma. Ook pakte hij zelf extra fietstraining op. Het herstel viel hem zwaar tegen en hij had behoefte aan begeleiding. Patiënt bezocht 3 keer per week de fysiotherapeut. Daarnaast kreeg hij adviezen over eiwitinname van een diëtiste.
3 maanden na het ontslag uit het ziekenhuis kwam patiënt ter controle op een covid-19-nazorgpoli. Zijn longfunctie was genormaliseerd en hij functioneerde nagenoeg op zijn oude niveau. Hij fietste 50-90 km per week, maar minder snel dan voorheen.
Patiënt B is een 49-jarige, obese vrouw met 2 kinderen en een kantoorbaan die vanwege een covid-19-pneumonie gedurende ruim 3 weken opgenomen lag op de IC-afdeling, waarvan zij 2 weken werd beademd. Haar voorgeschiedenis vermeldde hypertensie. De opname werd gecompliceerd door longembolieën en decubitus.
Nadat patiënte de IC-afdeling verliet, bleef zij zuurstofafhankelijk, zowel bij inspanning als in rust. Zij was fors in conditie achteruitgegaan en had algehele spierzwakte (MRC-score 2-3). Zij was volledig adl-afhankelijk en niet in staat om zich zelfstandig te verplaatsen van en naar bed, stoel en toilet. Daarnaast had zij nare herinneringen aan de IC-afdeling en sliep zij slecht door nachtmerries. De ziekenhuisopname viel haar extra zwaar, doordat zij beperkt contact kon hebben met haar naasten. Ze realiseerde zich dat ontslag naar huis niet direct haalbaar was, en daarom zette zij haar revalidatie voort in een revalidatiekliniek.
Na 2 weken revalidatie kon zij zonder zuurstof naar huis worden ontslagen. Patiënte was inmiddels adl-zelfstandig en zij liep zonder hulpmiddelen. In haar functioneren werd patiënte vooral beperkt door vermoeidheid. Om haar conditie te verbeteren, bezocht ze een eerstelijnsfysiotherapeut. 3 maanden na de ziekenhuisopname werden bij spirometrie een verlaagde geforceerde vitale capaciteit (66% van de voorspelde waarde) en een lichte diffusiestoornis (71% van de voorspelde waarde) gevonden. De CT-scan van de thorax toonde beperkte restafwijkingen in de onderkwab van beide longen. Patiënte had met name last van vermoeidheid en cognitieve problemen, zoals vergeetachtigheid en concentratieproblemen, waardoor ze haar werk nog niet kon hervatten. Ook was ze erg emotioneel en volop bezig om de IC-opname te verwerken. Wij adviseerden haar om met ergotherapie te beginnen, met als doel: cognitieve training, begeleiding bij de dagindeling en werkhervatting. Daarnaast bezocht patiënte een psycholoog en kwam ze ter controle op een covid-19-nazorgpoli.
Patiënt C is een 50-jarige man met in de voorgeschiedenis allergisch astma, hartritmestoornissen en acuut coronair syndroom die vanwege respiratoire insufficiëntie bij covid-19 gedurende 3 weken werd beademd op de IC-afdeling. De IC-opname werd gecompliceerd door nierinsufficiëntie, subsegmentale longembolieën, Pseudomonas-pneumonie, spierzwakte, slikstoornissen en een delier.
Bij ontslag naar een revalidatiekliniek had patiënt vooral last van algehele zwakte en kortademigheid bij inspanning. Toen hij eenmaal weer thuis was, bezocht hij een eerstelijnsfysiotherapeut in afwachting van een verwijzing naar een derdelijnslongcentrum. 6 weken na de ziekenhuisopname kwam patiënt ter controle op een covid-19-nazorgpoli. Patiënt gaf aan dat hij zich vanwege zijn kortademigheid slechts 2 uur per dag licht kon inspannen. Hij had behoefte aan begeleiding bij het toewerken naar een efficiënte ademhaling en bij het verbeteren van zijn inspanningsvermogen.
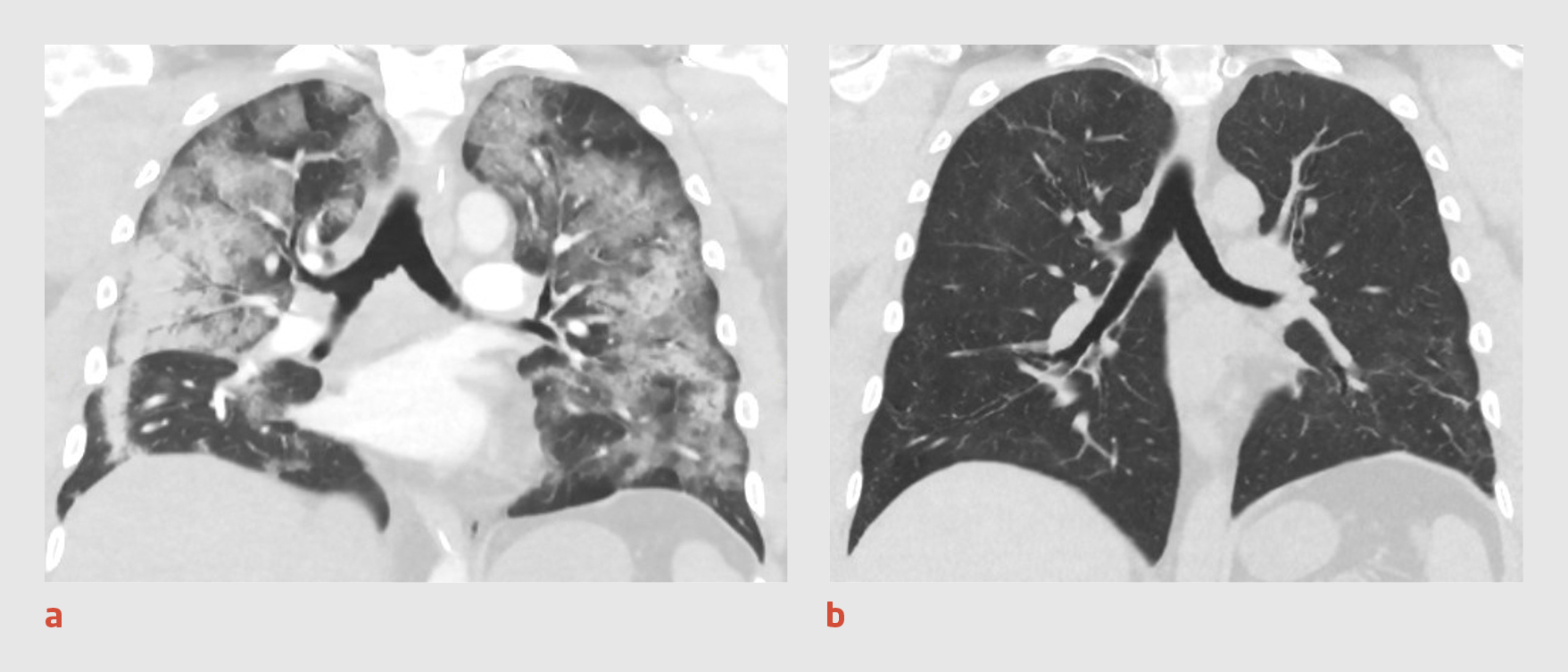
Patiënt had een BMI van 26,8 kg/m2 en een niet-afwijkende spiermassa en -kracht. Spirometrie toonde aanwijzingen voor restrictief longlijden en een verlaagde diffusiecapaciteit. De longfunctie was beduidend slechter dan vóór de IC-opname. 3 maanden na het ontslag uit het ziekenhuis was op de CT-scan van de thorax te zien dat de omvang van de aan covid-19 gerelateerde longafwijkingen – consolidaties en afwijkingen met een matglas-aspect – sterk was afgenomen (figuur 1). Ter plaatse van de eerdere longembolieën waren gebieden van fibrose zichtbaar. Bij fietsergometrie was sprake van een verlaagd inspanningsvermogen (61% van de voorspelde waarde). Patiënt werd bij inspanning beperkt door een restrictieve longfunctie en hyperventilatie. Er waren geen aanwijzingen voor pulmonale hypertensie, maar een cardiale oorzaak kon niet worden uitgesloten. Voordat patiënt kon beginnen met interdisciplinaire longrevalidatie, verwezen wij hem eerst naar de cardioloog.
Beschouwing
Deze 3 ziektegeschiedenissen illustreren dat patiënten die vanwege covid-19 in het ziekenhuis opgenomen zijn geweest, aanzienlijk kunnen verschillen in hun nazorgbehoefte. Een deel van die nazorg heeft betrekking op algemene fysieke, cognitieve en psychische problemen die kunnen ontstaan na een IC-opname; dit wordt het post-IC-syndroom (PICS) genoemd. Een ander deel van de nazorg is ziektespecifiek. Zowel de inventarisatie van de nazorgbehoefte als de daadwerkelijke revalidatie kan in verschillende settings plaatsvinden.
Post-IC-syndroom
Na een langdurige IC-opname kunnen patiënten en hun naasten nog jarenlang fysieke, cognitieve en psychische problemen ervaren (figuur 2).1 De belangrijkste risicofactoren voor het ontstaan van PICS zijn: pre-existente comorbiditeit, een lange opname- en beademingsduur, sedatie, behandeling met ontstekingsremmers, een negatieve IC-ervaring en complicaties, zoals sepsis, multi-orgaanfalen, ‘acute respiratory distress syndrome’, ‘ICU acquired weakness’ of delier.1
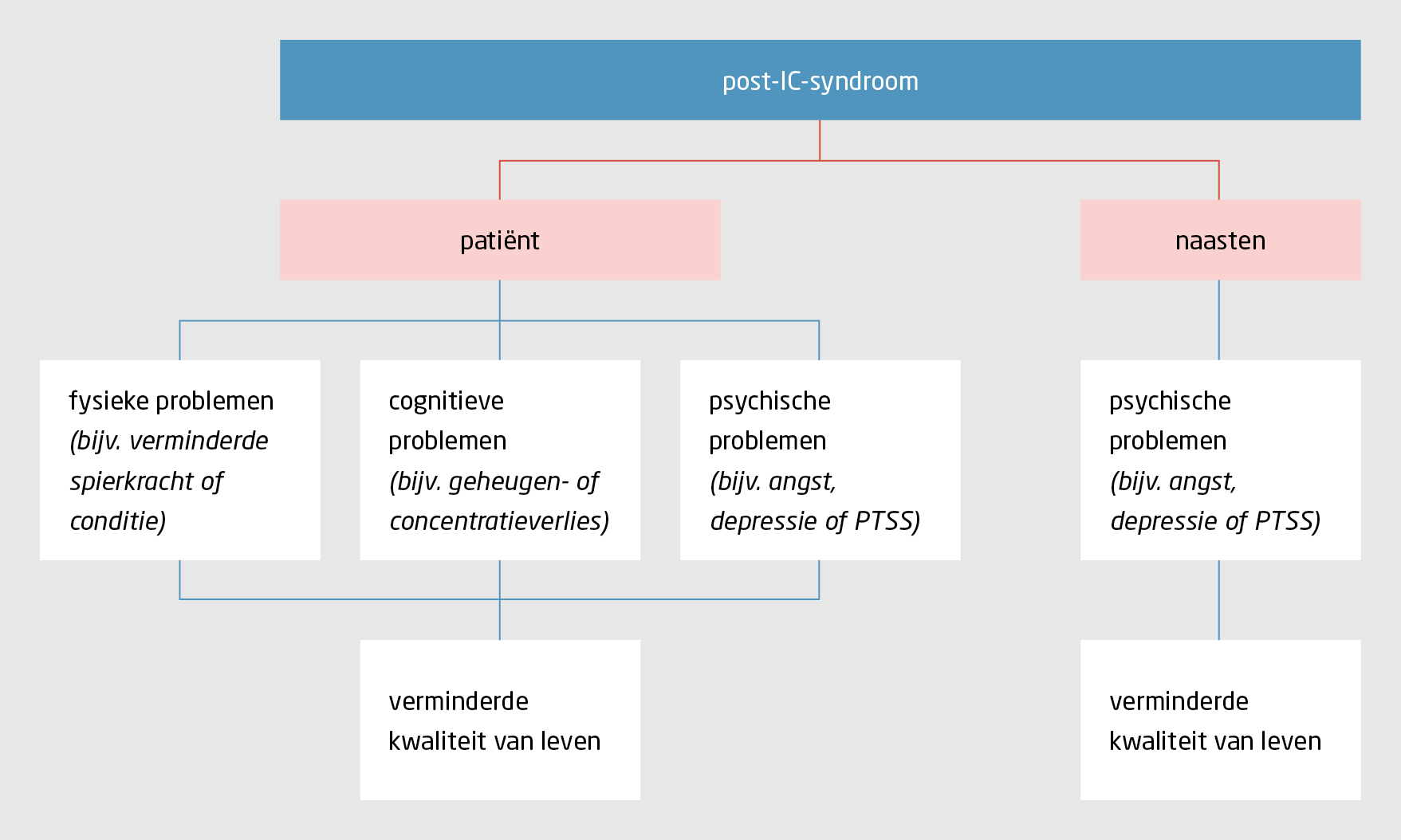
Problemen die tijdens een IC-opname kunnen ontstaan, zijn onder andere: polyneuropathie, ondervoeding, slikstoornissen, en heesheid en luchtwegklachten na extubatie. Bij patiënten die in buikligging zijn beademd kan decubitus in het gelaat optreden. Daarnaast ontstaan bij sommige patiënten peri-articulaire calcificaties in voornamelijk de schoudergewrichten, met als gevolg een beperkte bewegingsuitslag (‘range of motion’) en een vertraagd functioneel herstel. Specifiek voor patiënten met covid-19 is irreversibele pulmonale schade, waarvan nog niet bekend is hoe vaak ze voorkomt en wat de ernst ervan is.2,3 Patiënten met covid-19 hebben tevens een verhoogd risico op trombo-embolische complicaties.4 Ook treedt bij hen een hevige ontstekingsreactie (‘cytokine storm’) op, met mogelijk orgaanschade als gevolg.5 Mede vanwege de relatief lange beademingsduur is de verwachting dat PICS vaak zal optreden bij patiënten die vanwege covid-19 op een IC-afdeling opgenomen zijn geweest.
Bij veel patiënten die na een IC-opname uit het ziekenhuis worden ontslagen staan fysieke klachten, extreme vermoeidheid en angst voor een heropname op de voorgrond. Ernstige spierzwakte en conditieverlies hangen samen met langdurige immobilisatie, sedatie en beademing.1 Het is van belang dat patiënten zo spoedig mogelijk na thuiskomst het lichaam weer (gedoseerd) belasten en de spieren trainen. Aanvankelijk zijn de oefeningen gericht op het verbeteren van de mobiliteit en de zelfredzaamheid, later kunnen de oefeningen worden uitgebreid met specifieke adl-activiteiten. Aanbevelingen voor de eerste lijn zijn samengevat in een standpunt van het Koninklijk Nederlands Genootschap voor Fysiotherapie.6
Voorbeelden van cognitieve klachten zijn problemen met het geheugen, de concentratie, planning en uitvoering van dubbeltaken. Belangrijke psychische klachten zijn angst, depressie en een posttraumatische stressstoornis. Omdat cognitieve en psychische klachten meestal pas in een latere fase van het herstel op de voorgrond treden, wordt in de eerste 6-12 weken na het ontslag uit het ziekenhuis een afwachtend beleid (‘watchfull waiting’) aangeraden.7 Afhankelijk van het beloop van de klachten kan de hulp ingeschakeld worden van verschillende zorgverleners, zoals een ergotherapeut, psycholoog, maatschappelijk werker of geestelijk verzorger.8,9 Bij sommige patiënten is medisch-specialistische revalidatiezorg noodzakelijk, zoals bij patiënt B.
Hulp voor naasten
Ook de naasten van patiënten die op een IC-afdeling opgenomen zijn geweest, kunnen last krijgen van nachtmerries, nare herinneringen, angst, paniek en depressieve symptomen; dit wordt PICS-‘family’ (PICS-F) genoemd.1 Tijdens de covid-19-pandemie werd het contact tussen IC-patiënten en hun naasten geminimaliseerd, waardoor angst en vervreemding bij beiden toenamen. Het advies is om patiënten en hun naasten regelmatig te wijzen op informatie die te vinden is op de websites van Stichting Family and Patient Centered Intensive Care (https://fcic.nl) en de patiëntenorganisatie IC Connect (https://icconnect.nl). Ook kunnen naasten met klachten hulp zoeken bij hun huisarts.
Covid-19-nazorgpoli’s
De nazorg voor patiënten die covid-19 hebben gehad kan onmogelijk worden ingericht volgens het ‘one size fits all’-principe.8,9 Daarvoor is de patiëntenpopulatie te heterogeen en lopen de zorgbehoeften op fysiek, cognitief en psychisch vlak te veel uiteen.10 Ook is niet duidelijk hoe die zorgbehoeften het beste geïnventariseerd kunnen worden. Er worden momenteel speciale covid-19-nazorgpoli’s opgetuigd om de verschillende problemen multidisciplinair aan te pakken. Meestal wordt de nazorg geïnitieerd door een medisch specialist (longarts, internist of intensivist) en bestaat het behandelteam verder uit een revalidatiearts, een specialist ouderengeneeskunde of (klinisch) geriater, een fysiotherapeut en een psycholoog.8,9
Reach
Om patiënten met PICS zo optimaal mogelijk te ondersteunen bij hun revalidatie is in de regio Amsterdam en omstreken een transmuraal fysiotherapieprogramma ontwikkeld, genaamd ‘Rehabilitation after critical illness and hospital discharge’ (REACH) (www.projectreach.nl). Het REACH-netwerk bevat ervaringsdeskundigen en zorgprofessionals uit de eerste en tweede lijn die geschoold zijn in het begeleiden van laag belastbare IC-patiënten met complexe problemen. Er wordt gebruikgemaakt van verschillende screeningsinstrumenten en behandelingen om in de individuele zorgbehoeften te voorzien. Met behulp van de principes van ‘Positieve gezondheid’ worden die zorgbehoeften in kaart gebracht en kunnen patiënten eigen regie voeren over hun revalidatie (https://iph.nl/positieve-gezondheid).
Medisch-specialistische revalidatiezorg
Het voornaamste doel van medisch-specialistische revalidatiezorg is het bevorderen van de autonomie en de zelfredzaamheid van de patiënt. In verschillende ziekenhuizen en revalidatiecentra worden klinische en poliklinische revalidatieprogramma’s aangeboden. Fysieke en cognitieve klachten zijn bij uitstek het aandachtsgebied van revalidatieartsen en hun teams. Bij sommige patiënten is revalidatie van cognitieve klachten pas aan de orde wanneer er sprake is van problemen met sport- of werkhervatting. Lichte angstklachten kunnen worden behandeld binnen de medisch-specialistische revalidatiezorg, maar bij complexe psychische klachten is een parallel lopend behandeltraject in de eerstelijns-ggz geïndiceerd. In een later stadium van de revalidatie kan eventueel de hulp van andere zorgprofessionals worden ingeschakeld, zoals de cardioloog, verzekeringsarts, bedrijfsarts of sportarts.
Longrevalidatiecentra
Patiënten die vanwege covid-19 in het ziekenhuis opgenomen zijn geweest kunnen ook verwezen worden naar 1 van de 5 longrevalidatiecentra die verenigd zijn in de Kenniscentra Complex Chronische Longaandoeningen (https://kenniscentraccl.nl). Longrevalidatie is een integrale en interdisciplinaire behandeling die bij patiënten met verschillende longaandoeningen een gunstig effect heeft op onder andere de kwaliteit van leven, inspanningscapaciteit en kortademigheid.11,12 Patiënten met doorgemaakte covid-19 en klinisch relevante pulmonale restschade, zuurstofafhankelijkheid of een ontregelde pre-existente chronische longziekte kunnen terecht bij een longrevalidatiecentrum. In dergelijke centra is ook expertise aanwezig over cognitieve en psychische problemen en over problemen met sport- of werkhervatting. Op basis van een zorgvuldige analyse kan bepaald worden of de klachten berusten op nieuwe problemen (patiënt C) of op pre-existente (verergerde) pathologie. Een op maat gemaakt longrevalidatieprogramma kan vervolgens worden opgesteld.
Dames en Heren, de nazorg voor covid-19-patiënten vraagt om maatwerk vanwege de grote verschillen in zorgbehoeften tussen patiënten. Om maatwerk te kunnen leveren, is een dynamische organisatie van de zorg vereist. Het is belangrijk om deze patiënten en hun naasten goed te monitoren en om alert te zijn op fysieke, cognitieve en psychische problemen. Informeer, durf het natuurlijke beloop af te wachten en behandel waar nodig, uiteraard in overleg met de patiënt en diens naasten. Zij zetten de stip op de horizon en zij bepalen hun zorgbehoeften en hun ambities. Hanteer het adagium ‘eenvoudig als het kan, complex als het moet’. Goede nazorg voor covid-19-patiënten is een kwestie van passen en meten.
Literatuur
Needham DM, Davidson J, Cohen H, et al. Improving long-term outcomes after discharge from intensive care unit: report from a stakeholders’ conference. Crit Care Med. 2012;40:502-9 Medline.
Murk JL, van de Biggelaar R, Stohr J, Verweij JJ, Buiting A, Wittens S, et al. De eerste honderd opgenomen COVID-19-patiënten in het Elisabeth-Tweesteden Ziekenhuis: een retrospectieve cohortstudie. Ned Tijdschr Geneeskd. 2020;164:D5002.
Loogman MCM, de Jong N, Platteel TN, Bouma M, Verheij TJM, Opstelten W. Luchtwegklachten in tijden van corona: beoordeling en beleid in de huisartsenpraktijk. Ned Tijdschr Geneeskd. 2020;164:D4999 Medline.
Deenstra DD, Nijziel MR, Aldenkamp AF, van Balkom RHH, Smeenk FWJM. Toename van dyspneu bij covid-19-patiënten: wat te doen? Ned Tijdschr Geneeskd. 2020;164:D5116 Medline.
Soy M, Keser G, Atagündüz P, Tabak F, Atagündüz I, Kayhan S. Cytokine storm in COVID-19: pathogenesis and overview of anti-inflammatory agents used in treatment. Clin Rheumatol. 2020;39:2085-94 Medline.
KNGF-Standpunt Fysiotherapie bij patiënten met COVID-19. Aanbevelingen voor fysiotherapie bij patiënten na ontslag uit het ziekenhuis of patiënten die COVID-19 hebben doorgemaakt in de thuissituatie. Amersfoort: Koninklijk Nederlands Genootgeschap voor Fysiotherapie; 3 juni 2020.
Jackson JC, Pandharipande PP, Girard TD, et al; Bringing to light the Risk Factors And Incidence of Neuropsychological dysfunction in ICU survivors (BRAIN-ICU) study investigators. Depression, post-traumatic stress disorder, and functional disability in survivors of critical illness in the BRAIN-ICU study: a longitudinal cohort study. Lancet Respir Med. 2014;2:369-79 Medline.
Leidraad Nazorg voor IC-patiënten met COVID-19. Utrecht: Federatie Medisch Specialisten; 10 april 2020.
Leidraad Nazorg voor ziekenhuispatiënten met COVID-19. Utrecht: Federatie Medisch Specialisten; 28 mei 2020.
International classification of functioning, disability and health (ICF). Genève: World Health Organization; 2001.
Rochester CL, Fairburn C, Crouch RH. Pulmonary rehabilitation for respiratory disorders other than chronic obstructive pulmonary disease. Clin Chest Med. 2014;35:369-89 Medline.
Spruit MA, Singh SJ, Garvey C, et al; ATS/ERS Task Force on Pulmonary Rehabilitation. An official American Thoracic Society/European Respiratory Society statement: key concepts and advances in pulmonary rehabilitation. Am J Respir Crit Care Med. 2013;188:e13-64 Medline.




Reacties