Samenvatting
Door de hoge vaccinatiegraad komen mazelen en rodehond in Nederland nog maar zelden voor, hetgeen de herkenning van deze ziekten bemoeilijkt.
Door vaccinfalen kan mazelen ook optreden bij gevaccineerden.
Snelle herkenning van mazelen en rodehond is noodzakelijk om een adequaat beleid in te stellen en verdere verspreiding te voorkomen.
Mazelen, rodehond en de vijfde ziekte kunnen complicaties geven tijdens de zwangerschap.
Op klinische gronden zijn mazelen, rodehond, roodvonk, vijfde ziekte en zesde ziekte soms lastig van elkaar te onderscheiden.
Bij vaststelling van mazelen of rodehond bij één patiënt of van de vijfde ziekte bij meerdere patiënten binnen 1 instelling moet dit binnen 1 werkdag gemeld worden aan de lokale GGD.
Voor geen enkele van de besproken ziekten is wering van school of kinderdagverblijf noodzakelijk.
artikel
Door de hoge vaccinatiegraad zien de meeste artsen in Nederland nog maar zeer zelden besmettelijke kinderziekten zoals mazelen en rodehond. Dat maakt de herkenning van deze ziekten lastig. Toch duiken deze bijna uitgeroeide kinderziekten soms op, zoals de rodehondepidemie in 2005 en recente clusters van patiënten met mazelen laten zien.1-3 Het snel stellen van de juiste diagnose kan dan noodzakelijk zijn om een adequaat beleid te bepalen en verdere verspreiding te voorkomen.
In dit artikel geven we een overzicht van enkele exanthemateuze kinderziekten die vooral van belang zijn door hun incidentie, lastige herkenning of mogelijke gevolgen voor de volksgezondheid. We bespreken mazelen (morbilli), roodvonk (scarlatina), rodehond (rubella), de vijfde ziekte (erythema infectiosum) en de zesde ziekte (exanthema subitum of roseola infantum). We concentreren ons daarbij op de klinische herkenning van deze ziekten. De hand-voet-mondziekte en waterpokken (varicella) laten we buiten beschouwing. Bij deze aandoeningen staan de blaasjes op de voorgrond en ze zijn daardoor meestal gemakkelijk te onderscheiden van andere exanthemateuze kinderziekten.
Voor dit artikel baseerden we ons op enkele recente naslagwerken, waarin de ziektebeelden en de wetenschappelijke onderbouwing van therapeutische en preventieve adviezen uitvoeriger besproken worden.4,5
Exanthemateuze infectieziekten
Naast de reeds genoemde infectieuze kinderziekten kunnen veel andere infectieziekten gepaard gaan met een exantheem. Bij virale infecties wordt nogal eens een passagère huiduitslag gezien. Meestal wordt de aard van het virus niet bepaald, omdat dit geen klinische consequenties heeft. Ook kan een exantheem wijzen op een bacteriële infectie. Een voorbeeld is het niet wegdrukbare exantheem (petechiën) bij een meningokokkensepsis. Daarnaast zijn er minder vaak voorkomende, maar potentieel ernstige, aandoeningen die met een exantheem gepaard gaan, zoals de ziekte van Kawasaki, de henoch-schönleinpurpura en het erythema multiforme.6,7 Het is van belang deze aandoeningen tijdig te herkennen.
In de 19e eeuw werden de exanthemateuze kinderziekten van een nummer voorzien. Mazelen was de eerste ziekte, roodvonk de tweede, rodehond de derde, erythema infectiosum de vijfde en exanthema subitum de zesde. De ‘vierde ziekte’ was de ziekte van Filatow-Dukes, ook wel rubella scarlatinosa genoemd. Deze ziekte, gekenmerkt door een gegeneraliseerd roodvonkachtig exantheem met lymfkliervergroting, werd aanvankelijk geduid als een aparte entiteit. Tegenwoordig meent men dat het beschreven beeld een variant is van ‘staphylococcal scarlatina’, veroorzaakt door een stafylokokkentoxine, of het ‘staphylococcal scalded-skin syndrome’, een variant van impetigo bullosa.8
Epidemiologie De incidentie van exanthemateuze kinderziekten is de laatste decennia aanmerkelijk veranderd. In het Rijksvaccinatieprogramma zijn vaccinaties opgenomen tegen rodehond (van 1974-1986 alleen voor 11-jarige meisjes, daarna als combinatie met het mazelen- en bofvaccin (BMR) voor jongens en meisjes),9 en tegen mazelen (van 1976-1986 separaat, daarna als BMR).9 De vaccinatiegraad in Nederland is hoog: 95,5% van de in 2008 geboren kinderen ontving de 1e, en 92,1% van de in 2000 geboren kinderen ontving de 2e BMR-vaccinatie.10 Desondanks worden in Nederland af en toe nog uitbraken gerapporteerd van deze ziekten, vooral van de zeer besmettelijke mazelen. In de eerste 4 maanden van dit jaar zijn 27 patiënten met mazelen gemeld met een 1e ziektedag in 2011.11 9 van hen liepen de infectie op in het buitenland, van wie 5 in Frankrijk. Clusters van besmetting deden zich voor onder personen die niet gevaccineerd waren tegen de ziekte, uit antroposofische overtuiging of door een kritische houding ten opzichte van vaccinatie. Tabel 1 geeft een overzicht van de incidenties van mazelen, roodvonk, rodehond en de zesde ziekte in de huisartsenpraktijk over de periode 1966-196712 vergeleken met de periode 2004-2008 (E.H. van de Lisdonk, schriftelijke mededeling, 2011). De vijfde ziekte is niet afzonderlijk in morbiditeitregistraties opgenomen.
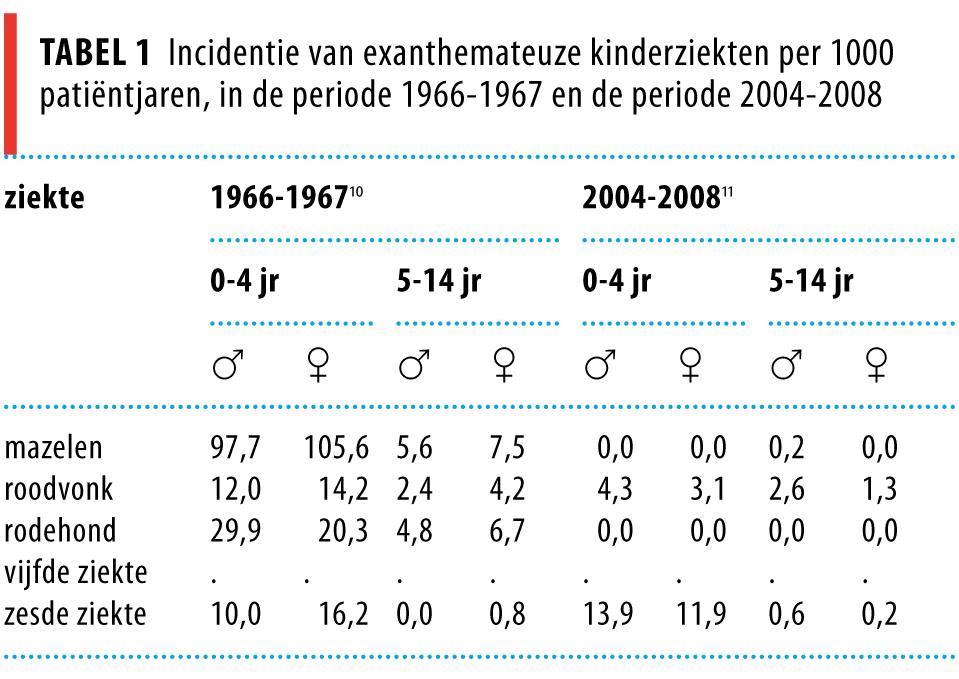
Mazelen
Mazelen kenmerkt zich door koorts, conjunctivitis, rinitis en hoesten, gevolgd door een grofvlekkig, confluerend maculopapuleus exantheem (figuur 1). De huiduitslag begint op het hoofd, meestal achter de oren, breidt zich in enkele dagen uit naar romp en ledematen, en kan gepaard gaan met jeuk. Na enkele dagen verbleekt de huiduitslag. Pathognomonisch voor mazelen zijn de koplik-vlekken. Dit zijn witte, speldenknopgrote vlekjes op het mondslijmvlies, vooral van de wang, die 48 h vóór het verschijnen van het exantheem zichtbaar zouden zijn bij minstens 70% van de patiënten.13
De meest voorkomende complicaties van mazelen zijn otitis media en pneumonie (5-10%).14 Deze kunnen worden veroorzaakt door het mazelenvirus zelf of door een bacteriële superinfectie. Een asymptomatisch beloop van mazelen komt niet voor bij personen die niet-immuun zijn.
Het beleid is symptomatisch; er is geen reden om antibiotica te geven om een bacteriële superinfectie te voorkomen. Omdat in Nederland geen mazelen-immunoglobuline verkrijgbaar is, is passieve immunisatie niet mogelijk. Ter voorkoming van mazelen kan, binnen 1 week na blootstelling aan het virus, humaan gammaglobuline gegeven worden, bijvoorbeeld bij immuno-incompetente patiënten, niet-immune zwangeren en zuigelingen van niet-immune moeders. Het is echter niet bekend of dit ook effectief is om daadwerkelijke bescherming tegen mazelen te bieden.4
De volgende personen lopen een verhoogd risico op mazelen:
Door vaccinfalen kan mazeleninfectie ook vóórkomen bij gevaccineerden.4
kinderen die om religieuze redenen niet gevaccineerd zijn (volwassenen uit deze groep hebben meestal een natuurlijke infectie doorgemaakt);
personen die niet gevaccineerd zijn vanwege antroposofische levensovertuiging of een kritische houding ten opzichte van vaccinatie;
volwassenen geboren in 1965-1975; zij zijn minder goed beschermd omdat er in hun kinderjaren minder circulatie van het mazelenvirus is geweest;
kinderen van 6-14 maanden, die hun eerste BMR-vaccinatie nog niet hebben gehad (tot 6 maanden zijn zij beschermd door antistoffen van de moeder);
reizigers van en naar gebieden waar mazelen endemisch voorkomt.4,15
Roodvonk
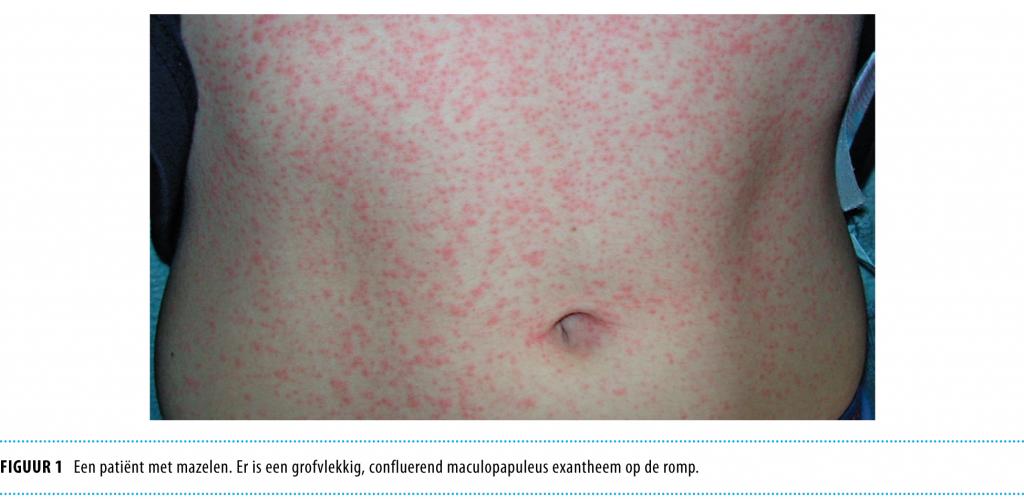
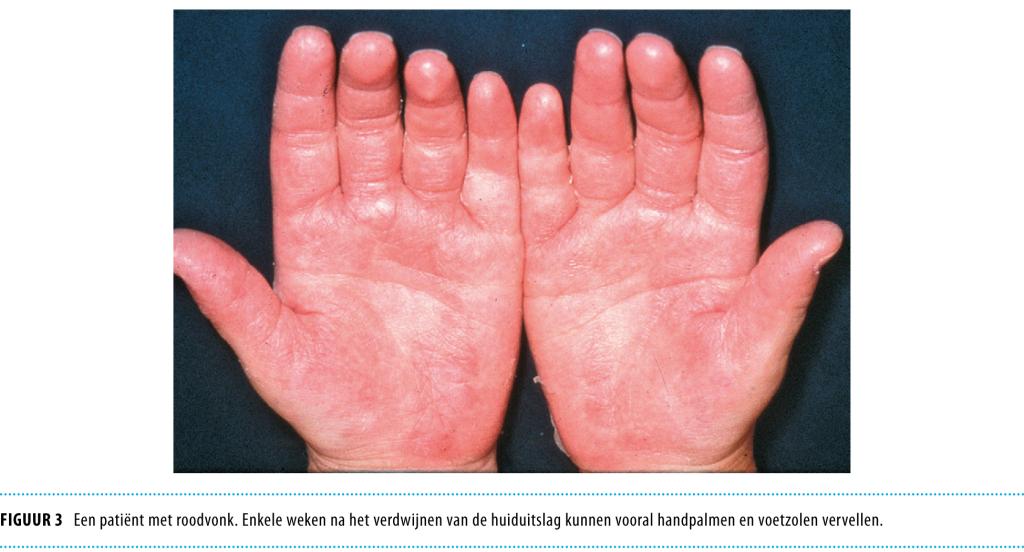
Roodvonk (scarlatina), veroorzaakt door groep A-streptokokken, kenmerkt zich door keelontsteking en koorts. Op de 2e dag ontstaat een exantheem dat begint op de romp en zich vervolgens verspreidt over het gehele lichaam. Vooral de lichaamsplooien (liezen en oksels) zijn aangedaan. De huiduitslag bestaat uit rode puntjes op een erythemateuze ondergrond en voelt aan als schuurpapier, maar jeukt niet. Het ‘narcosekapje’ (gebied rond mond en neus) blijft vrij. Ook de slijmvliezen zijn aangedaan. De tong wordt aanvankelijk wit, maar krijgt na 3 dagen het aspect van een framboos: rood, dik en bobbelig (figuur 2). Binnen 3-5 dagen daalt de temperatuur en de huiduitslag verdwijnt enkele dagen later. Na 2-3 weken kan de huid vervellen, met name aan handpalmen en voetenzolen (figuur 3).

De laatste decennia verloopt roodvonk veel minder ernstig dan voorheen. De afgenomen virulentie van de streptokok speelt hierbij een rol.16 Het risico op vroege, bacteriële complicaties (zoals peritonsillair abces en otitis media) is klein. Late, immunologische complicaties (zoals acuut reuma en glomerulonefritis) zijn tegenwoordig zeldzaam. De behandeling van roodvonk is dan ook meestal symptomatisch. Alleen ernstig zieke patiënten en patiënten met vroege bacteriële complicaties komen in aanmerking voor antibiotica, feneticilline geniet dan de voorkeur. Het doormaken van roodvonk geeft overigens geen blijvende immuniteit, recidieven kunnen dus vóórkomen.
Rodehond
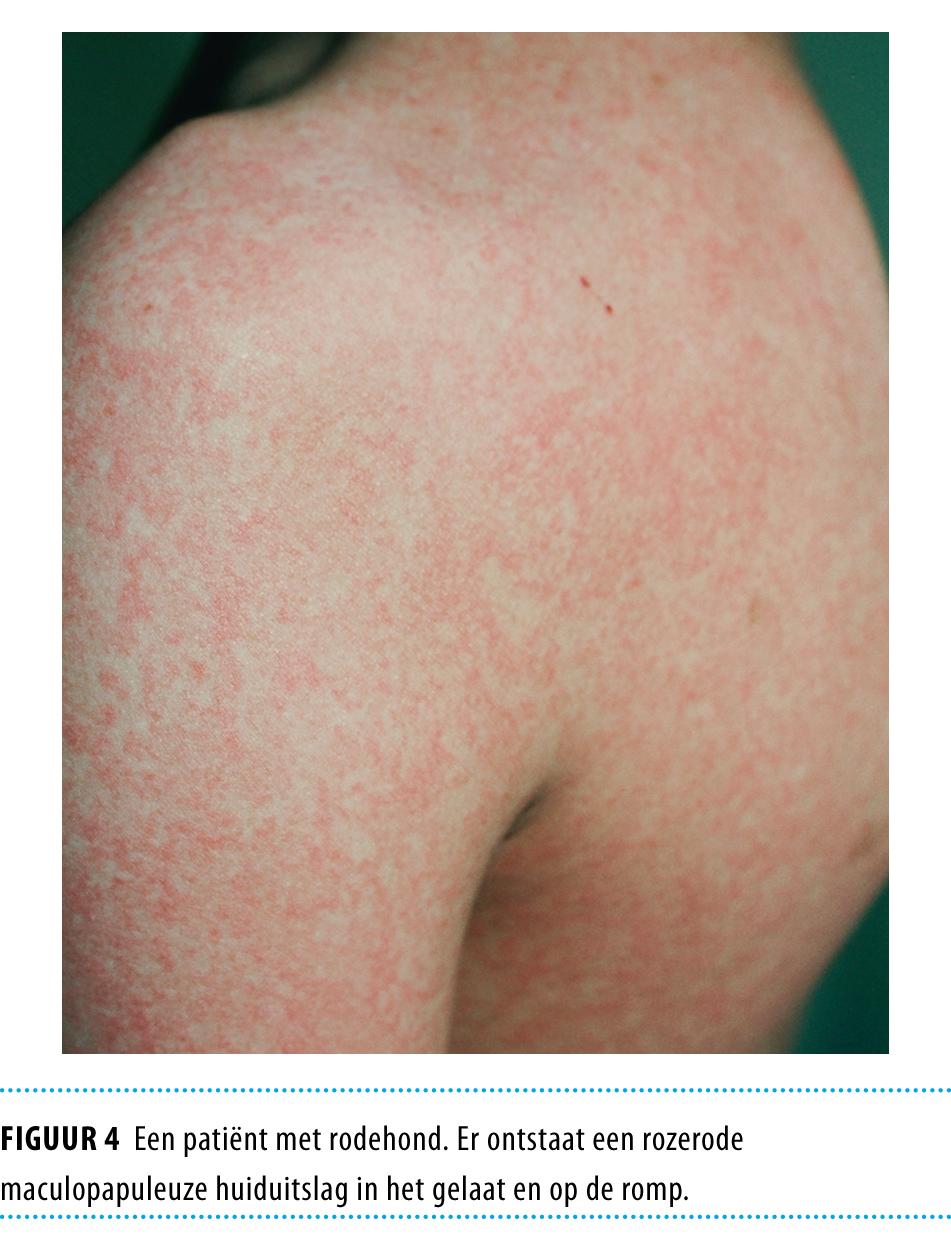
In de prodromale fase is rodehond, veroorzaakt door het rubellavirus, niet te onderscheiden van een bovenste luchtweginfectie. Vlak voordat het exantheem zichtbaar is, ontstaat er echter een kenmerkende lymfklierzwelling achter de oren en in de nek. Het exantheem begint in het gezicht en verspreidt zich snel naar de romp en binnen 2 dagen naar armen en benen. Het is een rozerode maculopapuleuze huiduitslag die vooral in het gezicht conflueert (figuur 4). Rodehond is voor kinderen een milde en zelflimiterende ziekte. Waarschijnlijk verloopt 50% van de infecties subklinisch. Rodehond is echter gevaarlijk voor het ongeboren kind.17 In Nederland is geen rubella-immunoglobuline verkrijgbaar, passieve immunisatie is dan ook niet mogelijk. Als alternatief zou na contact met rodehond aan zwangeren normaal humaan gammaglobuline kunnen worden gegeven. Dit is echter controversieel. De diagnostiek wordt erdoor bemoeilijkt en een eventuele infectie zal vaker atypisch of subklinisch verlopen met onverminderd gevaar voor de foetus.4
Vijfde ziekte
De vijfde ziekte wordt veroorzaakt door het humaan parvovirus B19 en begint meestal met een mild, aspecifiek ziektebeeld met koorts, malaise, spierpijn, hoofdpijn en jeuk. Na 5-7 dagen ontwikkelt zich een opvallende roodheid van de wangen (appelwangen of ‘slapped cheeks’, figuur 5), na enkele dagen gevolgd door een fijnmazig guirlandeachtig erytheem over romp en extremiteiten, waarbij vooral de strekzijden zijn aangedaan. Bij 5-10% van de patiënten is er ook gewrichtspijn. Het exantheem verdwijnt gewoonlijk binnen 1 week, maar kan gedurende enkele weken terugkeren als reactie op temperatuurwisselingen, inspanning of stress.
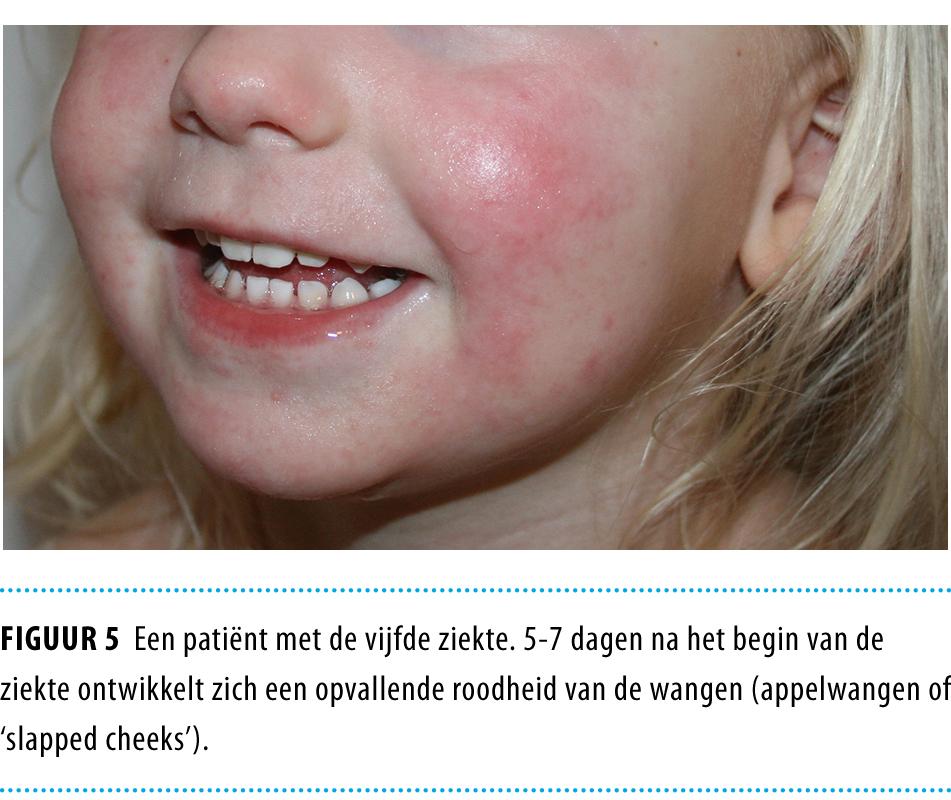
Bij patiënten met een hemolytische anemie kan infectie met het virus leiden tot een levensbedreigende aplastische crisis.18 Infectie van patiënten met een congenitale of verworven immuunstoornis kan resulteren in een chronische infectie met chronische anemie.19 Het doormaken van de infectie door de moeder tijdens de eerste 20 weken van de zwangerschap leidt bij 9% van de patiënten tot een spontane abortus of intra-uteriene vruchtdood; na de 20e week is dit risico geweken.20 Wel is het mogelijk dat een door de moeder in de eerste helft van de zwangerschap opgelopen infectie zich pas in de tweede helft van de zwangerschap bij de foetus manifesteert. Van de vrouwen in de vruchtbare leeftijd heeft 30-40% geen antistoffen tegen parvovirus B19. Aangenomen wordt dat ongeveer 2% van alle zwangeren tijdens de graviditeit een infectie met het virus doormaakt.21 Aan zwangeren die mogelijk besmet zijn, kan een antistofbepaling aangeboden worden, gevolgd door counseling ten aanzien van de risico’s van de foetus.
Er bestaat geen specifieke behandeling voor de vijfde ziekte. Soms is pijnstilling voor de gewrichtsklachten nodig. Actieve en passieve vaccinatie zijn niet mogelijk.
Zesde ziekte
De zesde ziekte wordt veroorzaakt door het humaan herpesvirus type 6. Kenmerkend voor de zesde ziekte is het kortdurende exantheem, dat optreedt na enkele dagen (hoge) koorts zonder bijkomende verschijnselen. Het lijkt op dat van rodehond en bevindt zich vooral in de nek en op de romp, soms ook in het gezicht en op de ledematen (figuur 6).22 Het exantheem verbleekt na enkele dagen. De meeste infecties verlopen waarschijnlijk subklinisch of heel mild. Bij immuuncompetente patiënten is de ziekte zelflimiterend. Immuungecompromitteerde patiënten kunnen worden behandeld met antivirale middelen. Vrijwel 100% van de kinderen is na het 2e levensjaar seropositief.

Belang voor de volksgezondheid en meldingsplicht
In Nederland is het doel om mazelen en rodehond te elimineren. Voor deze ziekten bestaat dan ook een meldingsplicht (groep B2). Dit betekent dat bij vaststelling van de ziekte dit binnen 1 werkdag gemeld moet worden aan de arts-infectieziektebestrijding van de lokale GGD.23 Er is dan noodzaak voor bron- en contactopsporing, eventuele vaccinatie van contacten en postexpositiebehandeling. Bij meerdere gevallen van de vijfde ziekte binnen 1 instelling, bijvoorbeeld een school, is eveneens sprake van meldingsplicht op grond van artikel 26 van de Wet Publieke Gezondheid (http://wetten.overheid.nl/BWBR0024705/geldigheidsdatum_25-08-2011#HoofdstukV1066000). Personen met een verhoogd risico op een ernstig beloop kunnen dan geïnformeerd worden om besmetting te voorkomen.
Nader diagnostisch onderzoek
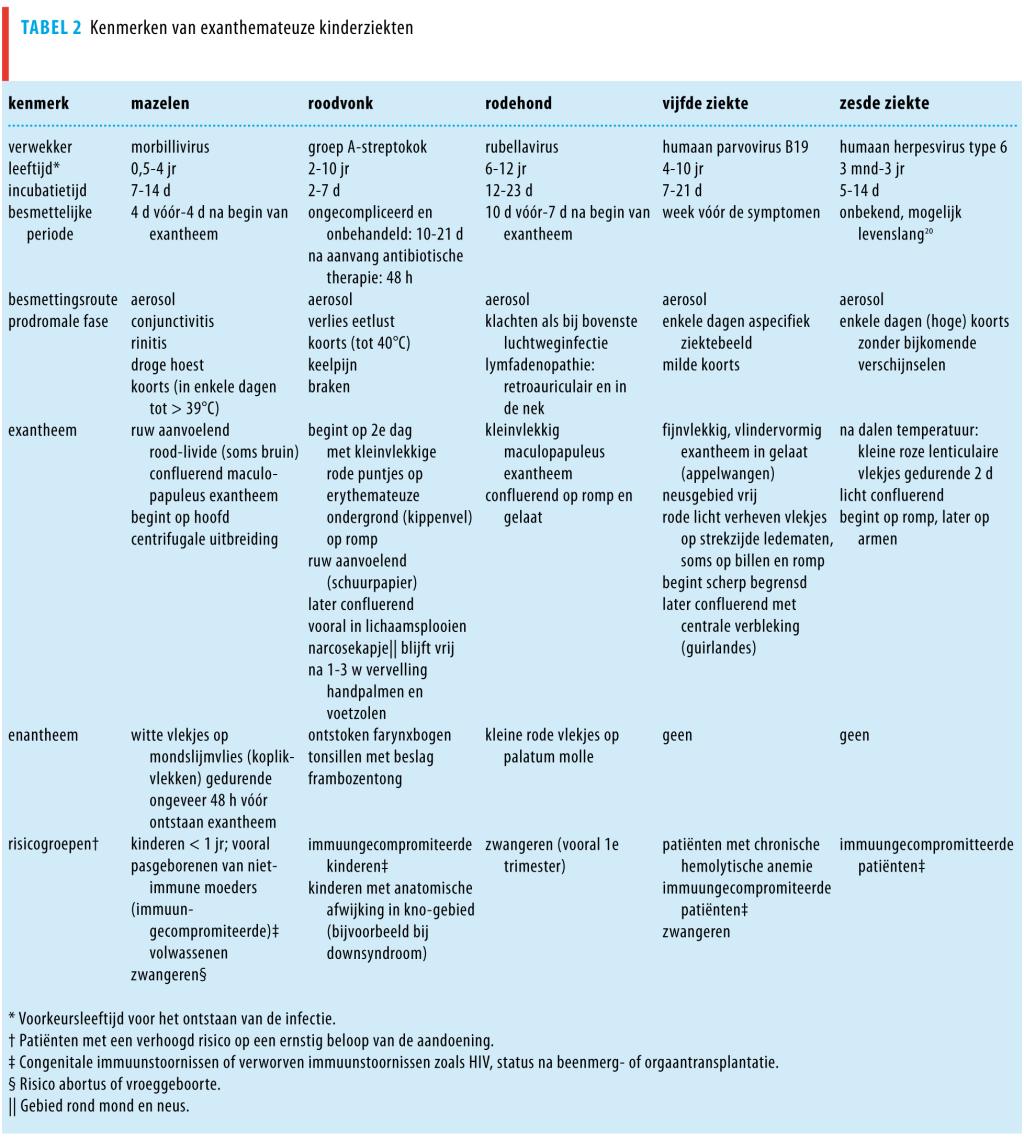
Het onderscheid tussen de verschillende exanthemateuze kinderziekten kan soms lastig zijn en niet alle specifieke kenmerken van de aandoeningen zullen altijd duidelijk aanwezig zijn. Tabel 2 geeft een samenvatting van de belangrijkste klinische kenmerken van de besproken ziekten die kunnen helpen bij de differentiële diagnostiek.24
Laboratoriumonderzoek kan, eventueel cito, ingezet worden door de behandelend arts, bijvoorbeeld bij ernstige ziekteverschijnselen, ongevaccineerde zwangeren of immuno-incompetente patiënten. Een PCR-bepaling of een IgM-antistofbepaling zal dan duidelijk kunnen maken of de patiënt recent geïnfecteerd is. Bij contactpersonen met een verhoogd risico op een ernstig beloop kan door middel van een IgG-antistofbepaling worden vastgesteld of zij reeds immuniteit hebben tegen de betreffende infectieziekte. In het kader van surveillance kan vaak met niet-invasief onderzoek (zoals PCR-bepaling in speeksel of urine) worden volstaan.25
Geen wering van school of kinderdagverblijf
Het is voor ouders vaak een probleem of een kind met een rode huiduitslag wel of niet naar school of het kinderdagverblijf kan. De Landelijke Coördinatie Infectieziektebestrijding van het RIVM heeft hiervoor richtlijnen opgesteld.4 Voor geen enkele van de exanthemateuze kinderziekten is wering van school of kinderdagverblijf noodzakelijk. Vaak is het kind al besmettelijk voordat de eerste ziekteverschijnselen zich manifesteren (mazelen) of is er geen besmettelijkheid meer na het uitbreken van het exantheem (vijfde ziekte). Daarnaast gaat het om in principe onschuldige aandoeningen. Bij roodvonk kan de GGD zo nodig in overleg met de huisarts adviseren om alleen kinderen na behandeling met antibiotica toe te laten. Bij patiënten met een bevestigde rodehond of vijfde ziekte moeten, in overleg met de GGD, zwangere moeders en leidsters geïnformeerd worden.
Blijvende waakzaamheid geboden
Door vaccinatie (mazelen, rodehond) en afgenomen virulentie van de verwekker (roodvonk) komen potentieel ernstige exanthemateuze infectieziekten bij kinderen veel minder voor dan enkele decennia geleden. Ondanks de lage incidentie en het beperkte risico op complicaties blijft waakzaamheid echter geboden. Nog steeds kunnen bijna uitgeroeide kinderziekten de kop opsteken, niet alleen met gevolgen voor de patiënt zelf maar ook voor zijn of haar omgeving.
Leerpunten
In Nederland komen mazelen en rodehond, ondanks de hoge vaccinatiegraad, nog af en toe voor.
Snelle herkenning van mazelen en rodehond is noodzakelijk om verdere verspreiding te voorkomen.
Op basis van epidemiologie en klinische kenmerken zijn kinderziekten met huiduitslag vaak goed van elkaar te onderscheiden.
Bij vaststelling van mazelen of rodehond bij één patiënt of van de vijfde ziekte bij meerdere patiënten binnen 1 instelling moet dit binnen 1 werkdag gemeld worden aan de lokale GGD.
Kinderen met mazelen, roodvonk, rodehond, vijfde ziekte of zesde ziekte kunnen gewoon naar school of kinderdagverblijf.
Literatuur
Hahné SJM, Abbink F, van Binnendijk RS, Ruijs WLM, van Steenbergen JE, de Melker HE. Rubella-epidemie in Nederland in 2004/’05: alertheid op congenitaal rubellasyndroom vereist. Ned Tijdschr Geneeskd. 2005;149:1174-8 Medline.
Wetsteyn JC, de Rond WM, Schreuder MC, de Boer HE, van Binnendijk RS, Wolthers KC. Een uitbraak van mazelen op de Spoedeisende Hulp. Ned Tijdschr Geneeskd. 2008;152:2032-6 Medline.
Van Velzen E, de Coster E, van Binnendijk RS, Hahné SJM. Measles outbreak in an anthroposophic community in The Hague, The Netherlands, June-July 2008. Eurosurveillance. 2008;13:1-2.
Beaujean DJMA, van Steenbergen JE, Timen A. LCI-Richtlijnen Infectieziektebestrijding. Bilthoven: RIVM-Cib; 2011.
Eekhof JAH, Knuistingh Neven A, Opstelten W. Kleine kwalen bij kinderen. Amsterdam: Elsevier Gezondheidszorg; 2008.
Winterberg DH. Exanthemen bij kinderen. Ned Tijdschr Geneeskd. 1996;140:1494-9 Medline.
Haarman EG, van Essen GA, van Furth AM. Vlekjesziekten. In: Bindels PJE, Kneepkens CMF, editors. Kindergeneeskunde. Houten: Bohn Stafleu van Loghum; 2007.
Powell KR. Filatow-Dukes’ disease. Epidermolytic toxin-producing staphylococci as the etiologic agent of the fourth childhood exanthem. Am J Dis Child. 1979;133:88-91 Medline.
Gezondheidsraad. De Toekomst van het Rijksvaccinatieprogramma: naar een programma voor alle leeftijden. Den Haag: Gezondheidsraad; 2007.
van Lier EA, Oomen PJ, Giesbers H, Drijfhout IH, de Hoogh PAAM, De Melker HE. Vaccinatiegraad Rijksvaccinatieprogramma Nederland, verslagjaar 2011, RIVM Rapport 210021014/2011. Bilthoven: RIVM; 2011.
Fanoy E. Gesignaleerd, Overzicht van bijzondere meldingen, clusters en epidemieën van infectieziekten in binnen- en buitenland. Infectieziekten Bulletin 2011;22:125-8. (website)
Oliemans AP. Morbiditeit in de huisartsenpraktijk. Leiden, 1969. Proefschrift.
Perry RT, Halsey NA. The clinical significance of measles: a review. J Infect Dis. 2004;189 Suppl 1:S4-16.
Van den Hof S, van den Kerkhof JH, ten Ham PB, van Binnendijk RS, Conyn-van Spaendonck MA, van Steenbergen JE. Mazelenepidemie in Nederland, 1999-2000. Ned Tijdschr Geneeskd. 2001;145:2529-33 Medline.
Van Binnendijk RS, Hahné SJM, Timen A, et al. Air travel as a risk factor for introduction of measles in a highly vaccinated population. Vaccine. 2008;26:5775-7 Medline. doi:10.1016/j.vaccine.2008.08.048
Schellekens JF, Schouls LM, van Pelt W, Esveld M, van Leeuwen WJ. Group A streptococci: a change in virulence? Neth J Med. 1998;52:209-17 Medline. doi:10.1016/S0300-2977(98)00034-5
Banatvala JE, Brown DW. Rubella. Lancet. 2004;363:1127-37 Medline. doi:10.1016/S0140-6736(04)15897-2
Smith-Whitley K, Zhao H, Hodinka RL, et al. Epidemiology of human parvovirus B19 in children with sickle cell disease. Blood. 2004;103:422-7 Medline. doi:10.1182/blood-2003-01-0069
Eid AJ, Posfay-Barbe KM. Parvovirus B19 in solid organ transplant recipients. Am J Transplant. 2009;9(Suppl 4):S147-50.
De Haan TR, de Jong EP, Oepkes D, Vandenbussche FP, Kroes AC, Walther FJ. Infectie met het Humaan parvovirus B19 (vijfde ziekte) in de zwangerschap: voor de foetus soms levensbedreigend. Ned Tijdschr Geneeskd. 2008;152:1185-90 Medline.
Van Gessel PH, Gaytant MA, Vossen AC, et al. Incidence of parvovirus B19 infection among an unselected population of pregnant women in the Netherlands: A prospective study. Eur J Obstet Gynecol Reprod Biol. 2006;128:46-9 Medline. doi:10.1016/j.ejogrb.2005.11.042
De Bolle L, Naesens L, De Clercq E. Update on human herpesvirus 6 biology, clinical features, and therapy. Clin Microbiol Rev. 2005;18:217-45 Medline. doi:10.1128/CMR.18.1.217-245.2005
Bijkerk P, Haringhuizen GB, van der Plas SM et al. Melden van infectieziekten conform de Wet publieke gezondheid (2009). Bilthoven: RIVM; 2008. (RIVM rapport).
Richardson M, Elliman D, Maguire H, Simpson J, Nicoll A. Evidence base of incubation periods, periods of infectiousness and exclusion policies for the control of communicable diseases in schools and preschools. Pediatr Infect Dis J. 2001;20:380-91 Medline. doi:10.1097/00006454-200104000-00004
LCI. Algoritme Exanthemen, een praktische handleiding voor de diagnostiek bij (clusters) van exanthemen. Richtlijn LCI 2011 (ter perse).





Kinderen met vlekjes
Met grote interesse werd uw mooie bijdrage over kinderen met vlekjes gelezen. Wij bieden dit thema als keuzecollege aan bij tweede jaars studenten van de basisopleiding en zien de bijgevoegde figuren en tabellen als een extra ondersteuning. De strekking van al uw adviezen is ook onze boodschap.
Twee opmerkingen zou ik graag willen maken. De eerste is, dat we het koortstype van mazelen aan de studenten als zadelvormig type presenteren, dat is kenmerkend.
De tweede opmerking is dat ik in het begin van de jaren '70 nog een ernstige mazelenepidemie heb meegemaakt. Het zadelvormig koortsverloop was daarbij een richtsnoer voor behandeling en prognose. Drie dagen na het exantheem zakt de koorts heel snel. Mocht de koorts de vierde dag niet zakken, dan was dat een reden voor een herhalingsvisite wegens de hoge kans op een superinfectie: otitis, bronchitis of een enkele maal een meningitis. Die herhalingsvisite rendeerde beslist, want mazelen is een ernstige ziekte die het microvasculaire systeem aantast, het immuunsysteem zwaar belast en bovendien neurotroop is. Voor die vierde dag werd er geen penicilline voorgeschreven en volstond de uitleg inclusief de temperatuurmetingen.
Raymond Leclercq, docent huisartsgeneeskunde Maastricht
Kinderziekten met vlekjes (antwoord auteurs)
Wij danken collega Leclercq voor het melden van zijn praktijkervaring als aanvulling op ons artikel. Dat bifasische koorts kenmerkend is voor mazelen konden wij echter niet terugvinden in de wetenschappelijke literatuur. Het oplopen van de temperatuur na een koortsvrij interval past vooral bij een bacteriële superinfectie, zoals een pneumonie of otitis media. Ook bij het persisteren van de koorts langer dan drie dagen moet men bedacht zijn op de ontwikkeling van complicaties, wat collega Leclercq terecht aangeeft. Wim Opstelten Just Eekhof Arie Knuistingh Neven
Kinderen met vlekjes
Inderdaad wordt er in de literatuur niet over een zadelvormig koortsverloop gesproken. P.Formijne noemde het verloop in zijn Leerboek der Anamnese en Fysische Diagnostiek uit 1964 op pag 145 tweetoppig; de initiale koorts die snel weer zakt en bij het uitbreken van het exantheem, meestal op de derde dag weer omhoog loopt.
De zadelvorm illustreert dit volgens mij ook. Om iets te onthouden zijn beelden onmisbaar.
Raymond Leclercq