Samenvatting
Doel
Evaluatie van de ontvangen zorg voor angst en depressie, vaststellen welke patiënt-, huisarts- en praktijkfactoren zorg volgens de NHG-standaarden belemmeren en evaluatie van de kosten en effecten van richtlijnnavolging.
Opzet
Beschrijvend onderzoek.
Methode
Tijdens de eerste meting van de ‘Nederlandse studie naar depressie en angst’, die sinds 2004 gedurende 8 jaar een groot aantal volwassenen met en zonder psychische klachten volgt, werden verschillende vragenlijsten en een diagnostisch interview afgenomen. Een jaar later werd nogmaals de ernst van de symptomen van angst of depressie, het algemeen functioneren of disfunctioneren, het zorggebruik en het werkverzuim van het afgelopen jaar gemeten. Om vast te stellen of er volgens de NHG-standaarden was gehandeld, werden data uit het elektronisch medisch patiëntendossier bestudeerd.
Resultaten
Van de 721 patiënten met een angststoornis of een depressieve stoornis gaf 57% (n = 413) aan iets van zorg te hebben ontvangen; twee derde van deze groep ontving zorg volgens de NHG-standaarden (n = 281). Op patiëntniveau bleken de ernst van de depressieve symptomen, de zelfervaren behoefte aan zorg, een hoog opleidingsniveau en de bereikbaarheid van zorg het sterkst gerelateerd te zijn aan richtlijnnavolging; op huisartsniveau was de samenwerking met andere ggz-professionals daarmee het sterkst gerelateerd. Gemiddeld hadden alle patiënten minder ernstige symptomen dan het jaar ervoor, ongeacht welke zorg ze hadden ontvangen. Zorg volgens de standaarden was significant duurder.
Conclusie
Van de patiënten die geen zorg hadden ontvangen, vond de helft dit ook niet nodig. Van de patiënten die wel zorg hadden ontvangen, hadden degenen met de ernstigste symptomen en de meeste behoefte aan hulp de grootste kans op zorg in overeenstemming met de richtlijnen. Patiënten en huisartsen leken goed in te kunnen schatten wanneer er zorg nodig was of niet.
artikel
Inleiding
Angst en depressie zijn de meest voorkomende psychische stoornissen. Ze zorgen vaak voor ernstig lijden en brengen hoge zorgkosten met zich mee.1-3 Vaak zoeken mensen met symptomen van angst of depressie hulp bij de huisarts.4 Hoewel er voor huisartsen NHG-standaarden bestaan, die beschrijven hoe te handelen in het geval van angst of depressie,5,6 wordt de problematiek vaak niet als zodanig herkend of succesvol behandeld.7,8 Het is onduidelijk in welke mate patiënten met psychische stoornissen die hiervoor de huisarts bezoeken, gepaste zorg krijgen, en welke factoren op patiënt-, huisarts-, of huisartspraktijkniveau het volgen van de richtlijnen voor angst en depressie mogelijk belemmeren.
Op patiëntniveau is bekend dat mensen met een hoog opleidingsniveau en ernstige symptomen van depressie vaker zorg volgens richtlijnen ontvangen.9 Sekse, leeftijd en sociaaleconomische status bleken in eerdere studies ook gerelateerd aan het ontvangen van zorg volgens evidencebased-standaarden.10,11 Het ligt voor de hand dat persoonlijke ideeën en behoeften van mensen ook een rol spelen bij het wel of niet krijgen van evidencebased zorg voor psychische problemen, maar het is echter nog niet duidelijk in welke mate. Het krijgen van zorg lijkt ook te worden beïnvloed door arts- en organisatiekenmerken.12 Zowel kennis van de huisarts over een bepaald ziektebeeld als diens attitude hier tegenover lijken van invloed op de richtlijnnavolging.13,14
De vraag welke kenmerken de meeste invloed hebben op het leveren van evidencebased zorg is tot nu toe onbeantwoord gebleven, evenals de vraag of zorg die volgens de richtlijnen wordt gegeven mensen sneller beter maakt en uiteindelijk minder kost.15,16
Het doel van deze studie was daarom drieledig, namelijk: (a) onderzoeken in hoeverre huisartspatiënten met een angststoornis of depressie hiervoor zorg ontvangen, (b) welke patiënt-, huisarts- of praktijkfactoren het leveren van zorg volgens de NHG-standaarden het sterkst belemmeren en (c) het vergelijken van de klinische status (ernst van symptomen en algemeen functioneren) van patiënten die zorg volgens de NHG-standaarden kregen versus de klinische status van patiënten die deze zorg niet kregen, en het vaststellen van het verschil in kosten tussen deze 2 groepen.
Materiaal en methoden
Opzet
Voor deze studie werden data gebruikt die in de eerste lijn reeds waren verzameld voor de ‘Nederlandse studie naar depressie en angst’, een natuurlijk-beloopstudie die sinds 2004 gedurende 8 jaar een groot aantal volwassenen met en zonder psychische klachten volgt.17 In de periode september 2004-februari 2007 werden in totaal 1610 respondenten via 21 huisartspraktijken geworven. Tijdens de eerste meting (T0) werden verschillende vragenlijsten en interviews afgenomen om onder andere de klinische status van de angststoornis of depressieve stoornis, de sociaaldemografische eigenschappen van de patiënten en de persoonlijke ideeën en behoeften aan zorg te meten. Door middel van het ‘Composite international diagnostic interview’ (CIDI), werden volgens de DSM-IV-criteria stoornissen van angst, zoals gegeneraliseerde angststoornis, sociale fobie, paniekstoornis en agorafobie, en van depressie, zoals depressieve en dysthyme stoornis, vastgesteld. Het CIDI is een uitgebreid diagnostisch interview dat wereldwijd wordt gebruikt, in zowel epidemiologisch onderzoek als in de klinische praktijk.
De ernst van de huidige angstsymptomen werd gemeten met de ‘Beck anxiety inventory’ (BAI) en de ernst van de huidige depressieve symptomen met de ‘inventory of depressive symptoms’ (IDS). Ook werden het algemeen functioneren of disfunctioneren en het zorggebruik gemeten. Een jaar later (T1) werden deze variabelen nogmaals gemeten, alsook het werkverzuim van het afgelopen jaar.
De 67 huisartsen die aan deze eerstelijnsmeting van dit onderzoek deelnamen werden ook gevraagd om vragenlijsten in te vullen over hun persoonlijke sociaaldemografische eigenschappen en hun ideeën over, en manieren van handelen bij mensen met depressie en/of angst.18-21 Van elk van de 21 huisartspraktijken werd een praktijkassistent of -ondersteuner gevraagd een korte vragenlijst over de praktijk in te vullen. De gebruikte meetinstrumenten voor patiënten en huisartsen staan beschreven in tabel 1.
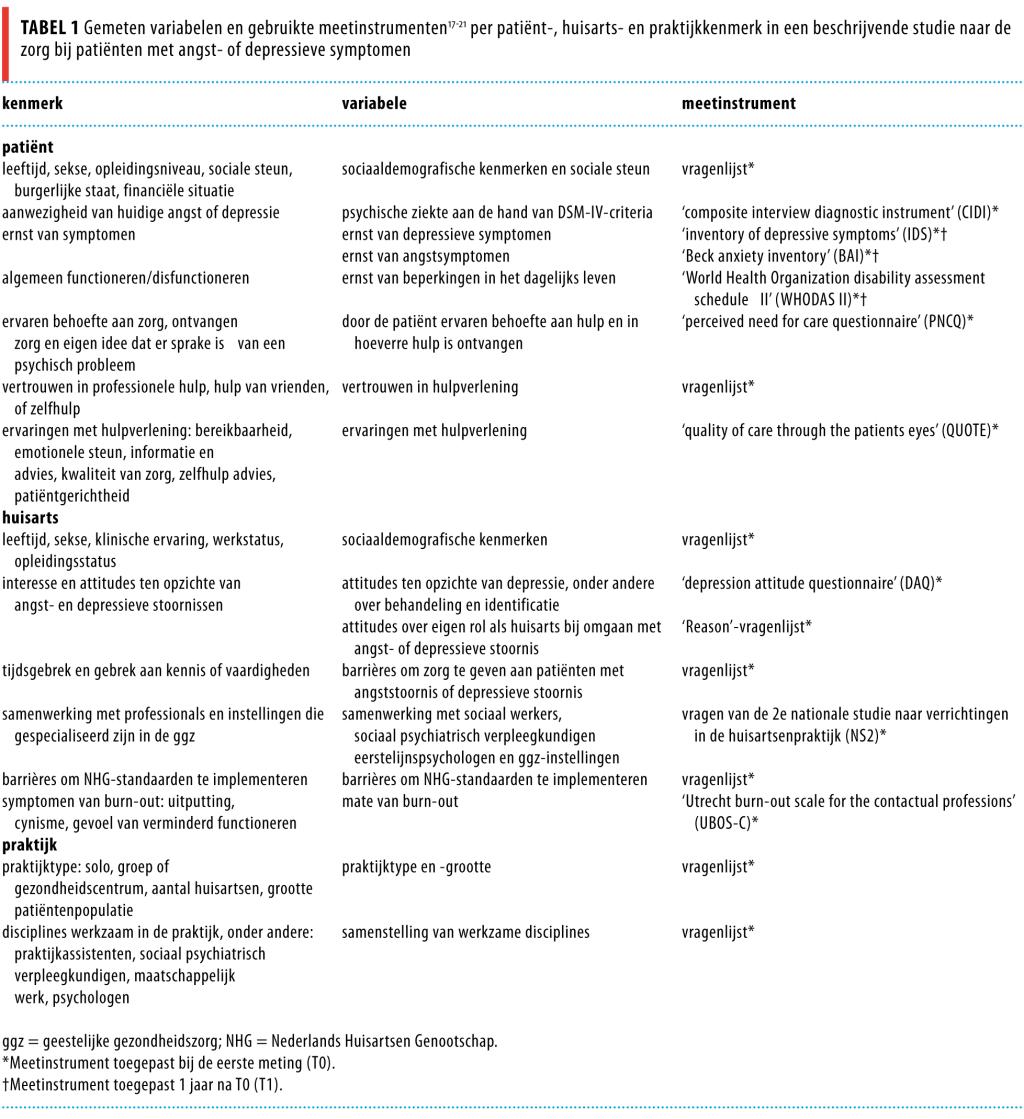
Kwaliteit van zorg
Informatie over het zorggebruik van patiënten werd verkregen uit het elektronisch medisch patiëntendossier (epd), aangevuld met vragenlijstgegevens. Op basis van het aantal en type contacten, ‘International classification of primary care’-codes, voorgeschreven medicatie en eventuele verwijzingen naar andere hulpverleners, werd per patiënt bepaald of er wel of niet volgens de NHG-standaarden voor angst en depressie was gehandeld. Omdat het epd geen informatie bevatte over of er wel of geen counseling was gegeven, haalden we deze informatie uit de interviewdata.
Op basis van de criteria die in tabel 2 zijn samengevat, konden patiënten worden ingedeeld in een groep die zorg volgens de NHG-standaarden had ontvangen (zorg+), en een groep die niet, of niet genoeg van deze zorg had ontvangen (zorg-).22

Kosten
Directe en indirecte kosten over het afgelopen jaar werden gemeten door de ‘Trimbos and iMTA questionnaire on costs associated with psychiatric illness’-vragenlijst en data uit het epd van patiënten. Directe kosten werden gebaseerd op de Nederlandse standaardkostprijzen.23 Indirecte kosten die veroorzaakt werden door het verlies aan productiviteit, werden geschat op basis van de frictiekostenmethode, gebaseerd op het gemiddelde inkomen van de Nederlandse populatie op basis van leeftijd en geslacht.23 De frictiekostenmethode houdt er rekening mee dat niet alle verzuimde werktijd tot productieverlies leidt. Medicatiekosten werden berekend met de ‘Z-index’ van de Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie.24
Analyse
Allereerst werden alle patiënten geselecteerd die een huidige, dat wil zeggen in de afgelopen 6 maanden, angststoornis of depressieve stoornis hadden volgens de CIDI. Vervolgens gingen wij na hoeveel patiënten zelf aangaven zorg te hebben ontvangen en werd bekeken hoeveel patiënten zorg ontvingen volgens de NHG-standaarden (zie tabel 2).
De groepen die wel en niet volgens de NHG-standaarden waren behandeld, werden met elkaar vergeleken op verschillende patiënt-, huisarts- en praktijkfactoren. Van alle kenmerken die op zichzelf met < 10% kans op toeval gerelateerd waren met zorg volgens de richtlijnen, werd bekeken welke uiteindelijk gerelateerd waren, wanneer er ook rekening gehouden werd met de andere verbanden. Dit werd gedaan met behulp van multivariate logistische regressieanalyse.
Tenslotte werden de kosten en de ernst van de symptomen op T0 en T1 voor de groepen ‘zorg-’ en ‘zorg+’ met elkaar vergeleken. Hierbij werden alle waarden gecorrigeerd voor leeftijd, geslacht, opleidingsniveau, ernst van de score op T0 en voor clustering per huisarts.
Resultaten
Van de 1610 respondenten bleken 743 patiënten volgens de CIDI aan de criteria voor een huidige angststoornis of depressieve stoornis te voldoen. 22 van hen (3%) gaven geen toestemming voor het gebruik van hun medische gegevens, waardoor 721 patiënten overbleven voor analyse. De gemiddelde leeftijd van deze groep patiënten was 44,9 jaar, 70,2% was vrouw en ruim 90% van de patiënten had een middelbaar (mbo, havo, vwo; 58,7%) of hoog (hbo, wo; 31,9%) opleidingsniveau.
Van 62 van de 67 huisartsen (93%) kregen we de ingevulde vragenlijsten terug, waarbij alle vragenlijsten over praktijkkenmerken waren ingevuld. Meer dan de helft van de praktijken waren groepspraktijken, de andere waren solopraktijken (14,3%) en gezondheidscentra (28,6%). Huisartsen waren gemiddeld 48,8 jaar oud (SD: 8,7) en iets meer dan de helft van hen was man. Het gemiddeld aantal jaren werkervaring was 17,8. 85,5% van de responderende huisartsen gaf aan samen te werken met andere hulpverleners binnen de geestelijke gezondheidszorg (ggz).
Ontvangen zorg
Van alle 721 patiënten gaven 413 (57%) zelf aan enige vorm van zorg te hebben ontvangen voor hun psychische probleem.25 Van de 308 patiënten (43%) die aangaven geen zorg te hebben ontvangen, gaf 25% aan geen psychisch probleem te hebben en 26% dat zij geen behoefte hadden aan enige vorm van hulp.26
Op basis van de verkregen zorgdata bleken 281 patiënten (39%) zorg te hebben ontvangen volgens de NHG-standaarden. Van de mensen die aangaven enigerlei zorg te hebben ontvangen (n = 413) ontving dus 68% daadwerkelijk adequate zorg.
Patiënt-, arts- en praktijkkenmerken
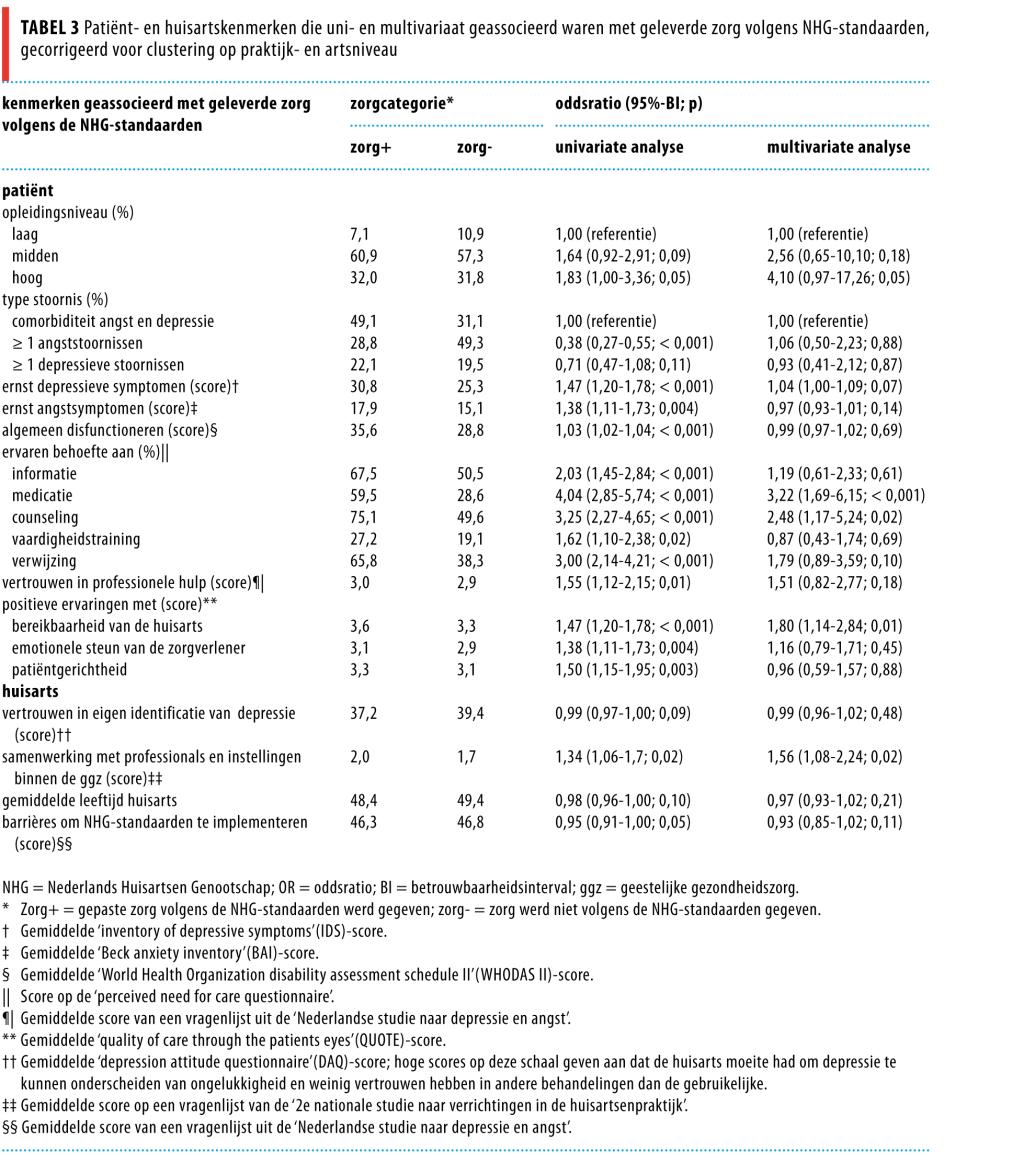
Op patiëntniveau bleken de variabelen ‘ernst van symptomen’, ‘opleidingsniveau’, ‘bereikbaarheid van zorg’ en ‘ervaren zorgbehoeften’ significant gerelateerd te zijn aan het ontvangen van zorg volgens de NHG-standaarden. Patiënten met ernstige symptomen van angst of depressie, een hoog opleidingsniveau, patiënten die de huisarts goed bereikbaar vonden en patiënten die behoefte hadden aan medicatie of counseling, ontvingen vaker zorg volgens de richtlijnen.27
Geen van de praktijkkenmerken bleek gerelateerd aan ontvangen zorg, terwijl op huisartsniveau een samenwerking met andere ggz-professionals of -instellingen het sterkst gerelateerd was met navolging van de richtlijn (tabel 3).
Klinische status en beloop
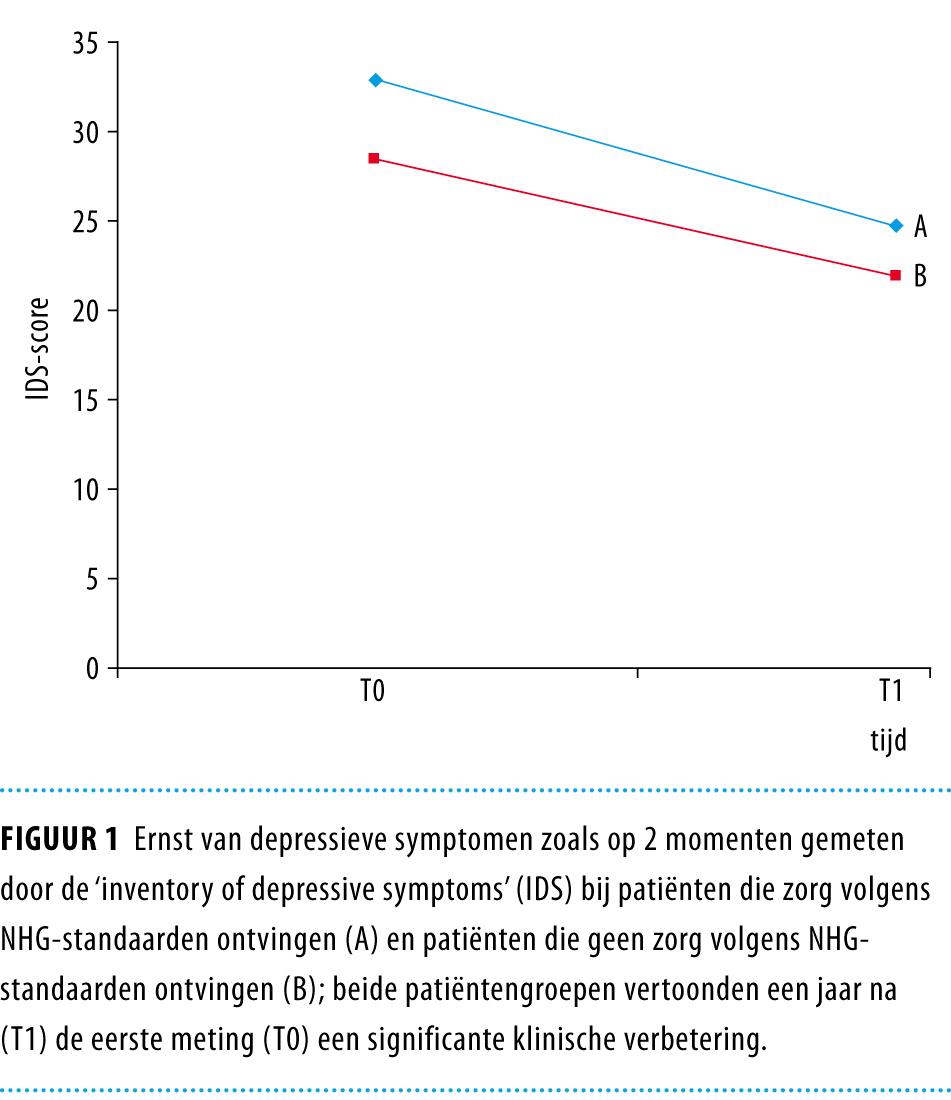
Bij 40,2% van de patiënten waren de symptomen van angst of depressie na 1 jaar minder ernstig, terwijl 16,2% juist ernstigere symptomen rapporteerden. Van de patiënten met in ieder geval een depressieve stoornis (n = 423), hadden diegenen die volgens de richtlijnen waren behandeld gemiddeld ernstigere depressieve symptomen dan diegenen die niet volgens de richtlijnen waren behandeld. Dit werd gemeten met de IDS; de uitkomsten bedroegen 32,9 respectievelijk 28,5. Een jaar later waren de symptomen in beide groepen significant verbeterd (uitkomsten: respectievelijk 24,8 en 22,0) (p < 0,001) (figuur 1).
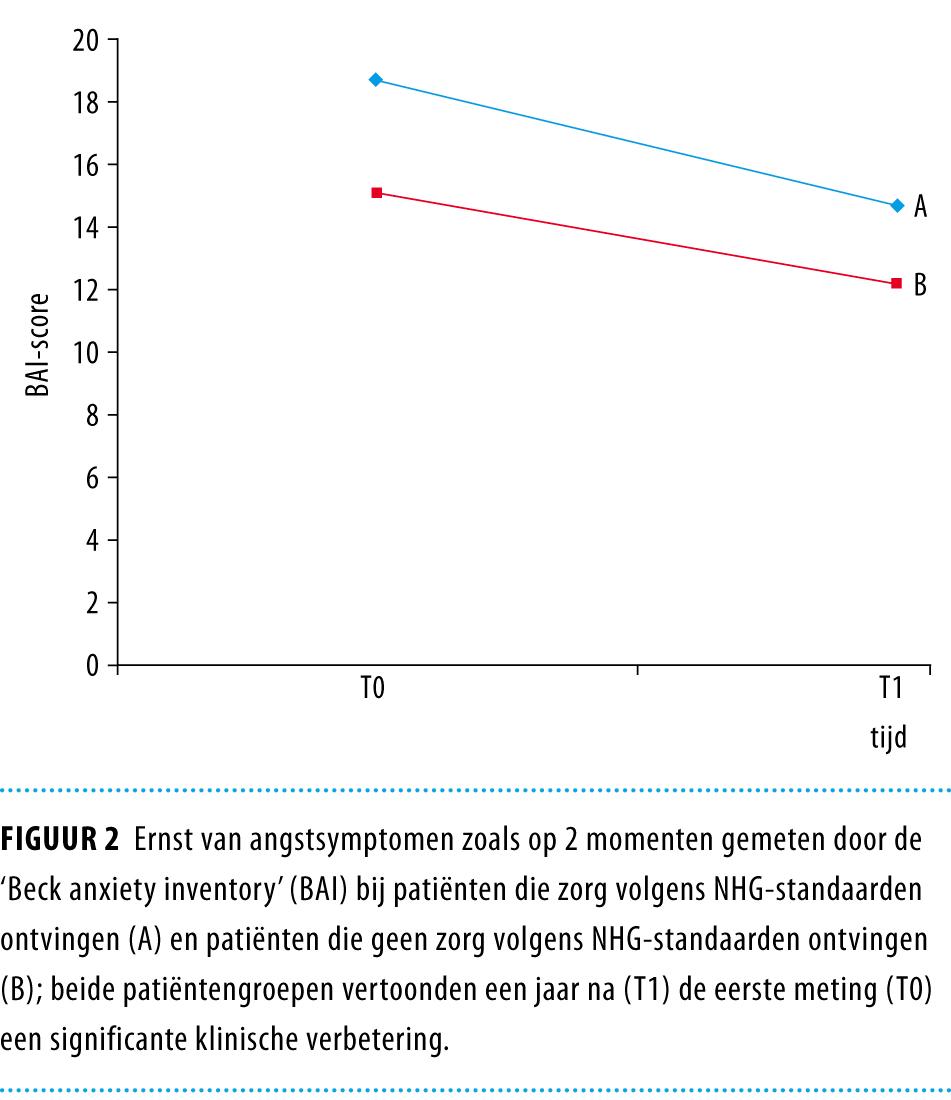
Van de patiënten met in ieder geval een angststoornis (n = 573), werden dezelfde verschillen gevonden. Patiënten die volgens de richtlijnen waren behandeld, hadden gemiddeld ernstigere angstsymptomen dan diegenen die niet volgens de richtlijnen waren behandeld, gemeten met de BAI (uitkomsten: 18,7 respectievelijk 15,1). Een jaar later hadden beide groepen gemiddeld genomen minder ernstige angstsymptomen (uitkomsten: respectievelijk 14,7 en 12,2) (p < 0,001) (figuur 2).
Voor beide groepen patiënten (met een angststoornis of met een depressieve stoornis) werd geen significant verschil gevonden in de mate van verbetering bij wel of niet behandelen volgens de richtlijnen.
Kosten
Van 568 patiënten was een complete dataset beschikbaar om de zorgkosten te kunnen berekenen. Bij patiënten die zorg hadden ontvangen volgens de richtlijnen (n = 216) kostte de behandeling gemiddeld € 1035 meer dan bij patiënten die deze zorg niet hadden ontvangen (n = 352) (tabel 4).28

Het grootste verschil kwam door de kosten van eerstelijns- en ondersteunende zorg, zoals thuiszorg.
Beschouwing
Van de 57% van patiënten met een angststoornis of depressieve stoornis die aangaven iets van hulp te hebben ontvangen, bleek dit bij twee derde van hen zorg volgens de NHG-standaarden te zijn geweest. Van de patiënten die geen zorg hadden ontvangen, vond de helft dit ook niet nodig.
Op patiëntniveau kwamen de volgende belemmerende factoren voor richtlijnnavolging naar voren: minder ernstige depressieve symptomen, het niet ervaren van zorgbehoefte, een laag opleidingsniveau en een slechte bereikbaarheid van de huisarts. Op het niveau van de huisarts belemmerde minder samenwerking met andere ggz-professionals navolging van de richtlijn. Op praktijkniveau werden er geen belemmeringen gevonden.
Gemiddeld genomen knapten alle patiënten na 1 jaar evenveel op, of ze nu wel of niet volgens de NHG-standaarden waren behandeld. De behandeling van patiënten die zorg volgens de standaarden ontvingen, kostte significant meer.
De 2 groepen waren echter moeilijk vergelijkbaar, omdat de zorg die de patiënten ontvingen niet werd beïnvloed of gemanipuleerd door onderzoekers; patiënten die zorg volgens de NHG-standaarden kregen, hadden ernstigere symptomen dan de patiënten die deze zorg niet kregen. Dit laat zien dat huisartsen blijkbaar goed konden inschatten welke patiënten de ernstigste symptomen hadden en zeker evidencebased zorg nodig hadden. Het gegeven dat patiënten met minder ernstige problematiek, die minder intensieve zorg ontvingen, ook bleken op te knappen, kan erop wijzen dat ook patiënten zelf goed konden aanvoelen wanneer ze zorg nodig hadden. Blijkbaar wisten mensen die geen zorg wilden dat ze er niet heel ernstig aan toe waren. Dit zou het verband tussen het ervaren van behoefte aan zorg en richtlijnnavolging kunnen verklaren. De groep patiënten zonder enige behoefte aan zorg, had de huisarts mogelijk niet eens over zijn of haar klachten verteld.
Aangezien de ziektebeelden bij patiënten met ernstige symptomen over het algemeen een ongunstiger beloop hebben,29 zouden onze bevindingen ook geïnterpreteerd kunnen worden als een indicatie dat zorg volgens de NHG-standaard effectiever is; zonder die zorg zou het beloop dan immers slechter moeten zijn. Een gerandomiseerd klinisch experiment waarin de klinische ernst van de groepen op T0 niet verschillen, zou verder kunnen laten zien of zorg volgens richtlijnen daadwerkelijk effectiever is en een antwoord kunnen geven op de vraag welke aanpak nu meer of minder kost.
Conclusie
Twee derde van de patiënten die de huisarts bezochten en die zorg ontvingen voor hun angststoornis of depressieve stoornis, kreeg zorg volgens de NHG-standaarden. Dit betrof meestal patiënten met ernstige symptomen van angst of depressie.
Naast de bereikbaarheid van de huisarts en samenwerkingsverbanden van de huisarts met ggz-disciplines, leek de patiënt zelf de meeste invloed te hebben op de zorg die hij of zij ontving.
Leerpunten
-
Angst en depressie zijn veelvoorkomende psychische problemen onder de patiëntenpopulatie van de huisarts.
-
Ondanks het bestaan van NHG-richtlijnen voor angst en depressie, wordt een grote groep patiënten niet volgens deze richtlijn behandeld; dit gebeurt slechts in twee derde van de gevallen.
-
Verschillende patiënt- en huisartskenmerken blijken van invloed op het leveren van zorg bij angst en depressie.
-
Zo zijn de door de patiënt ervaren behoefte aan zorg en de samenwerking van huisartsen met andere ggz-professionals belangrijke factoren bij richtlijnnavolging.
-
Vooral bij ernstige vormen van depressie en angst wordt zorg volgens NHG-standaarden gegeven.
-
De helft van de patiënten die geen zorg ontvangen voor symptomen van angst of depressie, heeft hier ook geen behoefte aan.
Literatuur
-
Alonso J, Codony M, Kovess V, et al. Population level of unmet need for mental healthcare in Europe. Br J Psychiatry. 2007;190:299-306 Medline. doi:10.1192/bjp.bp.106.022004
-
Luppa M, Heinrich S, Angermeyer MC, Konig HH, Riedel-Heller SG. Cost-of-illness studies of depression: a systematic review. J Affect Disord. 2007;98:29-43 Medline. doi:10.1016/j.jad.2006.07.017
-
Mauskopf JA, Simon GE, Kalsekar A, Nimsch C, Dunayevich E, Cameron A. Nonresponse, partial response, and failure to achieve remission: humanistic and cost burden in major depressive disorder. Depress Anxiety. 2009;26:83-97 Medline. doi:10.1002/da.20505
-
Bijl RV, Ravelli A. Psychiatric morbidity, service use, and need for care in the general population: results of the Netherlands Mental Health Survey and Incidence Study. Am J Public Health. 2000;90:602-7 Medline. doi:10.2105/AJPH.90.4.602
-
Van Marwijk HWJ, Grundmeijer HGLM, Bijl D, et al. NHG-standaard depressieve stoornis. Eerste herziening. Huisarts Wet. 2003;46:614-33. link
-
Terluin B, van Heest FB, van der Meer K, et al. NHG-standaard angststoornissen. Eerste herziening. Huisarts Wet. 2004;47:26-37. link
-
Thompson C, Kinmonth AL, Stevens L, et al. Effects of a clinical practice guideline and practice-based education on detection and outcome of depression in primary care: Hampshire Depression Project randomised controlled trial. Lancet. 2000;355:185-91 Medline. doi:10.1016/S0140-6736(99)03171-2
-
Olssøn I, Mykletun A, Dahl AA. Recognition and treatment recommendations for generalized anxiety disorder and major depressive episode: a cross-sectional study among general practitioners in Norway. Prim Care Companion J Clin Psychiatry. 2006;8:340-7 Medline.
-
Van Os TWDP, van den Brink RHS, van der Meer K, Ormel J. The care provided by general practitioners for persistent depression. Eur Psychiatry. 2006;21:87-92 Medline. doi:10.1016/j.eurpsy.2005.05.002
-
Raine R, Lewis L, Sensky T, Hutchings A, Hirsch S, Black N. Patient determinants of mental health interventions in primary care. Br J Gen Pract. 2000;50:620-5 Medline.
-
Wang PS, Berglund P, Kessler RC. Recent care of common mental disorders in the United States: prevalence and conformance with evidence-based recommendations. J Gen Intern Med. 2000;15:284-92 Medline. doi:10.1046/j.1525-1497.2000.9908044.x
-
Cabana MD, Rand CS, Powe NR, et al. Why don’t physicians follow clinical practice guidelines? A framework for improvement. JAMA. 1999;282:1458-65 Medline. doi:10.1001/jama.282.15.1458
-
13 Larme AC, Pugh JA. Attitudes of primary care providers toward diabetes: barriers to guideline implementation. Diabetes Care. 1998;21:1391-6 Medline. doi:10.2337/diacare.21.9.1391
-
Ward MM, Vaughn TE, Uden Holtman T, Doebbeling BN, Clarke WR, Woolson RF. Physician knowledge, attitudes and practices regarding a widely implemented guideline. J Eval Clin Pract. 2002;8:155-62 Medline. doi:10.1046/j.1365-2753.2002.00337.x
-
Van Boeijen CA, van Oppen P, van Balkom AJ, et al. Treatment of anxiety disorders in primary care practice: a randomised controlled trial. Br J Gen Pract. 2005;55:763-9 Medline.
-
Bosmans J, de Bruijne M, van Hout H, et al. Cost-effectiveness of a disease management program for major depression in elderly primary care patients. J Gen Intern Med. 2006;21:1020-6 Medline. doi:10.1111/j.1525-1497.2006.00555.x
-
Penninx BWJH, Beekman AT, Smit JH, et al. The Netherlands Study of Depression and Anxiety (NESDA): rationale, objectives and methods. Int J Methods Psychiatr Res. 2008;17:121-40 Medline. doi:10.1002/mpr.256
-
Botega N, Blizard R, Wilkinson GM. General practitioners and depression – first use of the depression attitude questionnaire. Int J Methods Psychiatr Res. 1992;4:169-80.
-
McCall L, Clarke DM, Rowley G. A questionnaire to measure general practitioners’ attitudes to their role in the management of patients with depression and anxiety. Aust Fam Physician. 2002;31:299-303. Medline
-
Schellevis FG, Westert GP, de Bakker DH. The actual role of general practice in the Dutch health-care system. Results of the Second Dutch National Survey of General Practice. J Public Health. 2005;13:265-9. Medline
-
Schaufeli WB, van Dierendonk D. UBOS (Utrechtse Burnout Schaal): Handleiding. Lisse, Swets & Zeitlinger; 2000.
-
Smolders M, Laurant M, Verhaak PFM, et al. Adherence to evidence-based guidelines for depression and anxiety disorders is associated with recording of the diagnosis. Gen Hosp Psychiatry. 2009;31:460-9 Medline. doi:10.1016/j.genhosppsych.2009.05.011
-
Oostenbrink JB, Bouwmans CAM, Koopmanschap MA, Rutten FFH. Handleiding voor kostenonderzoek. Methoden en standaard kostprijzen voor economische evaluaties in de gezondheidszorg. Diemen, College voor zorgverzekeringen; 2004.
-
Smolders M, Laurant M, Verhaak PFM, Prins MA, Spreeuwenberg P, et al. Receiving treatment for common mental disorders. Gen Hosp Psychiatry. 2009;31:460-9 Medline. doi:10.1016/j.genhosppsych.2008.09.011
-
Van Beljouw I, Verhaak PFM, Prins MA, Cuijpers P, Penninx BWJH, Bensing JM. Reasons and determinants for not receiving treatment for common mental disorders. Psychiatr Serv. 2010;61:250-7 Medline. doi:10.1176/appi.ps.61.3.250
-
Prins MA, Verhaak PFM, Smolders M, et al. Patient factors associated with guideline-concordant treatment of anxiety and depression in primary care. J Gen Intern Med. 2010;25:648-55 Medline. doi:10.1007/s11606-009-1216-1
-
Prins MA, Bosmans JE, Verhaak PFM, Meer K van der, Tulder MW van, Marwijk HWJ van, et al. The costs of guideline-concordant care and of care according to patients’ needs in anxiety and depression. J Eval Clin Prac. (ter perse).
-
Katon W, Unützer J, Russo J. Major depression: the importance of clinical characteristics and treatment response to prognosis. Depress Anxiety. 2010;27:19-26 Medline. doi:10.1002/da.20613




Reacties