Dames en Heren,
Natte leeftijdsgebonden maculadegeneratie is een belangrijke oorzaak van slechtziendheid op oudere leeftijd in de westerse wereld en heeft een negatieve invloed op de kwaliteit van leven. Het doel van dit artikel is het belang van vroegtijdige herkenning en tijdige behandeling van deze veelvoorkomende oogaandoening te verduidelijken.
Toets voor nascholing (verlopen)
Aan dit leerartikel was een toets gekoppeld waarmee je nascholingspunten kon verdienen.
Kernpunten
- Vraag bij ouderen met visusklachten expliciet of er sprake is van metamorfopsie en onderzoek dit met de Amsler-kaart.
- Een oudere patiënt met acute eenzijdige visusdaling of metamorfopsie moet binnen enkele werkdagen worden doorgestuurd naar een oogarts voor diagnostiek en eventuele behandeling.
- Vroege diagnostiek van natte maculadegeneratie optimaliseert de kansen op visusherstel, verbetert de kwaliteit van leven van ouderen aanzienlijk en levert een structurele zorgkostenbesparing op.
- Betere voorlichting aan ouderen en huisartsen over leeftijdsgebonden maculadegeneratie vermindert de kwetsbaarheid van ouderen door vroegere herkenning van de symptomen en snellere behandeling.
artikel
Patiënt A, een 75-jarige man, belt de huisartsenpraktijk vanwege acuut ontstane klachten van slecht zien. Toen hij gisteren de boodschappen wilde afrekenen in de supermarkt merkte hij een vlek in het midden van zijn blikveld en stonden de cijfers van het pinapparaat schuin. Het baart hem zorgen dat de klachten na 1 nacht slapen nog steeds bestaan. Patiënt heeft een blanco oogheelkundige voorgeschiedenis. Hij krijgt eerst het advies zijn bril te laten nakijken, maar op nadrukkelijk verzoek van de patiënt mag hij diezelfde dag langskomen.
De huisarts bepaalt de visus van beide ogen. De visus van het rechter oog is 0,6 en die van het linker is 1,0. De Amsler-test toont beeldvervorming (metamorfopsie) van het rechter oog en een wazige vlek in het centrale gedeelte van het gezichtsveld (relatief centraal scotoom). Links is geen sprake van metamorfopsie. Hierop besluit de huisarts patiënt de volgende werkdag te verwijzen naar een oogarts met verdenking op de natte vorm van leeftijdsgebonden maculadegeneratie. De oogarts bevestigt de diagnose en dezelfde week wordt een behandeling gestart met vaatgroeiremmende injecties in het rechter oog. Als patiënt een jaar later, na 2 keer 3 ooginjecties, terugkomt voor een reguliere controle bedraagt de visus rechts 0,8 en vertelt hij blij te zijn dat hij nog goed kan zien.
Patiënt B, een vitale 86-jarige vrouw, merkt bij de bushalte dat ze het cijfer van de buslijn op de bus niet meer goed kan lezen. Dezelfde avond valt bij het skypen met haar kleindochter op dat het linker oog niet goed ziet. De volgende dag lijkt het onveranderd en na 2 dagen ziet ze met het linker oog weer wat beter. Maar dezelfde dag wordt ‘s avonds plotseling de visus links snel minder. Ze gaat de volgende dag meteen naar de opticien, waar men haar bril niet kan aanpassen om de visus te verbeteren, en ze wordt verwezen naar de huisarts. Daar kan ze na 2 weken terecht. Bij onderzoek blijkt de visus rechts 1,0 en links 0,2. Er wordt niet gevraagd naar metamorfopsie. Patiënte wordt doorverwezen naar de oogarts, waar ze na 3 weken terecht kan. Deze stelt als diagnose ‘natte leeftijdsgebonden maculadegeneratie links in een gevorderd stadium’ en start onmiddellijk een behandeling met vaatgroeiremmende injecties in het linker oog. Een jaar later en 9 ooginjecties verder is de visus links niet verder verslechterd dan de uitgangswaarde. De oogarts vertelt desgevraagd dat de kans op een betere visus dan 0,2 minimaal is. De oogarts geeft een Amsler-kaart mee als hulpmiddel ter zelfcontrole en hij waarschuwt patiënte: als ze metamorfopsie of een visusdaling rechts ervaart, moet ze direct de huisarts bellen.
Beschouwing
Klinisch beeld en diagnostiek
Leeftijdsgebonden maculadegeneratie (LMD) is een veelvoorkomende oogaandoening boven de leeftijd van 50 jaar. De incidentie bedraagt ongeveer 1,8 per 1000 persoonsjaren in Nederland,1 en de prevalentie van LMD in een beginstadium is 13,2% bij personen boven de 70 jaar in Europa.2 Dit beginstadium van LMD verloopt meestal asymptomatisch en wordt gekenmerkt door drusen. Dit zijn ophopingen onder het retinale pigmentepitheel die zichtbaar zijn als gelige vlekjes in de retina. Naarmate de ziekte voortschrijdt kunnen er 2 vormen onderscheiden worden: een atrofische (‘droge’) vorm en een exsudatieve (‘natte’) vorm waarbij choroïdale neovascularisaties ontstaan. Beide vormen kunnen leiden tot ernstige slechtziendheid; het beloop is echter verschillend. Droge LMD kenmerkt zich door een geleidelijke, meestal bilaterale afname van de centrale visus. Patiënten hebben moeite met lezen, de herkenning van gezichten en zien minder goed in schemerige omstandigheden. Natte LMD kenmerkt zich daarentegen meestal door een eenzijdige visusdaling die binnen enkele dagen ontstaat en door metamorfopsie (beeldvervorming). Hierbij staan rechte lijnen schijnbaar krom. Metamorfopsie is vaak een van de eerste klachten bij natte LMD.
Het is belangrijk om metamorfopsie vroegtijdig te signaleren, zowel voor de patiënt als voor de arts, want in de dagelijkse praktijk blijkt nogal eens dat patiënten metamorfopsie zelf niet aangeven, maar het wel bevestigen als er expliciet naar gevraagd wordt. De Zwitserse oogarts Marc Amsler (1891-1968) schreef hier al in 1953 over en introduceerde daarom de Amsler-kaart.3 Patiënt A en B klaagden beiden over minder goed zien, maar niet over beeldvervorming. Met behulp van de Amsler-test kwam bij patiënt A de metamorfopsie naar voren en werd patiënt direct met een verdenking op neovascularisatie doorverwezen. Bij patiënt B werd echter niet gevraagd naar metamorfopsie en geen Amsler-test uitgevoerd, waardoor een belangrijk symptoom van natte LMD niet meteen aan het licht kwam. Vraag dus bij visusklachten bij ouderen altijd expliciet naar vervorming van het beeld (bijvoorbeeld: ‘Ziet u de deurpost als een rechte lijn?’) en test op visusklachten met behulp van de Amsler-kaart (figuur 1). De Amsler-test is ook zeer geschikt voor de patiënt als zelfcontrole. Het verdient aanbeveling dat zowel de oogarts als de huisarts dit met patiënten bespreekt. Ook bij droge LMD ontstaat uiteindelijk metamorfopsie, maar het beloop daarvan is geleidelijk en beiderzijds.
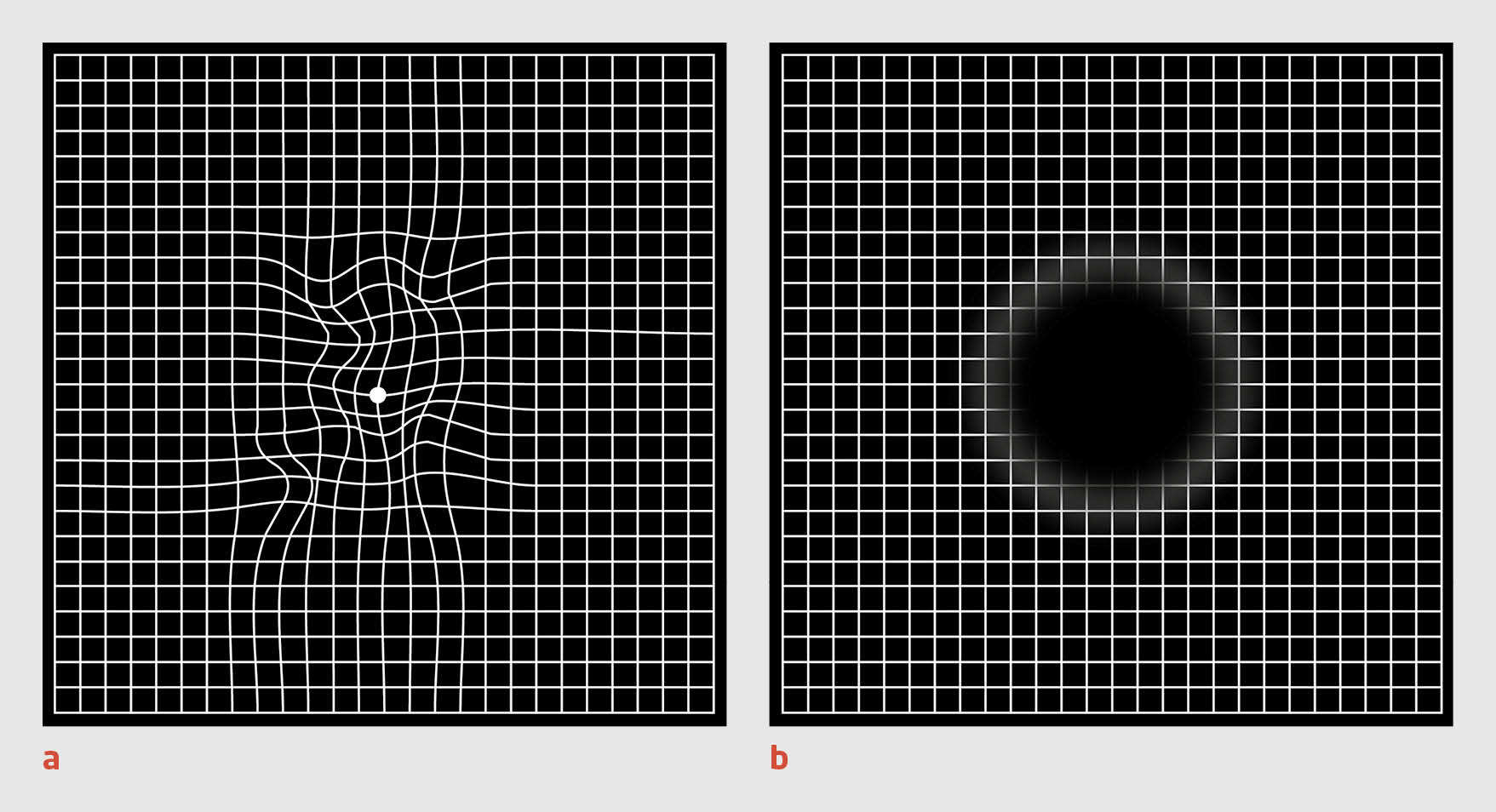
Behandeling
Bij natte LMD is er in de macula sprake van neovascularisatie met fragiele vaatwanden, waaruit makkelijk lekkage en bloedingen kunnen ontstaan die een acute visusdaling veroorzaken (figuur 2).
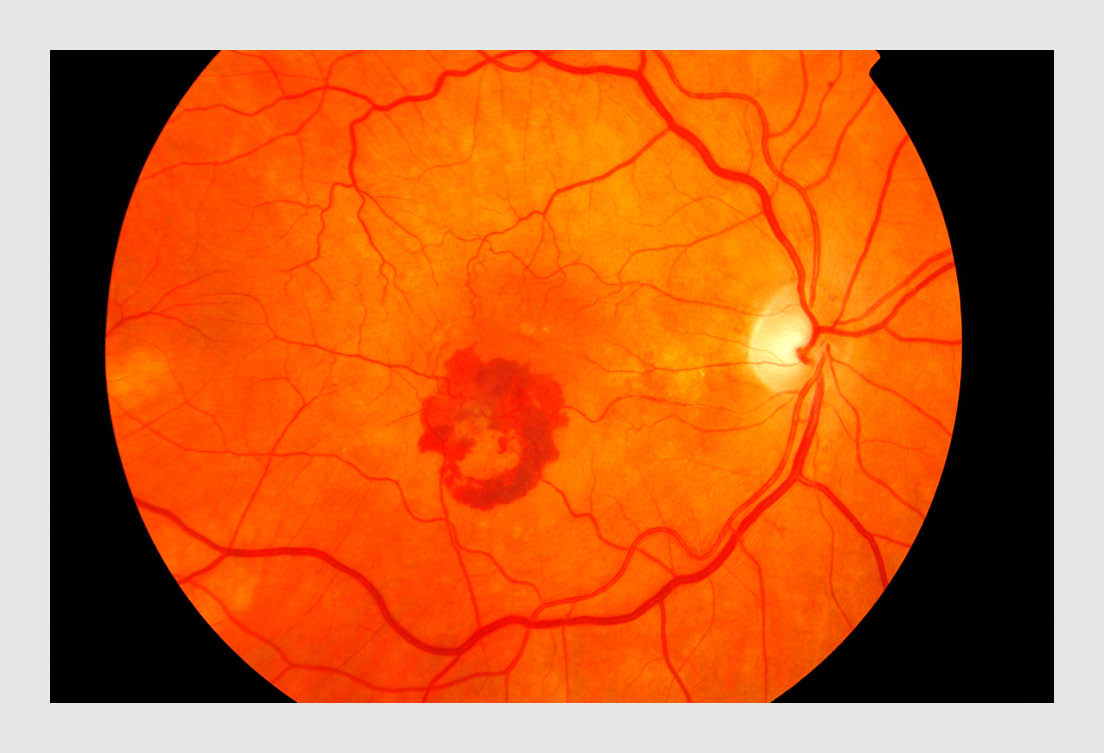
Sinds 2007 is het is mogelijk om de visus te stabiliseren of te verbeteren middels intravitreale injecties met vaatgroeiremmende medicatie, bekend als anti-VEGF-medicatie. De belangrijkste anti-VEGF-medicijnen zijn bevacizumab, ranibizumab en aflibercept. Deze medicijnen hebben een vergelijkbare effectiviteit en veiligheid.4 In verband met het grote verschil in kosten is bevacizumab het middel van eerste keuze in Nederland.
Er is veel onderzoek gedaan naar de effectiviteit van deze vaatgroeiremmers. Verschillende factoren zijn gerelateerd aan een betere uitkomst van de behandeling, onafhankelijk van het soort vaatgroeiremmer: de duur van de klachten, de visus bij aanvang van de behandeling en de uitgebreidheid van de neovascularisatie. Hierbij geldt dat een kortere klachtenduur, een kleinere vaatnieuwvorming en een betere visus bij aanvang van de behandeling de kans verhogen op een betere visus 1 jaar na start van de behandeling.5 De relatie tussen de visus bij aanvang van de behandeling en de visus 1 jaar later is weergegeven in figuur 3.
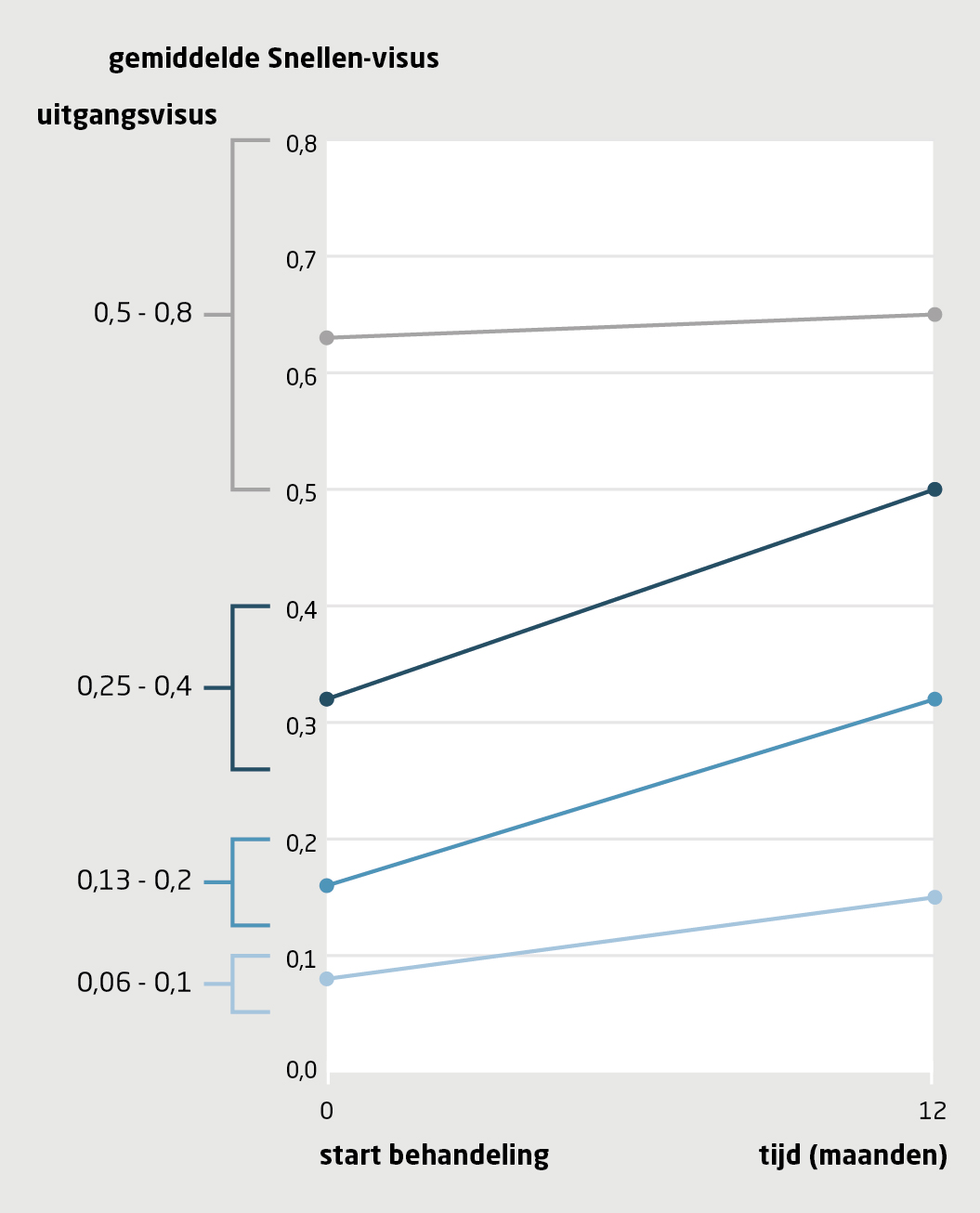
Vanwege de hogere kans op een betere visus bij een hogere uitgangsvisus, is snel handelen door alle betrokkenen (patiënt, huisarts én oogarts) van het grootste belang, zodat zo vroeg mogelijk begonnen kan worden met behandeling. Bij patiënt A was de behandeling succesvol mede dankzij de snelle interventie door alle betrokkenen. Bij patiënt B daarentegen was de kans op visuswinst beperkt doordat de behandeling pas werd gestart na enkele weken.
De behandeling van natte LMD met vaatgroeiremmers heeft geleid tot een sterke vermindering van het aantal ernstig slechtzienden.6 LMD en visusverlies door LMD kunnen leiden tot moeilijkheden bij het uitvoeren van dagelijkse activiteiten, verhoogde emotionele stress en depressie. Visusverlies door LMD heeft een negatieve invloed op de kwaliteit van leven, niet alleen van de patiënt zelf maar vaak ook van de nabije omgeving.7 Tijdige herkenning van LMD en de daarmee samenhangende vroege behandeling kan de kwaliteit van leven gunstig beïnvloeden. Vroege herkenning heeft tevens een bewezen gunstig effect op de zorgkosten.8 Voor de droge vorm van LMD is tot op heden geen curatieve behandeling mogelijk.
Voorlichting en leefstijladvies
Goede voorlichting en leefstijladviezen kunnen het beloop van LMD positief beïnvloeden en progressie naar een gevorderd stadium vertragen. Stoppen met roken is daarbij een van de belangrijkste maatregelen (ook op hoge leeftijd),9 alsmede het zorgen voor een gezond lichaamsgewicht en voldoende beweging.10,11 Een voedingspatroon met veel groenten en fruit (antioxidanten) wordt geadviseerd.12 De resultaten van een toonaangevende studie in de Verenigde Staten tonen aan dat het gebruik van speciale voedingssupplementen kan leiden tot een lichte verlaging van het risico op progressie van de ziekte. Deze zogenaamde AREDS2-formule-voedingssupplementen bestaan uit een hoge dosering zink (25-80 mg), luteïne (10 mg), zeaxanthine (2 mg), vitamine C (500 mg) en vitamine E (400 IE) per dag. Deze voedingssupplementen worden geadviseerd aan LMD-patiënten met droge of natte LMD in een gevorderd stadium aan één of beide ogen.13 LMD-patiënten die roken of de afgelopen 5 jaar gerookt hebben mogen geen voedingssupplement met bètacaroteen gebruiken vanwege een verhoogd risico op de ontwikkeling van longkanker.
Hoewel voor natte LMD een goede behandeling voorhanden is, bestaat er nog steeds een aanzienlijk ‘patient’s delay’ en ‘doctor’s delay’.14 Ouderen zien vaak slechter dan ze zelf denken. ‘Het zal wel bij de leeftijd horen’, lijken zij vaak te veronderstellen. Daarnaast is er vaak sprake van comorbiditeit of verminderde mobiliteit, waardoor men afhankelijk van anderen is om een bezoek aan de oogarts te brengen. Naarmate de leeftijd toeneemt wordt het patient’s delay groter.14 Daar komt bij dat LMD voor veel mensen een onbekende oogaandoening is; slechts 4-30% van de mensen in westerse landen zijn in meer of mindere mate bekend met LMD.7 Voorlichting is dan ook erg belangrijk. Aan de empowerment van patiënten met LMD wordt in Nederland veel aandacht gegeven door de maculadegeneratie-patiëntenvereniging en de WHO-preventieprojectgroep ‘VISION 2020 Netherlands’.
Dames en Heren, natte leeftijdsgebonden maculadegeneratie is een aandoening die in de westerse wereld veel voorkomt. De vroege diagnostiek van LMD laat nog te wensen over terwijl een adequate behandeling voorhanden is. Dit klemt, temeer daar ouderen metamorfopsie vaak zelf niet aangeven, de resultaten van de kosteneffectieve behandeling bij een hogere uitgangsvisus beter zijn en de kwaliteit van leven van ouderen sterk gerelateerd is aan een goede visus. Actieve voorlichting aan ouderen en huisartsen speelt dan ook een belangrijke rol en kan de kwetsbaarheid van ouderen structureel verminderen. Het verdient aanbeveling om bij ouderen met visusklachten expliciet te vragen naar metamorfopsie en dit te testen met behulp van een Amsler-kaart. Bij acute metamorfopsie is het wenselijk de patiënt binnen enkele werkdagen door te verwijzen naar een oogarts.
Literatuur
Van Leeuwen R, Klaver CC, Vingerling JR, Hofman A, de Jong PT. The risk and natural course of age-related maculopathy: follow-up at 6 1/2 years in the Rotterdam study. Arch Ophthalmol. 2003;121:519-26.doi:10.1001/archopht.121.4.519.Medline
Colijn JM, Buitendijk GHS, Prokofyeva E, et al; EYE-RISK consortium; European Eye Epidemiology (E3) consortium. Prevalence of age-related macular degeneration in Europe: the past and the future. Ophthalmology. 2017;124:1753-63.doi:10.1016/j.ophtha.2017.05.035.Medline
Amsler M. Earliest symptoms of diseases of the macula. Br J Ophthalmol. 1953;37:521-37.doi:10.1136/bjo.37.9.521.Medline
Martin DF, Maguire MG, Fine SL, et al; Comparison of Age-related Macular Degeneration Treatments Trials (CATT) Research Group. Ranibizumab and bevacizumab for treatment of neovascular age-related macular degeneration: two-year results. Ophthalmology. 2012;119:1388-98.doi:10.1016/j.ophtha.2012.03.053.Medline
Ying GS, Huang J, Maguire MG, et al; Comparison of Age-related Macular Degeneration Treatments Trials Research Group. Baseline predictors for one-year visual outcomes with ranibizumab or bevacizumab for neovascular age-related macular degeneration. Ophthalmology. 2013;120:122-9.doi:10.1016/j.ophtha.2012.07.042.Medline
Campbell JP, Bressler SB, Bressler NM. Impact of availability of anti-vascular endothelial growth factor therapy on visual impairment and blindness due to neovascular age-related macular degeneration. Arch Ophthalmol. 2012;130:794-5.doi:10.1001/archophthalmol.2011.2480.Medline
Mitchell J, Bradley C. Quality of life in age-related macular degeneration: a review of the literature. Health Qual Life Outcomes. 2006;4:97.doi:10.1186/1477-7525-4-97.Medline
Butt T, Lee A, Lee C, et al; UK AMD EMR Study Group. The cost-effectiveness of initiating ranibizumab therapy in eyes with neovascular AMD with good vision: an economic model using real-world outcomes. BMJ Open. 2015;5:e006535.doi:10.1136/bmjopen-2014-006535.Medline
Neuner B, Komm A, Wellmann J, et al. Smoking history and the incidence of age-related macular degeneration – results from the Muenster Aging and Retina Study (MARS) cohort and systematic review and meta-analysis of observational longitudinal studies. Addict Behav. 2009;34:938-47.doi:10.1016/j.addbeh.2009.05.015.Medline
Zhang QY, Tie LJ, Wu SS, et al. Overweight, obesity, and risk of age-related macular degeneration. Invest Ophthalmol Vis Sci. 2016;57:1276-83.doi:10.1167/iovs.15-18637.Medline
McGuinness MB, Le J, Mitchell P, et al. Physical activity and age-related macular degeneration: a systematic literature review and meta-analysis. Am J Ophthalmol. 2017;180:29-38.doi:10.1016/j.ajo.2017.05.016. Medline
Van Leeuwen R, Boekhoorn S, Vingerling JR, et al. Dietary intake of antioxidants and risk of age-related macular degeneration. JAMA. 2005;294:3101-7.doi:10.1001/jama.294.24.3101.Medline
Age-Related Eye Disease Study 2 Research Group. Lutein + zeaxanthin and omega-3 fatty acids for age-related macular degeneration: the Age-Related Eye Disease Study 2 (AREDS2) randomized clinical trial. JAMA. 2013;309:2005-15.doi:10.1001/jama.2013.4997.Medline
Schalnus R, Meyer CH, Kuhli-Hattenbach C, Lüchtenberg M. Time between symptom onset and assessment in age-related macular degeneration with subfoveal choroidal neovascularization. Ophthalmologica. 2010;224:176-82.doi:10.1159/000239236. Medline





natte maculadegeneratie bij ouderen
Ik heb geen twijfel over de deskundigheid van de schrijvers,maar heb toch twee types van bezwaren tegen hun artikel.
1. Verklaring van klinisch beeld/diagnostiek. Is er niet meer bekend over de vorming van de Drusen. Waarom een gele kleur? Na een beginfase ontstaat een droge of natte vorm. Wat bepaalt de keuze? Ernstiger commentaar: hoe ontstaat metamorfopsie-gaarne uitleg. De lezer moet dit begrijpen. Hoe werkt anti-VEGF medicatie.In de nefrologie is VEGF inhibitie de oorzaak van Thrombotic microangiopathy [zie ook Song d,Ueda Am J Pathol 2019;189:826-838].
2 Verantwoord medisch handelen bij Patient B. Op verschillende plaatsen en ook in de titel van het artikel wordt gesteld dat snel handelen van het grootste belang is. Bij patient B .Een 86-jarige vrouw met snel visus verlies, kan na 2 weken bij de huisarts terecht [is dat een huisarts?] en na doorverwijzen na 3 weken terecht bij de oogarts [wat zijn dat voor oogartsen, hopelijk niet de schrijvers van dit artikel]. Werd dan meteen de behandling gestart of moest het niet eerst in een schema gepast.? Deze vrouw is slecht behandeld. Ook de redactie van het tijdschrift dient hierop te reageren
Leo Monnens, emeritus hoogleraar kindergeneeskunde, Radboud UMC
Drusen
Dag collega Monnens,
Drusen zijn gelig omdat ze bestaan uit lipiden (cholesterol) en proteinen (met name lipoproteinen). Over de vorming van drusen is veel bekend, evenals over het ontstaan van een droge of natte vorm van leeftijdsgebonden maculadegeneratie en over de therapeutische werking van anti-VEGF. Terechte vragen; helaas past al die informatie niet binnen het format met een beperkt aantal woorden waarin een klinische les geschreven dient te worden.
Uw vraag over het ontstaan van metamorfopsie is terecht en achteraf gezien was het beter geweest dit in de klinische les explicieter toe te lichten. De oorzaak is multifactorieel: de beeldvertekening is het gevolg van een desorientatie van de fotoreceptoren (die tijdens het ziekteproces ontstaat door alteraties in de architectuur van de retina) en/of vochtophoping in de diepe lagen van de retina en/of door tractie vanuit de interface van de retina met glasvocht en/of door bindweefselvorming. Er zijn nog andere oorzaken mogelijk, die ik hier buiten beschouwing laat.
De NTvG redactie heeft een ervaren oogarts gevraagd om voor het tijdschrift een breed overzicht van het ziektebeeld maculadegeneratie te schrijven, waarin ook de moderne behandelopties en de innovatieve behandelingen die in het verschiet liggen aan bod zullen komen. In dat artikel zullen al uw vragen uitvoerig aan de orde komen.
Het klopt dat patient B niet optimaal is behandeld; dit was de directe aanleiding om deze klinische les te schrijven en daarom is de nadruk vooral gelegd op het doorvragen naar metamorfopsie indien patienten klagen over 'minder goed zien'. Helaas is het zo dat in Europa en Noord-Amerika de 'patient delay' en de 'doctors delay' voor natte maculadegeneratie nog steeds veel te hoog is, terwijl het behandelresultaat juist afhankelijk is van de voortvarendheid waarmee de behandeling wordt ingesteld. Deze klinische les beoogt daarin verbetering te brengen.
Veel dank voor uw vragen die deze klinische les in een optimale context plaatsen.
Jan Keunen, hoogleraar Oogheelkunde