Beste collega’s,
De retinale vaatocclusie is een veelvoorkomende oorzaak van plotseling eenzijdig visusverlies. De veneuze en arteriële vorm verschillen in incidentie, ontstaanswijze en prognose; bij beide is cardiovasculair risicomanagement van belang. De volgende casussen illustreren dat.
Kernpunten
- Retinale veneuze occlusies komen beduidend vaker voor dan arteriële occlusies.
- Bij arteriële occlusies is het zicht vaak ernstiger aangedaan dan bij veneuze occlusies.
- Voor arteriële occlusies bestaat er tot heden nog geen effectieve behandeling, hoewel oogbolmassage binnen 4-6 uur na het event permanente schade kan voorkomen.
- Behandeling met trombolyse is nog niet gangbaar vanwege gebrek aan bewijs en de risico’s die ermee samenhangen.
- Macula-oedeem als gevolg van een veneuze occlusie wordt behandeld met intravitreale anti-VEGF-injecties en – op indicatie – laserfotocoagulatie van de retina.
- Bij arteriële en veneuze occlusies is cardiovasculair risicomanagement belangrijk; bij een arteriële occlusie moet daarnaast met spoed worden gezocht naar de emboliebron.
artikel
Patiënt A, een 71-jarige man, kwam bij de oogarts met sinds drie uur plots verlies van het zicht in het linker oog. De patiënt was bekend met familiaire hypertensie sinds jonge leeftijd, waarvoor hij werd behandeld met hydrochloorthiazide en ibersatan; vanwege hypercholesterolemie gebruikte hij rosuvastatine en ezetimib. Er waren geen klachten van arteriitis temporalis, zoals hoofdpijn, haarkampijn, kaakclaudicatio of koorts. De patiënt kon met zijn linker oog handbewegingen zien van een afstand van twee meter.
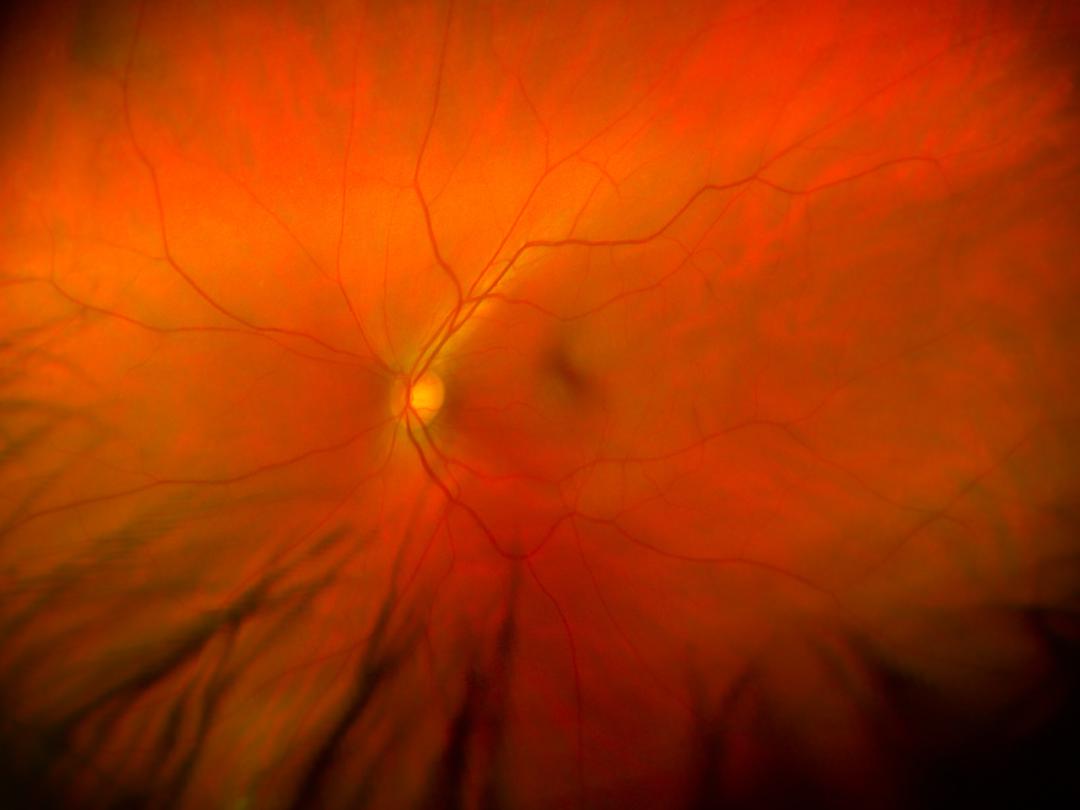
Bij onderzoek bleek een relatief afferent pupil defect te bestaan ten nadele van links – dat wil zeggen dat de pupilreactie afwijkend is door ernstige disfunctie van de zenuwvezels van de retina. Bij fundusscopie zagen we nauwe arteriën, een bleke retina en een donkerrode fovea (figuur 1); er was geen embolus zichtbaar. Daarop stelden we de diagnose ‘centrale retinale arteriële occlusie’.

We gaven de patiënt een timolol/dorzolamide-oogdruppel om de oogdruk te verlagen, gevolgd door oogmassage in een poging de embolus te mobiliseren. Laboratoriumonderzoek liet geen aanwijzingen zien voor arteriitis temporalis. Bij screening door de neuroloog – met duplexonderzoek van de carotiden, echografie van de aorta abdominalis en ecg – werd geen emboliebron gevonden. De patiënt onderging een 72-uurs-holteronderzoek en een CT-hersenen; beide lieten geen afwijkingen zien. We behandelden de patiënt met acetylsalicylzuur en clopidogrel. Enkele uren na de oogmassage merkte de patiënt dat het zicht verbeterde.
Bij de controle twee weken later was het zicht bijna volledig hersteld (visus 0,8), maar waren delen van het gezichtsveld nog afwezig.
Patiënt B, een 37-jarige man met obesitas, kwam bij de oogarts vanwege wazig zicht van het rechter oog. Dit wazige zicht was twee weken eerder plotseling ontstaan. Bij onderzoek was de visus in het rechter oog 0,1. Bij fundusscopie zagen we tortueuze en uitgezette venen met bloedingen over de gehele retina (figuur 2). Bij optische-coherentietomografie (OCT) werd fors macula-oedeem aangetoond. We stelden de diagnose ‘centrale retinale veneuze occlusie’.

De patiënt onderging een uitgebreide screening bij de afdeling Vasculaire Geneeskunde, waarbij behalve een BMI van 33 geen afwijkingen werden gevonden. Gezien het macula-oedeem behandelden we de patiënt om de vier weken met een intravitreale injectie met bevacizumab, een anti-vasculaire endotheliale groeifactor (anti-VEGF). Na drie injecties was het macula-oedeem verminderd, maar niet volledig verdwenen. Ook na een intensievere kuur met bevacizumab-injecties recidiveerde het macula-oedeem. Daarom zetten we de bevacizumab om naar aflibercept, een ander anti-VEGF-middel. We behandelden de patiënt met een injectie elke vier weken, aangevuld met laserfotocoagulatie van de perifere retina. Hierna resorbeerde het macula-oedeem en verbeterde de visus.
Twee en een half jaar en 30 injecties later was de visus sterk verbeterd naar 0,8. De patiënt had nog wel elke zes weken een intravitreale injectie nodig om het macula-oedeem onder controle te houden.
Beschouwing
Een centrale retinale arteriële occlusie (CRAO) ontstaat in de a. centralis retinae. Daarbij ontstaat ischemie van de gehele retina. Zo’n occlusie kan ook optreden in een van de aftakkingen van de retinale vaatboog (retinale arterietakocclusie; RATO).
CRAO is een zeldzaam ziektebeeld met een incidentie van 1-2 per 100.000 personen per jaar. Een symptomatische RATO is nog zeldzamer.1
Veneuze retinale occlusies kunnen optreden in de v. centralis retinae (centrale retinale veneuze occlusie; CRVO) of in één van de kleinere veneuze takken (retinale venetakocclusie; RVTO). Bij een CRVO wordt onderscheid gemaakt tussen een ischemische en niet-ischemische variant, waarvan de eerste gepaard gaat met een veel slechtere prognose van de visus.
De incidentie van CRVO en RVTO is respectievelijk 30 en 120 per 100.000 personen per jaar.2 Arteriële en veneuze retinale occlusies uiten zich in een eenzijdige, pijnloze, plotse visusdaling bij een centrale occlusie; bij een takocclusie valt een deel van het gezichtsveld uit (tabel). CRAO geeft over het algemeen een ernstigere visusdaling dan een CRVO, hoewel dit bij beide ziektebeelden sterk kan variëren, van een normale visus tot enkel nog lichtperceptie. Bij patiënten met een eenzijdige, pijnloze, plotse visusdaling of gedeeltelijke gezichtsvelduitval is een spoedverwijzing naar de oogarts geïndiceerd.

Retinale arteriële occlusie
Etiologie en klinisch beeld
De arteriële afsluiting ontstaat bijna altijd door een embolie, meestal vanuit de carotiden en minder vaak vanuit de hartkleppen of aortaboog.3 In ongeveer 5% van de gevallen is een vasospasme of arteriitis de oorzaak, waarvan arteriitis temporalis (reuscelarteriitis) het bekendst is.4
Patiënt A had een kenmerkend beeld bij oogheelkundig onderzoek. Hij had een relatief afferent pupildefect ten nadele van het aangedane oog, oftewel een afwijkende pupilreactie doordat de zenuwvezels van de retina niet goed functioneren.1 Bij fundusscopie is na enkele uren een kenmerkend beeld te zien. Daarbij is de retina bleek door oedeem van de zenuwvezellaag; de fovea kleurt donkerrood (‘cherry red spot’), doordat de zenuwvezellaag daar ontbreekt en het onderliggende vaatvlies nog rood doorschemert (zie figuur 1). De arteriën zijn dun en soms is de arteriële embolus zichtbaar.
Diagnostiek
De patiënt dient met spoed te worden verwezen naar de afdeling Vasculaire Neurologie om de cardiovasculaire risicofactoren in kaart te brengen en de emboliebron op te sporen. Het risico op een CVA en myocardinfarct is na een CRAO net zo hoog als na een TIA.5 Bij patiënten ouder dan 50 jaar moet diagnostiek naar arteriitis temporalis worden verricht in de vorm van anamnese en laboratoriumonderzoek (CRP, BSE en trombocytenaantal) en – op indicatie – echografie en biopsie van de a. temporalis.4 Bij patiënten jonger dan 50 jaar dient screening plaats te vinden naar hypercoagulabiliteit, bijvoorbeeld op basis van het antifosfolipidensyndroom; bij patiënten met meerdere occlusies moet onderzoek worden verricht naar het syndroom van Susac.
OCT kan worden gebruikt om non-cystoïde oedeem van de middelste lagen van de macula zichtbaar te maken.
Behandeling
Tot op heden bestaat er nog geen aantoonbaar effectieve behandeling. Dit hangt mogelijk samen met de lage incidentie en grote variatie in de termijn waarop met de behandeling wordt begonnen. Binnen 4-6 uur na het ontstaan van de klachten kan oogbolmassage worden toegepast, bij voorkeur nadat de oogboldruk is verlaagd met oogdruppels of paracentese (een procedure waarbij men vocht uit de voorste oogkamer laat lopen). Het doel van oogbolmassage is om de embolus te mobiliseren.6 Deze procedure moet zo snel mogelijk worden verricht, aangezien na 4-6 uur onomkeerbare ischemische schade ontstaat.
Behandeling met trombolyse is nog niet gangbaar vanwege gebrek aan bewijs voor de effectiviteit ervan en de risico’s die ermee samenhangen. Op dit moment lopen er een aantal trials.
Wanneer er geen tijdige reperfusie optreedt, is de visuele prognose zeer slecht. Na een CRAO is de gemiddelde visus 1/60 (op één meter afstand vingers kunnen tellen).1 Bij patiënt A herstelde de visus goed en was de perfusie kennelijk grotendeels tijdig hersteld – spontaan of door de oogbolmassage. Na een RATO behoudt 89% van de patiënten een centrale visus van meer dan 0,5.7
Preventie
Cardiovasculaire risicofactoren moeten zo snel mogelijk in kaart worden gebracht en de preventieve behandeling moet zo snel mogelijk geoptimaliseerd worden.3 Zo werd bij patiënt A vastgesteld dat sprake was van familiaire hypertensie en hypercholesterolemie; beide risicofactoren werden al adequaat behandeld.
De neuroloog schrijft plaatjesaggregatieremmers voor en behandelt een eventuele carotisstenose of aritmie. De oogarts screent patiënten in de eerste maanden op neovascularisaties van de iris, om neovasculair glaucoom te voorkomen. De incidentie hiervan is lager dan bij veneuze retinale occlusies.
Retinale veneuze occlusie
Etiologie en klinisch beeld
Een CRVO wordt veroorzaakt door compressie van de vene als gevolg van artherosclerose van de centrale retinale arterie ter hoogte van de lamina cribrosa, de plek waar deze vaten samen het oog binnentreden. Hierdoor treedt turbulentie van bloedstroom op en endotheelcelstress, met de vorming van een trombus tot gevolg.8 Leeftijd is de belangrijkste risicofactor. Verder spelen hypertensie, hyperlipidemie en verhoogde oogdruk een rol. Bij jonge mensen, zoals patiënt B, is een veneuze occlusie zeldzaam; wel hangt het risico sterk samen met de BMI.9,10
Een RVTO ontstaat waar een retinale arterie de vene kruist. Doordat ze op deze plek de tunica adventitia delen, drukt een atherosclerotische arterie de vene dicht.11 Leeftijd, hypertensie, hyperlipidemie en BMI zijn de belangrijke risicofactoren; oogdruk speelt een kleinere rol.12
Cystoïd macula-oedeem is zowel bij veneuze als arteriële retinale occlusies de belangrijkste oorzaak van de visusdaling. Wanneer het oedeem langer bestaat, is het schadelijk voor de fotoreceptoren. Dit kan permanente visusdaling tot gevolg hebben. Cystoïd macula-oedeem wordt veroorzaakt door ischemie van de retina, wat leidt tot activatie van meerdere inflammatoire cascades. Hierbij komt onder andere veel VEGF vrij. Dit eiwit stimuleert vaatnieuwvorming en vaatlekkage. Wanneer vaatnieuwvorming plaatsvindt op de iris en in de kamerhoek, leidt dat tot neovasculair glaucoom.
Diagnostiek
Het fundusbeeld van patiënt B is kenmerkend voor een CRVO, met veel intraretinale bloedinkjes, tortueuze en uitgezette venen, en soms ‘cotton-wool spots’ en exsudaten (zie figuur 2). Bij een RVTO wordt eenzelfde beeld gezien in het verloop van de venetak. Bij de ernstige ischemische vorm van een CRVO wordt een relatief afferent pupildefect gezien.
Een OCT-scan wordt gemaakt om macula-oedeem zichtbaar te maken. Een fluoresceïne-angiogram van de retina kan worden gebruikt om retinale ischemie in kaart te brengen.
Behandeling
Macula-oedeem wordt behandeld met regelmatige intravitreale injecties met een anti-VEGF-middel. Vaak is de initiële respons goed, maar recidiveert het oedeem zodra de behandeling stopt, waardoor de intravitreale injecties vaak jarenlang nodig blijven. Laserfotocoagulatie van de ischemische retina neemt de prikkel voor VEGF-productie weg. Deze behandeling kan worden overwogen bij ernstige ischemie of bij onvoldoende respons van macula-oedeem op anti-VEGF. Verder wordt laserfotocoagulatie, vaak in combinatie met anti-VEGF, toegepast bij neovascularisaties van de iris en kamerhoek.
Na een RVTO heeft 50-60% van de patiënten een visus van 0,5 of hoger; daarbij hangt de visus samen met de locatie van de occlusie.13 Bij 83% van de patiënten met een niet-ischemisch CRVO is de uiteindelijke visus 0,2 of hoger; bij een ischemisch CRVO was dit het geval bij 12%.14
Preventie
Cardiovasculaire risicofactoren dienen in kaart gebracht te worden en de preventieve behandeling moet worden geoptimaliseerd. Zo kreeg patiënt B het advies om af te vallen.
Voor het gebruik van anticoagulantia is geen bewijs.15 Bij patiënten jonger dan 50 jaar, met bilaterale retinale vaatocclusies of meerdere opeenvolgende occlusies dient tevens screening te worden verricht door een vasculair geneeskundige, om inflammatoire aandoeningen en hypercoagulabiliteit op te sporen.
Patiënten worden gedurende de eerste maanden oogheelkundig gescreend op neovascularisaties van de iris, om neovasculair glaucoom te voorkomen.
Beste collega’s, retinale arteriële en veneuze occlusies openbaren zich met plots eenzijdig visusverlies of gedeeltelijk gezichtsveldverlies. Bij beide aandoeningen is een spoedverwijzing naar de oogarts aangewezen. Naast oogheelkundige behandeling is een multidisciplinaire aanpak met cardiovasculair risicomanagement van belang. Bij een arteriële occlusie moet met spoed worden gezocht naar de emboliebron, vanwege een sterk verhoogd risico op een CVA en myocardinfarct. De visus is bij een centrale retinale arteriële occlusie vaak irreversibel en ernstiger aangedaan dan bij een veneuze occlusie. Bij veneuze occlusies blijkt een jarenlange behandeling met intravitreale injecties vaak nodig om de visus te behouden.
Literatuur
- Leavitt JA, Larson TA, Hodge DO, Gullerud RE. The incidence of central retinal artery occlusion in Olmsted County, Minnesota. Am J Ophthalmol. 2011;152(5):820-3.e2. doi:10.1016/j.ajo.2011.05.005. Medline
- Klein R, Klein BEK, Moss SE, Meuer SM. The epidemiology of retinal vein occlusion: the Beaver Dam Eye Study. Trans Am Ophthalmol Soc. 2000;98:133-141, discussion 141-143 Medline.
- Hayreh SS, Podhajsky PA, Zimmerman MB. Retinal artery occlusion: associated systemic and ophthalmic abnormalities. Ophthalmology. 2009;116(10):1928-1936. doi:10.1016/j.ophtha.2009.03.006. Medline
- Donaldson L, Margolin E. Vision loss in giant cell arteritis. Pract Neurol. 2022;22(2):138-140. doi:10.1136/practneurol-2021-002972. Medline
- Lavin P, Patrylo M, Hollar M, Espaillat KB, Kirshner H, Schrag M. Stroke risk and risk factors in patients with central retinal artery occlusion. Am J Ophthalmol. 2018;196:96-100. doi:10.1016/j.ajo.2018.08.027. Medline
- Thangamathesvaran L, Miller SC, Tsou B, et al; International Globe and Adnexal Trauma Epidemiology Study (IGATES)(18) group. Global current practice patterns for the management of central retinal artery occlusion. Ophthalmol Retina. 2022;6(5):429-431. doi:10.1016/j.oret.2022.01.014. Medline
- Hayreh SS, Podhajsky PA, Zimmerman MB. Branch retinal artery occlusion: natural history of visual outcome. Ophthalmology. 2009;116(6):1188-94.e1, 4. doi:10.1016/j.ophtha.2009.01.015. Medline
- Green WR, Chan CC, Hutchins GM, Terry JM. Central retinal vein occlusion: a prospective histopathologic study of 29 eyes in 28 cases. Trans Am Ophthalmol Soc. 1981;79:371-422 Medline.
- Hayreh SS, Zimmerman MB, Beri M, Podhajsky P. Intraocular pressure abnormalities associated with central and hemicentral retinal vein occlusion. Ophthalmology. 2004;111(1):133-141. doi:10.1016/j.ophtha.2003.03.002. Medline
- Wong TY, Larsen EKM, Klein R, et al. Cardiovascular risk factors for retinal vein occlusion and arteriolar emboli: the Atherosclerosis Risk in Communities & Cardiovascular Health studies. Ophthalmology. 2005;112(4):540-547. doi:10.1016/j.ophtha.2004.10.039. Medline
- Frangieh GT, Green WR, Barraquer-Somers E, Finkelstein D. Histopathologic study of nine branch retinal vein occlusions. Arch Ophthalmol. 1982;100(7):1132-1140. doi:10.1001/archopht.1982.01030040110020. Medline
- The Eye Disease Case-control Study Group. Risk factors for branch retinal vein occlusion. Am J Ophthalmol. 1993;116(3):286-296. doi:10.1016/S0002-9394(14)71345-5. Medline
- Hayreh SS, Zimmerman MB. Branch retinal vein occlusion: natural history of visual outcome. JAMA Ophthalmol. 2014;132(1):13-22. doi:10.1001/jamaophthalmol.2013.5515. Medline
- Hayreh SS, Podhajsky PA, Zimmerman MB. Natural history of visual outcome in central retinal vein occlusion. Ophthalmology. 2011;118(1):119-133.e1, 2. doi:10.1016/j.ophtha.2010.04.019. Medline
- Squizzato A, Manfredi E, Bozzato S, Dentali F, Ageno W. Antithrombotic and fibrinolytic drugs for retinal vein occlusion: a systematic review and a call for action. Thromb Haemost. 2010;103(2):271-276. doi:10.1160/TH09-09-0626. Medline


Reacties