Samenvatting
Achtergrond
Een geïnfecteerde navel (omfalitis) is een veelvoorkomende aandoening in de neonatale periode. Meestal gaat het om een onschuldige huidontsteking. In zeldzame gevallen heeft een omfalitis een gecompliceerd beloop.
Casus
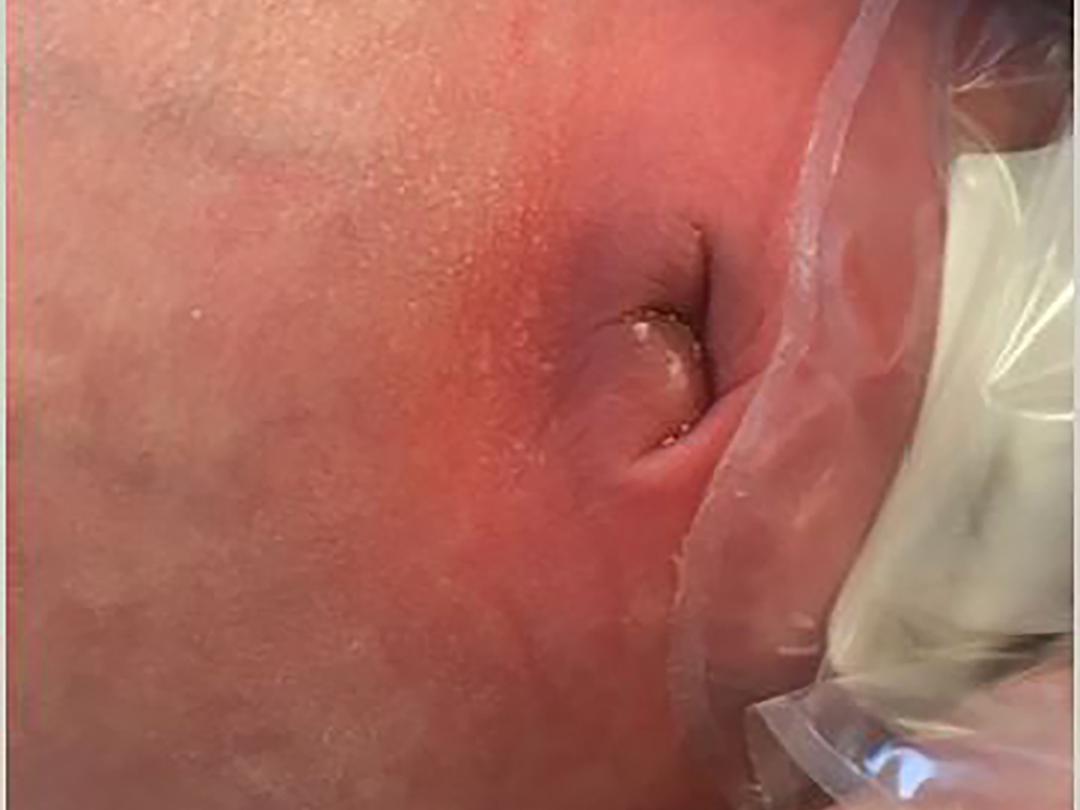
Wij zagen een zuigeling van 20 dagen met koorts en een rode navel. De werkdiagnose was omfalitis. Na afname van kweken behandelden wij de patiënt met flucloxacilline en gentamicine intraveneus. Vanwege klinische achteruitgang voegden wij ceftazidim toe aan de behandeling en maakten wij een echo van de buik. Hierop zagen wij een restant van de urachus. In de kweek van de naveluitstrijk groeide een Staphylococcus aureus, waarop wij de patiënt verder behandelden met flucloxacilline monotherapie, totdat het infiltraat echografisch was verdwenen.
Conclusie
Bij een omfalitis is laagdrempelige verwijzing naar de tweede lijn aangewezen. Klinische opname, afname van materiaal voor kweek en antibiotische behandeling zijn noodzakelijk. In de neonatale periode zijn verschillende zorgverleners betrokken. Om deze reden is brede kennis over preventie en vroegtijdige signalering van dit ziektebeeld van belang.



Reacties