Samenvatting
Op onze afdeling Kinderintensivecare werden 2 ernstig zieke mannelijke pasgeborenen opgenomen in het voorjaar en de zomer van 2008. Initieel waren de klachten bij beiden koorts, grauw-zien en slechter drinken. Bij lichamelijk onderzoek vielen tachycardie, vertraagde capillaire vulling en een vergrote lever op. Binnen enkele uren trad bij de patiënten circulatoir en respiratoir falen op. Op de thoraxröntgenfoto was een vergroot hart zichtbaar; echocardiografie toonde een sterk afgenomen pompfunctie van beide hartkamers. De diagnose ‘myocarditis door coxsackie B3-virus’ werd gesteld nadat dit virus was aangetoond in het serum en de feces. De ene zuigeling had tot bij het laatste follow-uponderzoek persisterende ernstige pompfunctiestoornissen van het hart, de andere overleed. Coxsackie B3-virus is een non-polio-enterovirus dat over het algemeen milde ziekteverschijnselen veroorzaakt, maar is ook geassocieerd met myocarditis en fulminant verlopende neonatale infecties. Bij pasgeborenen met geringe, algemene ziekteverschijnselen dient men bedacht te zijn op progressie naar circulatoir falen, zeker als de moeder in de perinatale periode ook verschijnselen heeft van een virale infectie. Snelle onderkenning van hartfalen en diagnostisch onderzoek naar cardiotrope virussen zijn aangewezen, want het gaat om een ziekte met een grote morbiditeit en sterfte.
artikel
Inleiding
Huisartsen en kinderartsen zien regelmatig pasgeborenen met relatief milde ziekteverschijnselen zoals minder goed drinken, koorts en een bleke kleur. Het is hierbij de kunst de écht zieke zuigeling te herkennen dan wel een goede inschatting te maken van het risico dat het kind ernstig ziek wordt. In dit artikel illustreren wij met 2 ziektegeschiedenissen het klinische beloop van hartfalen ten gevolge van myocarditis bij pasgeborenen met een virale infectie, in het bijzonder met een coxsackie B3-virusinfectie.
Ziektegeschiedenissen
Patiënt A, een mannelijke neonatus, werd op dag 8 post partum beoordeeld door de huisarts in verband met eenmaal opgetreden koorts tot 38,5°C. Zijn moeder had in de eerste week post partum een gastro-enteritis doorgemaakt. Aangezien bij de jongen de koorts spontaan was verdwenen en hij geen zieke indruk maakte, werd hij niet in het ziekenhuis opgenomen. Op dag 11 zag de huisarts hem opnieuw, nu wegens hypothermie, grauw-zien en minder drinken. Hij verwees patiënt naar een kinderarts in een algemeen ziekenhuis. Bij lichamelijk onderzoek vond deze een hartfrequentie van 160/min, een ademfrequentie van 50/min, een bloeddruk van 54/44 mmHg en een transcutaan gemeten zuurstofverzadiging van 73%. De harttonen waren niet-afwijkend en er was geen geruis aan het hart; de lever was 2 cm palpabel onder de ribbenboog.
De thoraxfoto toonde een vergroot hart (figuur 1). De klinische conditie van patiënt verslechterde zodanig dat hij werd overgeplaatst naar de afdeling Kinderintensivecare in een academische kliniek elders, waar hij gedurende 3 dagen werd beademd en werd behandeld met inotrope medicijnen. Desondanks verslechterde zijn klinische toestand verder, waardoor behandeling met extracorporele membraanoxygenatie (ECMO) noodzakelijk werd. Deze behandeling functioneert als een hart-longmachine. Hiervoor werd patiënt naar onze afdeling overgeplaatst.
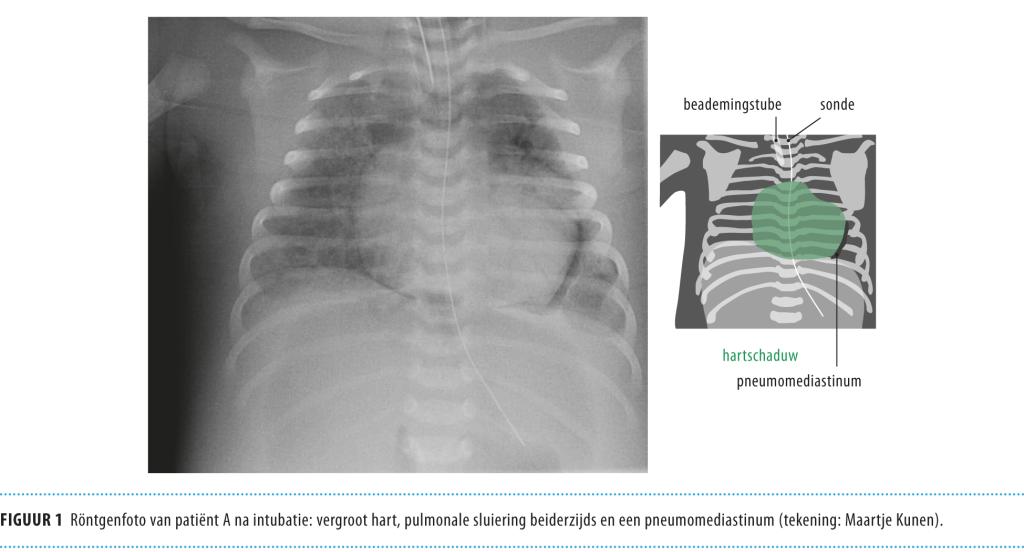
Bij laboratoriumonderzoek werden de volgende uitslagen verkregen (referentiewaarden tussen haakjes): leukocyten: 16,5 ×109/l (6-15) met 54% segmentkernigen; C-reactieve proteïne (CRP): 58 mg/l (
Bij de laatste controle was patiënt 10 maanden oud en verliepen groei en ontwikkeling voorspoedig. Bij echocardiografie was er nog steeds een matige pompfunctie van het hart. Hiervoor werd hij behandeld met een β-blokker, een ACE-remmer en digoxine.
Patiënt B, een mannelijke neonatus, werd de eerste 3 dagen post partum geobserveerd in het ziekenhuis omdat zijn moeder koorts had durante partu. De patiënt ging in goede conditie naar huis, maar op dag 7 volgde opnieuw een opname van 3 dagen in het ziekenhuis wegens koorts. Deze ziekteperiode bleek te berusten op een enterovirusmeningitis. Het met een celkweek verkregen isolaat bleek later getypeerd te kunnen worden als een coxsackie B3-virus.
Enkele dagen nadat patiënt uit het ziekenhuis was ontslagen, zag de kinderarts hem opnieuw, nu omdat de jongen slecht dronk. Binnen enkele uren verslechterde zijn conditie; hij moest worden beademd en werd overgeplaatst naar een academische kliniek. Naast de respiratoire insufficiëntie waren er tekenen van circulatoir falen, namelijk tachycardie (180/min), hypotensie (50/30 mmHg), vertraagde capillaire vulling (4 s) en een vergrote lever (3 cm palpabel onder de ribbenboog), waarschijnlijk door vasculaire stuwing. In verband hiermee was ondersteuning met inotrope medicatie noodzakelijk. De neonatoloog plaatste patiënt naar onze afdeling over wegens mogelijke noodzaak tot behandeling met ECMO.
Het bloedonderzoek toonde: leukocyten: 12,8 × 109/l met 60% segmentkernigen; CRP: 31 mg/l; troponine T: maximaal 0,19 μg/l; CK: maximaal 28 U/l. Bij echocardiografie bleek een slechte pompfunctie van beide hartkamers. De PCR voor enterovirus in serum was laag-positief; het onderzoek van keelmateriaal en feces had een negatieve uitslag. Ondanks maximale ondersteuning verslechterde de cardiorespiratoire toestand van patiënt en toen hij 4 weken oud was, moesten wij overgaan tot behandeling met ECMO.
Tijdens de bijna 3 weken durende ECMO-behandeling toonde het hart geen tekenen van herstel, was er persisterende anurie en waren er aanwijzingen voor neurologische schade, namelijk een gestoorde oogbolmotoriek met afzonderlijke nystagmus van de beide ogen. Vanwege de uitzichtloze cardiale situatie en de bijkomende neurologische schade met een zeer geringe kans op herstel werd de behandeling op de leeftijd van 7 weken gestaakt, waarna patiënt overleed.
Omdat de oorzaak van de bijkomende ziekteverschijnselen onduidelijk was, werd obductie verricht. Deze bracht necrose van de beide frontaalkwabben aan het licht, maar leverde verder geen nieuwe inzichten op; er waren ook geen aanwijzingen voor een mitochondriële aandoening. Pathologisch onderzoek van het hart toonde lymfocytaire myocarditis en pericarditis, passend bij een infectie met coxsackie B3-virus.
Beschouwing
Epidemiologie
Coxsackie B3-virus, een non-polio-enterovirus, komt overal ter wereld voor. Veel zuigelingen maken een asymptomatische of mild verlopende enterovirusinfectie door.1-3 Infecties met coxsackievirus type B gaan het frequentst gepaard met een systemische, fulminant verlopende ziekte, die vooral pasgeborenen treft.4,5 De meeste neonaten met een ernstige coxsackie B-virusinfectie zijn besmet via hun moeder in de perinatale fase. Ongeveer 60 tot 70% van deze vrouwen maakt een periode van koorts door in de laatste week van de zwangerschap, zoals in de beschreven casussen.
De placenta laat in het algemeen enterovirussen niet passeren, maar de neonaat heeft een hoog risico op infectie vanwege virusuitscheiding in de feces, viruspositieve cervicale secreties en maternaal bloed dat een groot aantal viruskopieën bevat.6 De incidentie van myocarditis ten gevolge van coxsackie B-virusinfectie is niet goed bekend. Studies uit de jaren zeventig van de vorige eeuw suggereren dat bij 3,5-5% van de patiënten die met coxsackie B-virus besmet zijn, het hart in meerdere of mindere mate betrokken is.7
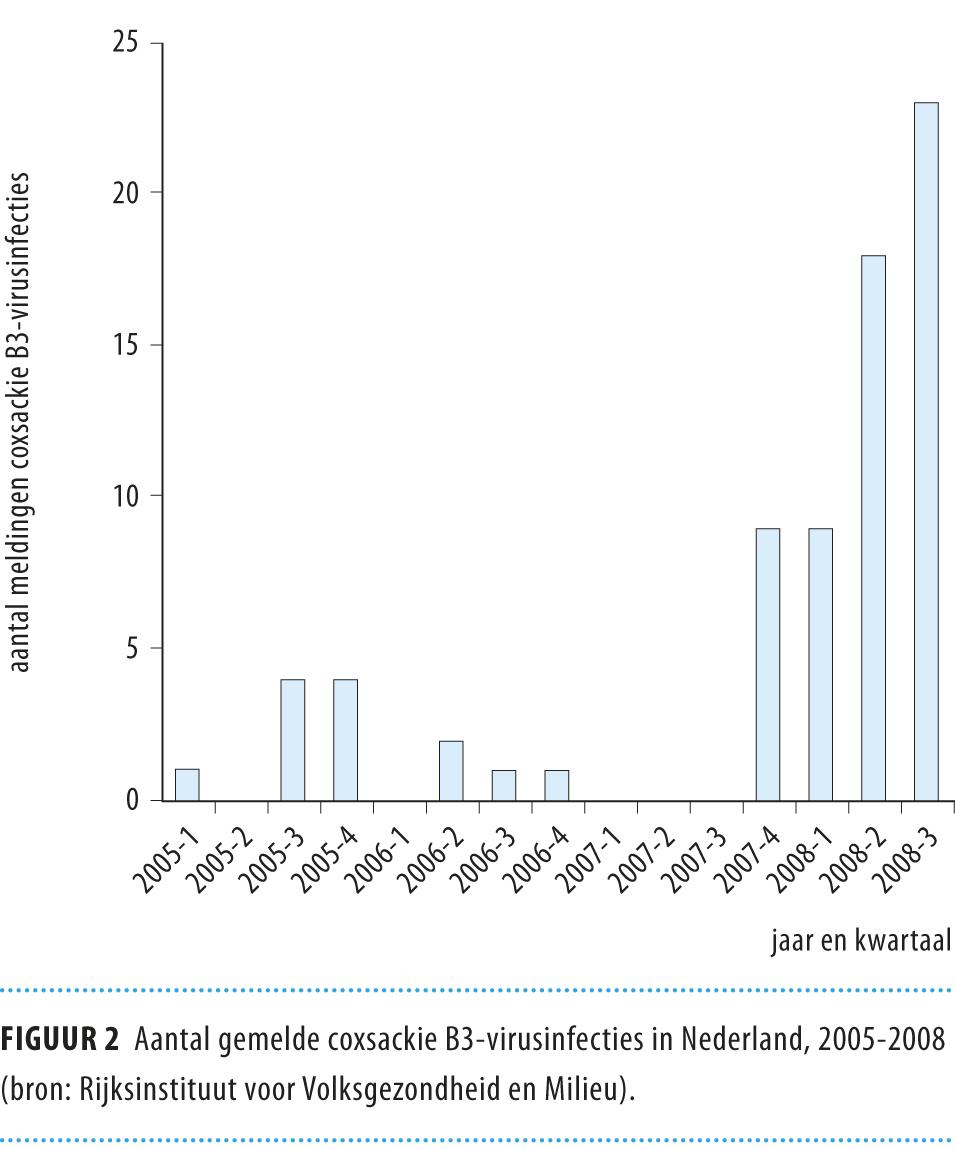
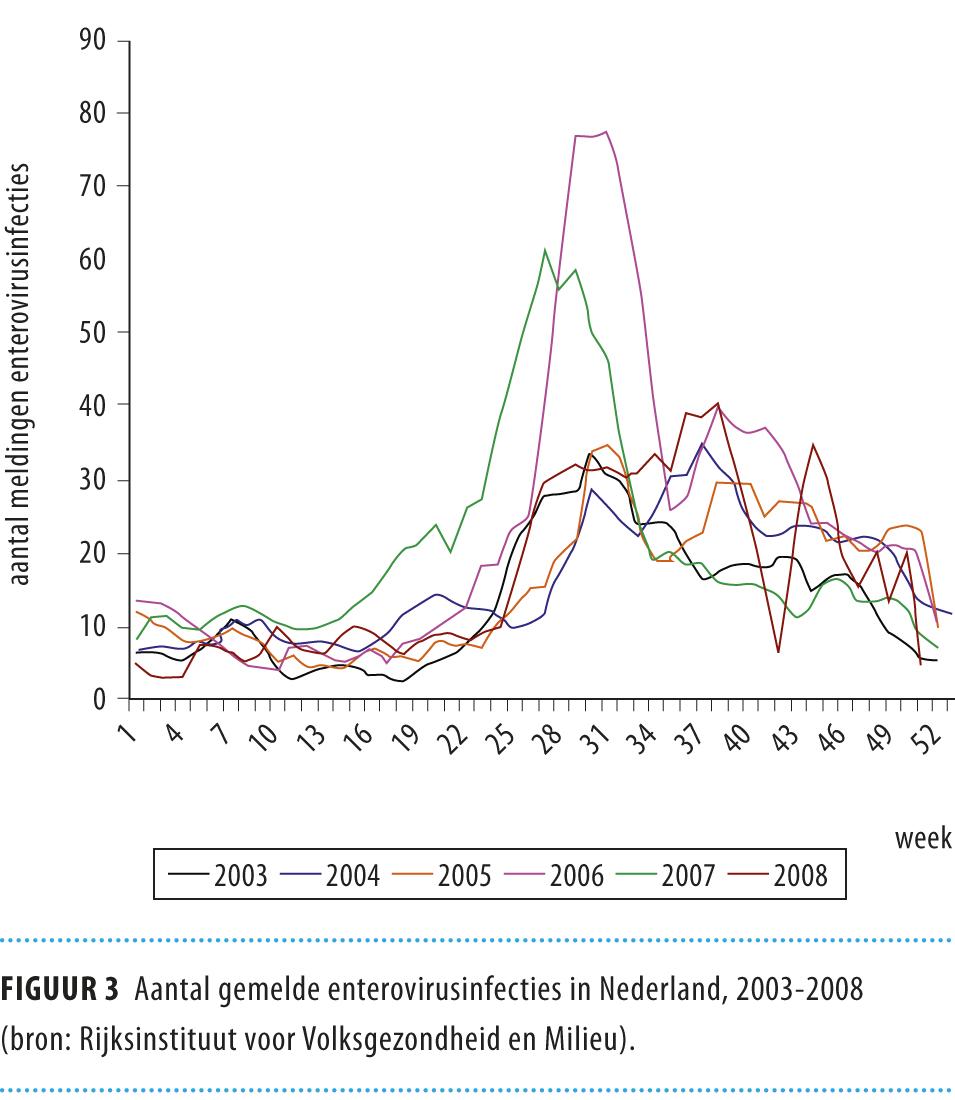
De beschreven casussen deden zich voor in een relatief korte periode, in het voorjaar en de zomer van 2008. Inderdaad werd in de zomer van 2008 opgemerkt dat er een verhoogde incidentie was van enterovirusinfecties, voornamelijk veroorzaakt door coxsackie B-virus.8,9 Van alle infecties met enterovirussen nam het aandeel coxsackie B3-virusinfecties in het laatste kwartaal van 2007 en de eerste 3 kwartalen van 2008 opvallend toe (www.rivm.nl/cib/publicaties/bulletin/jaargang_19/bull1910/gesignaleerd.jsp) (figuur 2 en 3). Op dit moment lijkt deze trend zich niet voort te zetten.
Pathogenese
Er zijn verschillende mechanismen betrokken bij de pathogenese van een virale myocarditis. Het gaat om virale factoren, zoals directe, door het virus geïnduceerde myocytschade en persisterende virale infectie, en de immuunrespons van het lichaam hierop.10
Bifasische kliniek
Een myocarditis bij een pasgeborene uit zich in algemene ziekteverschijnselen zoals koorts, minder goed drinken en een bleke kleur. Daarnaast kunnen patiënten tekenen vertonen van circulatoir falen. Men moet bij het lichamelijk onderzoek letten op tachycardie, tachy- en dyspneu, hypotensie, crepitaties over de longvelden, een vertraagde capillaire vulling en een vergrote lever. Wanneer men bij een zuigeling een virusinfectie vermoedt, is het belangrijk om alert te zijn op de mogelijkheid van een bifasisch ziektebeloop. Ongeveer een derde van de zuigelingen met een coxsackie B3-virusinfectie vertoont de eerste ziekteverschijnselen tussen dag 3 en dag 7 post partum, waarna 1-7 dagen volgen waarin de zuigeling hersteld lijkt. Hierop volgt dan een tweede, veel ernstiger verlopende ziekteperiode met verschijnselen van myocarditis, fulminante sepsis met meningo-encefalitis,11 pneumonie en hepatitis met coagulopathie. De sterfte hierbij is ongeveer 10%.2
Diagnostiek en behandeling
De diagnose ‘acute myocarditis’ wordt gesteld op basis van klinische verschijnselen zoals beschreven, het beeld van hartfalen bij echocardiografie, en de aanwezigheid van een cardiotroop virus, zoals het coxsackie B-virus. Troponine T en CK zijn markers voor myocardbeschadiging en worden gebruikt als indicator voor de diagnose ‘myocarditis’. Er is geen non-invasieve methode die kan dienen als gouden standaard voor het stellen van de diagnose. Onderzoek van een hartbiopt heeft een lage sensitiviteit, namelijk 35%. Bovendien gaat de biopsie bij ernstig zieke zuigelingen gepaard met een aanzienlijk risico; om die reden wordt dit onderzoek nauwelijks verricht.12
Men kan een coxsackie B3-virus aantonen door middel van virusisolatie in een celkweek, met behulp van een PCR en middels serotype-specifieke neutraliserende antistoffen. Het geïsoleerde virus kan worden getypeerd met specifieke neutraliserende antistoffen of met sequentieonderzoek.
De behandeling van zuigelingen met een acute myocarditis is ondersteunend. Het follow-uponderzoek richt zich op het monitoren en medicamenteus behandelen van een mogelijke gedilateerde cardiomyopathie.
Conclusie
Met enige regelmaat zien huisartsen en kinderartsen zieke pasgeborenen met verschijnselen die op hartfalen kunnen wijzen. Herkenning hiervan is van groot belang, aangezien deze patiënten mogelijk een levensbedreigende ziekte hebben. Hartfalen ten gevolge van een myocarditis heeft bij zuigelingen als belangrijkste verschijnselen: koorts, slechter drinken, een bleek-grauwe kleur en tekenen van circulatoire en respiratoire insufficiëntie zoals dyspneu, tachycardie, een vertraagde capillaire vulling en een vergrote lever.
Myocarditis kan worden veroorzaakt door een virus; een belangrijke verwekker qua ernst en incidentie is het coxsackie B3-virus. Denk bij een pasgeborene met de hierboven beschreven verschijnselen aan de mogelijkheid van een virale myocarditis, zeker als de moeder in de perinatale periode een gastro-enteritis of griepachtige verschijnselen heeft gehad. Wees ook bedacht op de mogelijkheid van een bifasisch ziektebeloop, waarbij de zuigeling na enkele dagen een tweede, veel ernstiger verlopende ziekteperiode doormaakt.
Leerpunten
-
Hartfalen door een myocarditis heeft bij zuigelingen als belangrijkste verschijnselen: koorts, slechter drinken, een bleek-grauwe kleur en tekenen van circulatoire en respiratoire insufficiëntie zoals dyspneu, tachycardie, een vertraagde capillaire vulling en een vergrote lever.
-
Myocarditis kan worden veroorzaakt door een virus; een belangrijke verwekker qua ernst en incidentie is het coxsackie B3-virus.
-
Denk bij een pasgeborene met de hierboven beschreven verschijnselen aan de mogelijkheid van een virale myocarditis, zeker als de moeder in de periode rondom de bevalling griepachtige verschijnselen of een gastro-enteritis heeft gehad.
-
Wees ook bedacht op de mogelijkheid van een bifasisch ziektebeloop, waarbij de zuigeling na enkele dagen een tweede, veel ernstiger verlopende ziekteperiode doormaakt; de sterfte hierbij is circa 10%.
Literatuur
Kapsenberg JG. Picornaviridae: the enteroviruses (polioviruses, coxsackieviruses, echoviruses). In: Lennette EH, Halonen P, Murphy FA, editors. Laboratory diagnosis of infectious diseases. Principles and practice. Vol 2. New York: Springer; 1988. p. 692-723.
Khetsuriani N, Lamonte A, Oberste MS, Pallansch M. Neonatal enterovirus infections reported to the national enterovirus surveillance system in the United States, 1983-2003. Pediatr Infect Dis J. 2006;25:889-93.
Verboon-Maciolek MA, Krediet TG, van Loon AM, Kaan J, Galama JM, Gerards LJ, et al. Epidemiological survey of neonatal non-polio enterovirus infection in the Netherlands. J Med Virol. 2002;66:241-5.
Pallansch M, Roos R. Enteroviruses: polioviruses, coxsackieviruses, echoviruses, and newer enteroviruses. In: Knipe DM, Howley PM, editors. Fields virology. 5th ed. Philadelphia: Wolters Kluwer Health; 2007. p. 839-93.
Van Loenen NTVM, Rothbarth PH, van den Anker JN. Neonatale sepsis: niet altijd bacterieel. Ned Tijdschr Geneeskd. 1994;138:697-9.
Abzug MJ, Rotbart HA. Enterovirus infections of neonates and infants. Semin Pediatr Infect Dis. 1999;10:169-76.
Grist NR, Bell EJ. Coxsackieviruses and the heart. Am J Heart J. 1969;77:295-300.
Volman MNM, van Rossem MC, de Winter JP, van Houten MA. Uitbraak van coxsackievirusinfecties bij kinderen. Ned Tijdschr Geneeskd. 2008;152:413-7.
Centers for Disease Control and Prevention (CDC). Increased detections and severe neonatal disease associated with coxsackievirus B1 infection – United States, 2007. MMWR Morb Mortal Wkly Rep. 2008;57:553-6.
Esfandiarei M, McManus BM. Molecular biology and pathogenesis of viral myocarditis. Annu Rev Pathol. 2008;3:127-55.
Verboon-Maciolek MA, Groenendaal F, Cowan F, Govaert P, van Loon AM, de Vries LS. White matter damage in neonatal enterovirus meningoencephalitis. Neurology. 2006;66:1267-9.
Wu LA, Lapeyre AC 3rd, Cooper LT. Current role of endomyocardial biopsy in the management of dilated cardiomyopathy and myocarditis. Mayo Clin Proc. 2001;76:1030-8.





Reacties