De eerste beschrijving dateert van 1750, de huidige naam gaat alweer 30 jaar mee. Het chronische-vermoeidheidssyndroom is dus zeker geen hype. Maar wel een bron van aanhoudende onenigheid. Een van de hoofdrolspelers in de Nederlandse discussie blikt terug.
Samenvatting
Het chronische-vermoeidheidssyndroom (CVS) is en blijft een controversieel ziektebeeld. Een combinatie van slecht uitgevoerde studies met wisselende definities en criteria van CVS hebben tot tegenstrijdige onderzoeksresultaten geleid. Deze tegenstrijdigheden voeden de onduidelijkheid over CVS, met als gevolg veel scepsis en frustratie bij zowel patiënten als artsen en onderzoekers. De toekomst ligt in het samen uitvoeren van gedegen onderzoek in grote, goed gedefinieerde patiëntengroepen en adequate controlegroepen.
artikel
Het chronische-vermoeidheidssyndroom (CVS) is een enigmatisch en controversieel ziektebeeld, gekenmerkt door ernstige, persisterende en beperkende vermoeidheid met een aantal begeleidende klachten. CVS drijft vooral patiënten, maar ook artsen en onderzoekers tot wanhoop: patiënten voelen zich niet gehoord en lijden niet alleen onder de klachten, maar ook onder het stigma van CVS en het onbegrip van omgeving en artsen; artsen voelen zich onmachtig, zijn soms sceptisch en sluiten tijdrovende consulten vaak teleurgesteld af; onderzoekers begeven zich in een wereld vol tegenstrijdigheden en vijandigheden waar ogenschijnlijk weinig eer te behalen valt.
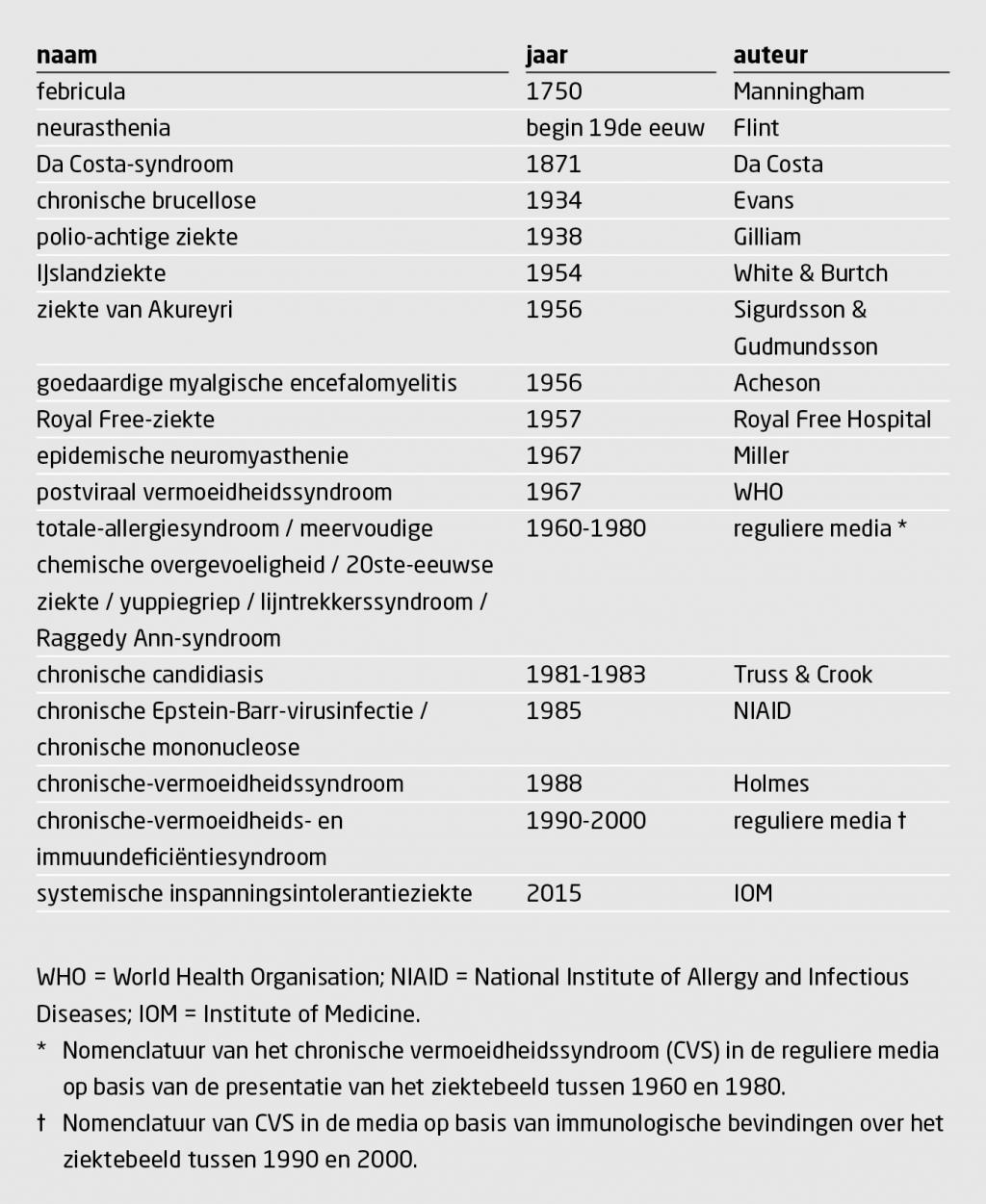
De eerste beschrijving van een beeld dat lijkt op CVS dateert uit 1750 en komt van Sir Richard Manningham, die het ‘febricula’ doopte. Het ziektebeeld heeft sindsdien vele namen gehad, hoewel we niet weten of het ook steeds om CVS gaat (tabel 1). De term CVS is inmiddels ruim 30 jaar in beeld en te constant in de aandacht om van een hype te spreken. Wel is CVS regelmatig onderwerp van ophef en controversen. Een belangrijke reden hiervoor zijn de onduidelijkheden over en onenigheden rondom dit ziektebeeld.
Controversen over het ziektebeeld
In 1988 stelden Holmes en collega’s een definitie op van het ‘chronische-vermoeidheidssyndroom’.1 Ze gebruikten de belangrijkste symptomatologie als basis voor subjectieve diagnostische criteria, die vooral bedoeld waren voor onderzoek. Op hetzelfde moment werden andere casusdefinities opgesteld.2 Om internationale consensus en acceptatie te verkrijgen, belegden de Amerikaanse Centers for Disease Control in 1992 een internationale conferentie om de diagnostische criteria van Holmes te preciseren. Deze CDC-criteria (ook wel Fukuda-criteria genoemd) werden in 1994 aangepast.3 Diverse patiëntenorganisaties hadden bezwaar tegen de term ‘CVS’ en tegen de verwijzing naar de psychologische aspecten van CVS, en pleitten voor ‘myalgische encefalomyelitis’ (ME), een term die een substraat van ontsteking suggereert. Voor een dergelijk substraat bestaat ook nu nog weinig bewijs.
De essentie van de Fukuda-criteria is dat de diagnose ‘CVS’ gesteld kan worden wanneer er beperkende vermoeidheidsklachten zijn die langer dan 6 maanden aanhouden en gepaard gaan met ten minste 4 van een 8-tal symptomen (tabel 2). CVS is een diagnose per exclusionem; ook psychiatrische ziekte moet worden uitgesloten.

In 2003 formuleerden Carruthers en collega’s nieuwe criteria, die bij activistische (patiënten)groeperingen beter in de smaak vielen en de basis vormden voor de zogeheten ‘International consensus criteria’ uit 2011.4 Ze berustten op consensus binnen een kleine groep van gelijkgestemden. Daarbij koos de groep de term ‘ME’ in plaats van ‘CVS’ en hanteerde ze criteria als ‘neurological impairments’ en ‘energy production/transportation impairments’ voor subjectieve klachten, daarmee suggererend dat het substraat bekend is. Dit is niet het geval.
In een systematische review werd onderzocht welke van al deze casuscriteria het beste onderzocht zijn en dus de voorkeur verdienen.2 De onderzoekers concludeerden dat dit voor de Fukuda-criteria gold en dat het zinloos was om nieuwe definities en criteria op basis van dubieuze onderzoeksresultaten voor te stellen. Dit weerhield het Amerikaanse Institute of Medicine (IOM) er in 2015 echter niet van om wederom nieuwe criteria op te stellen. Daar kwam veel kritiek op uit de wetenschap, vooral omdat er geen wetenschappelijk fundament was voor de criteria; ze leunden zwaar op controversiële maatstaven als ‘orthostatic intolerance’.5 Ook nam het IOM afscheid van de term ‘chronic fatigue syndrome’ (CFS). Die werd vervangen door de suggestieve naam ‘systemic exertion intolerance disease’ (SEID).
In 2018 bracht de Gezondheidsraad, volgend op het IOM-rapport, een rapport uit waarin de raad stelde dat CVS een ernstige multisysteemziekte is. Wederom een uitspraak waarvoor nauwelijks bewijs was en waarop veel kritiek volgde.6 Zolang we geen goed onderbouwde en door meerdere groepen bevestigde, objectieve verklaring voor de klachten hebben, stellen wij voor om vast te houden aan de beschrijvende term ‘chronische-vermoeidheidssyndroom’.
Controversen in het onderzoek
Het moge duidelijk zijn dat CVS zich moeilijk laat definiëren en dat slechte en wisselende definities leiden tot tegenstrijdig onderzoeksresultaten. Ook is er vaak sprake van kwalitatief slecht onderzoek met onzorgvuldige metingen, inadequate controlegroepen en ontbrekend replicatieonderzoek. Hierdoor blijft consensus over diagnostiek en therapie uit en verliezen patiënten hun vertrouwen in de medische wetenschap en hun behandelaren (zie kader).
Een goed voorbeeld van onzorgvuldige metingen is het cytokinenonderzoek.7 Telkens werden verschillen in cytokineproductie en circulerende concentraties gevonden tussen patiënten en gezonde controlepersonen, maar vrijwel iedere onderzoeksgroep vond weer andere verschillen. Een systematische review bevestigde dit probleem, maar bood toch perspectief: in meerdere studies kwam een verhoogde plasmaconcentratie van het cytokine TGF-β naar voren.7 Later bleek dat intracellulair TGF-β uit contaminerende trombocyten hiervoor verantwoordelijk was.8
Het is overigens niet de eerste keer dat een artefact valse hoop gaf. In 2009 publiceerde Science een studie waarin werd aangetoond dat CVS-patiënten het ‘xenotropic murine leukemia virus-related virus’ (XMRV), een muizenretrovirus, bij zich droegen. CVS wordt al decennia in verband gebracht met virussen, maar nu was de claim dat het virus dat verantwoordelijk was voor het ontstaan van CVS eindelijk was gevonden. 2 jaar later bleek het om een laboratoriumcontaminatie te gaan en moesten de artikelen worden teruggetrokken. Dat het XMRV-genoom uitsluitend bij CVS-patiënten werd gevonden, kwam doordat de onderzoekers de controlegroepen erbij hadden gesprokkeld.9
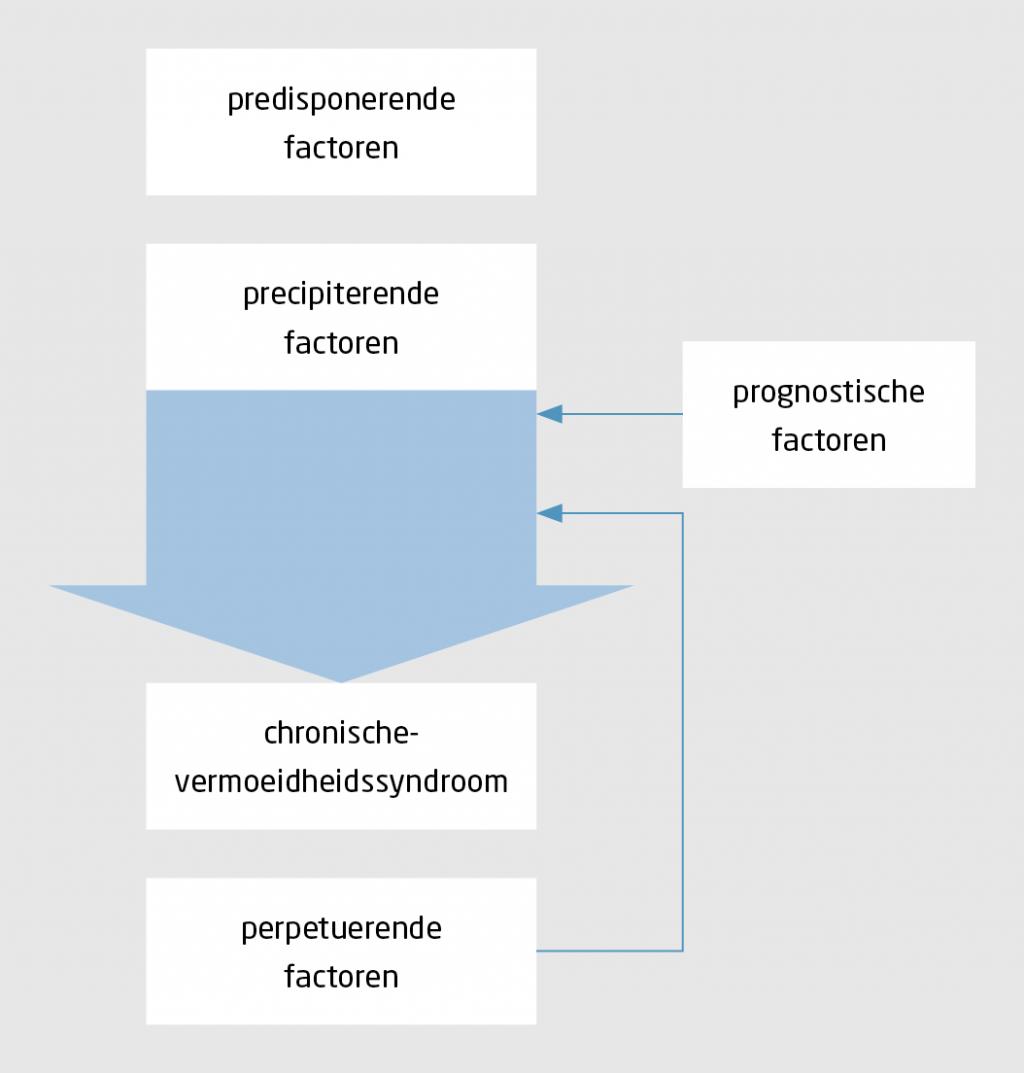
Gezien de grote verscheidenheid aan mogelijke verklaringen is het overigens denkbaar dat CVS een heterogeen ziektebeeld is. In dit verband helpt het om het model van de 4 P’s te hanteren, zoals voorgesteld door Prins en collega’s (figuur 1).10 Dit model houdt rekening met predisponerende factoren (bijvoorbeeld leefstijl, genetica en persoonlijkheid), precipiterende factoren (bijvoorbeeld infectieziekten, chirurgie, chemotherapie, hormonale schommelingen, psychische of fysieke stress en rouw), perpetuerende factoren (somatische en psychologische factoren, zoals ideeën en cognities over de klachten en gedrag dat herstel in de weg staat) en prognostische factoren (herstel is beperkt wanneer klachten aan een somatische oorzaak worden toegeschreven en bij psychiatrische comorbiditeit). Al deze factoren dragen waarschijnlijk bij aan het uiteindelijke ziektebeeld CVS.
Controversen over de diagnostiek
Tot op de dag van vandaag hebben we geen reproduceerbare diagnostische test of biomarker om CVS vast te stellen. Telkens weer verschijnen er artikelen waarin een objectieve diagnostische test voor CVS wordt geclaimd zonder adequate controlegroepen en onafhankelijke replicatie van de resultaten. Een recent voorbeeld is een ingewikkelde impedantiemeting; ook hiervoor is het wachten op bevestiging.11
Totdat er een objectieve test is, zullen we gebruik moeten maken van criteria als die van Fukuda. Hierbij is het wel belangrijk om de vraag te stellen wat we met dergelijke criteria nastreven.2 Willen we een hoge specificiteit om bijvoorbeeld een specifieke subgroep van CVS te onderzoeken, of een hoge sensitiviteit waarbij we een goed beeld kunnen krijgen van de ziektelast op populatieniveau, of een mix van beide waarmee we de individuele patiënt kunnen diagnosticeren? Dit dilemma geldt niet alleen voor CVS, maar ook voor andere aandoeningen die gepaard gaan met onverklaarde lichamelijke klachten, zoals fibromyalgie.
Een ander gegeven dat zowel voor CVS als voor deze andere lichamelijk onverklaarde aandoeningen geldt, is dat er in de loop der tijd veel verschillende namen op geplakt zijn, en dat die vaak geïnspireerd lijken door de plaats en tijd van uitbraak. Bij CVS blijkt dat bijvoorbeeld uit de benamingen ‘IJslandziekte’, ‘Royal Free-ziekte’ en ‘Lake Tahoe-ziekte’.12 Men denkt dan aan een onderliggende infectieuze of toxische oorzaak, maar deze wordt ook na uitgebreid onderzoek niet gevonden. Men zou daarom kunnen zeggen dat dergelijke uitbraken als ‘hypes’ geclassificeerd kunnen worden.
Tot slot
Er bestaan van oudsher veel onduidelijkheden over CVS. Deze vloeien onder meer voort uit tegenstrijdige onderzoeksresultaten, met als gevolg botsende meningen en emoties. Een belangrijke vraag is hoe we uit de controversen komen. Dit heeft uitsluitend kans van slagen wanneer we met een open houding te werk gaan. Daarbij zal men cartesiaanse opvattingen over de scheiding van lichaam en geest moeten loslaten. Ook zal men hoge eisen moeten stellen aan de methodologie van het onderzoek. Dat betekent uitgaan van goed gedefinieerde patiëntengroepen en adequate controlegroepen. Meer en meer komen internationale samenwerkingen tot stand en worden CVS-biobanken ingericht. Er zijn sterke aanwijzingen dat het substraat van CVS vooral in het centrale zenuwstelsel moet worden gezocht, wat reden genoeg is om aansluiting te zoeken bij geavanceerd neurowetenschappelijk onderzoek. Interessant is daarbij de theorie over perceptie van ziekte, die stelt dat centrale sensitisatie een rol speelt in CVS (figuur 2). Volgens deze theorie worden normale vermoeidheidssignalen op weg naar het brein versterkt door functionele veranderingen in bijvoorbeeld het perifere zenuwstelsel, het ruggenmerg of het brein zelf.13
Ook de recente covid-19-pandemie biedt de gelegenheid om in longitudinale studies patiënten te identificeren die (postinfectieus) een verhoogd risico hebben op het ontwikkelen van chronische-vermoeidheidsklachten. Daartoe kunnen vernieuwende onderzoeksmethoden als ‘multi-omics’, gekoppeld aan neurowetenschappelijk en psychologisch onderzoek, potentieel duidelijkheid verschaffen.
Op grond van dit soort onderzoek krijgen we mogelijk meer inzicht in de moleculaire mechanismen die bij dit ziektebeeld een sleutelrol spelen. Vervolgens kan men dan in goed uitgevoerde klinische studies gericht op zoek gaan naar een objectieve diagnostische test en een effectieve behandeling.
Literatuur
Holmes GP, Kaplan JE, Gantz NM, et al. Chronic fatigue syndrome: a working case definition. Ann Intern Med. 1988;108:387-9. doi:10.7326/0003-4819-108-3-387. Medline
Brurberg KG, Fønhus MS, Larun L, Flottorp S, Malterud K. Case definitions for chronic fatigue syndrome/myalgic encephalomyelitis (CFS/ME): a systematic review. BMJ Open. 2014;4:e003973. doi:10.1136/bmjopen-2013-003973. Medline
Fukuda K, Straus SE, Hickie I, Sharpe MC, Dobbins JG, Komaroff A; International Chronic Fatigue Syndrome Study Group. The chronic fatigue syndrome: a comprehensive approach to its definition and study. Ann Intern Med. 1994;121:953-9. doi:10.7326/0003-4819-121-12-199412150-00009. Medline
Carruthers BM, van de Sande MI, De Meirleir KL, et al. Myalgic encephalomyelitis: International Consensus Criteria. J Intern Med. 2011;270:327-338. doi:10.1111/j.1365-2796.2011.02428.x. Medline
Roerink ME, Lenders JW, Schmits IC, et al. Postural orthostatic tachycardia is not a useful diagnostic marker for chronic fatigue syndrome. J Intern Med. 2017;281:179-88. doi:10.1111/joim.12564. Medline
Van der Meer JWM, Roerink ME, van de Putte EM. GR-rapport over chronische-vermoeidheidssyndroom: kanttekeningen bij de belangrijkste punten uit GR-rapport ME/CVS. Ned Tijdschr Geneeskd. 2018;162;D2845.
Blundell S, Ray KK, Buckland M, White PD. Chronic fatigue syndrome and circulating cytokines: a systematic review. Brain Behav Immun. 2015;50:186-95. doi:10.1016/j.bbi.2015.07.004. Medline
Roerink ME, van der Schaaf ME, Hawinkels LJAC, et al. Pitfalls in cytokine measurements - Plasma TGF-β1 in chronic fatigue syndrome. Neth J Med. 2018;76:310-3 Medline.
Van Kuppeveld FJ, van der Meer JW. XMRV and CFS. The sad end of a story. Lancet. 2012;379:e27-8. doi:10.1016/S0140-6736(11)60899-4. Medline
Prins JB, van der Meer JW, Bleijenberg G. Chronic fatigue syndrome. Lancet. 2006;367:346-55. doi:10.1016/S0140-6736(06)68073-2. Medline
Esfandyarpour R, Kashi A, Nemat-Gorgani M, Wilhelmy J, Davis RW. A nanoelectronics-blood-based diagnostic biomarker for myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS). Proc Natl Acad Sci USA. 2019;116:10250-7. doi:10.1073/pnas.1901274116. Medline
Straus SE. History of chronic fatigue syndrome. Rev Infect Dis. 1991;13:S2-7. doi:10.1093/clinids/13.Supplement_1.S2. Medline
Den Boer C, Terluin B, van Wilgen CP. Uitleg aan patiënten met onverklaarde klachten: sensitisatiemodel helpt bij acceptatie. Ned Tijdschr Geneeskd. 2020;164;D4642.
Cohen J, Powderly WG, Opal SM, red. Infectious diseases. Elsevier Health Sciences; 2016.




kanttekeningen
Met belangstelling heb ik dit artikel doorgelezen en met teleurstelling weggelegd. Zo wordt gesteld dat cognitieve gedragstherapie [CGT] en graded exercise therapie[GET]effectief zou zijn. Een aantal leden van de gezondheidsraadadvies is het hiermede niet eens en kan GET niet aanbevelen.1Een placebo effect kan niet worden getest bij de beoordeling van effectiviteit.2 De schrijvers wijzen op het belang van internationale samenwerking. Contact is belangrijk. Zo konden geen genetische risico factoren worden aangetoond. Eigen ideeen en eigen inzet blijven evenwel belangrijk. Naviaux et al3 beschreven metabole afwijkingen bij CVS. Dit kan leiden tot nieuw inzicht. Hun bevindingen zijn nog niet bevestigd. Althans ik kon dit niet vinden
De benodigde technologie is locaal aanwezig. Waarom niet uitvoeren bij patienten in nuchtere conditie. Uitgebreide Magnetic resonance spectroscopy 4 kan afwijkingen aantonen. Alhoewel moeilijk uitvoerbaar zou metabool onderzoek van de liquor het inzicht kunnen vergroten.5 De schrijvers zien ongetwijfeld nog meer mogelijkheden
1 Mevius L.Gezondheidsraad:MEW/CVS is chronische multisysteemziekte.Ned Tijdschr Geneesk.2018;162:c3862.
2 Okken BS.Placebo effects:clinical aspects and neurobiology.Brain.2008;131:2812-2823.
3 Naviaux RK,Naviaux JC,Li K ,et al.Metabolic features of chronic fatigue syndrome. Proc Natl Acad Sci U S A .2016;113:E5472-E5480.
4 Mueller C,Lin JC,Sheriff S,et al. Evidence of widespread metabolic abnormalities in Myalgic encephalomyelitis/chronic fatigue syndrome:assessment with whole-brain magnetic resonance spectroscopy.Brain Imaging and Behavior.2020;14:562-572.
5 Peters TMA,Engelke UFH,de BoerS, et al. Confirmation of neurometabolic diagnosis using age-dependent cerebrospinal fluid metabolomic profiles.J Inherit Metab Dis.2020;43:1112-1120.
prof. dr. Leo Monnens (emeritus hoogleraar Radboud UMC)
reactie auteurs
De redenen van de teleurstelling van collega Monnens worden ons niet geheel duidelijk. Niettemin waarderen we zijn reactie.
Wat betreft het Gezondheidsraadrapport heeft een van ons eerder een commentaar in het Tijdschrift geschreven [1]. Daarin werd uiteengezet dat het rapport wat betreft CGT en GET onevenwichtig is. Dat een met placebo gecontroleerd onderzoek naar CGT en GET niet mogelijk is, zijn we graag met Monnens eens. Dat wil echter niet zeggen dat er geen goed onderzoek te doen is naar effecten en eventuele schadelijkheid [2].
Hoewel er op de metabole studie van Naviaux et al. kritiek mogelijk is [3], konden we hun bevindingen onlangs gedeeltelijk bevestigen, met name wat betreft de ‘sphingolipid pathway’ [4].
Zoals wij in ons artikel in het Tijdschrift aangaven, moet het substraat van CVS waarschijnlijk in het centraal zenuwstelsel worden gezocht. Dat er laaggradige neuroinflammatie op het niveau van de microgliacellen aanwezig is, is een aantrekkelijke hypothese die door anderen en door ons nader wordt onderzocht met behulp van Positron Emission Tomography (PET) met 18kD ‘translocator protein’ (TSPO) ligand [5].
Graag onderstrepen we nog eens dat in al dit soort onderzoek uniforme in- en exclusiecriteria met goed gedefinieerde en representatieve controlegroepen essentieel is.
Ruud P.H. Raijmakers, MSc., arts-onderzoeker.
Prof. Dr. Jos WM van der Meer, internist niet praktiserend.
Afdeling Interne Geneeskunde, Radboud universitair medisch centrum, Postbus 9101, 6500 HB, Nijmegen, Nederland.
Referenties
1. van der Meer, J.W.M., M.E. Roerink, and E.M. van de Putte, [Report of the Dutch National Health Council on chronic fatigue syndrome]. Ned Tijdschr Geneeskd, 2018. 162: p. D2845.
2. Larun, L., et al., Exercise therapy for chronic fatigue syndrome. Cochrane Database Syst Rev, 2017. 4: p. CD003200.
3. Roerink, M.E., E.M. Bronkhorst, and J.W. van der Meer, Metabolome of chronic fatigue syndrome. Proc Natl Acad Sci U S A, 2017. 114(6): p. E910.
4. Raijmakers, R.P.H., et al., Multi-omics examination of Q fever fatigue syndrome identifies similarities with chronic fatigue syndrome. J Transl Med, 2020. 18(1): p. 448.
5. Nakatomi, Y., et al., Neuroinflammation in Patients with Chronic Fatigue Syndrome/Myalgic Encephalomyelitis: An (1)(1)C-(R)-PK11195 PET Study. J Nucl Med, 2014. 55(6): p. 945-50.
Term CVS bagatelliseert ziekte en stigmatiseert patiënten
Raijmakers en Van der Meer willen vasthouden aan de term ‘chronische-vermoeidheidssyndroom’. Maar deze term bagatelliseert de ziekte en stigmatiseert patiënten. Iedereen is wel eens moe, maar dit verschilt essentieel van de invaliderende symptomen van ME/CVS-patiënten. Zij lijden overigens niet enkel aan vermoeidheid maar aan een complex klachtenpatroon met cognitieve problemen, orthostatische intolerantie, enz. De nadruk op slechts één symptoom is misleidend. Verder is vermoeidheid een weinig specifiek symptoom, bij tal van ziekten aanwezig. Om ME/CVS beter te onderscheiden van andere aandoeningen zijn in 2003, 2011 en 2015 nieuwe diagnosecriteria ontwikkeld, die niet vermoeidheid maar post-exertionele malaise (toename van klachten na inspanning) als kernsymptoom aanmerken. De auteurs pleiten er echter voor om vast te houden aan de Fukuda-criteria uit 1994. Zij zijn geen voorstander van nieuwe diagnosecriteria omdat wisselende definities tot tegenstrijdige onderzoeksresultaten zouden leiden. De meerderheid van de ME/CVS-studies maakte echter gebruik van de Fukuda-criteria. De Fukuda-criteria zijn dus eerder een oorzaak van dan een oplossing voor tegenstrijdige onderzoeksresultaten.
Volgens Raijmakers en Van der Meer ging ME/CVS-onderzoek uit het verleden vaak gepaard met grootspraak. Helaas laten ook zij zich verleiden tot ongenuanceerde uitspraken. Zij stellen “herstel is beperkt wanneer klachten aan een somatische oorzaak worden toegeschreven.” Dat suggereert een causaal verband, hoewel in studies enkel een correlatie aantoonden. Er is geen bewijs dat patiënten hun herstel belemmeren door te denken dat hun klachten een somatische oorzaak hebben. Een ander voorbeeld is de uitspraak “het chronische-vermoeidheidssyndroom (CVS) is een aandoening van perceptie”, waarbij centrale sensitisatie een rol zou spelen. Er is nauwelijks evidentie voor centrale sensitisatie bij ME/CVS. Deze term verwijst naar een fenomeen in wetenschappelijke pijnexperimenten waarbij de input en output precies bekend zijn. Gebruik in een klinische context wordt afgeraden, met name bij andere symptomen dan pijn.
Tot slot hebben Raijmakers en Van der Meer geen oog voor de internationale kentering in het onderzoek naar ME/CVS. In landen als Australië, Canada en de Verenigde Staten werden fondsen vrijgemaakt voor de zoektocht naar een biomarker. In Nederland heeft men tot voor kort vooral gefocust op psychosociale factoren en ingezet op cognitieve gedragstherapie. ME/CVS-patiënten werden aangemoedigd hun denken te wijzigen en actiever te worden, maar met teleurstellende resultaten. De patiënten werden niet fitter en konden niet vaker terug aan het werk. In patiëntenenquêtes meldt een deel verslechtering van de gezondheid na deze behandeling. De Amerikaanse CDC raden een dergelijke therapie niet meer aan. Ook het Britse NICE is voornemens om cognitieve gedragstherapie ter behandeling van ME/CVS niet langer aan te bevelen. In Nederland heeft ZonMW een agenda voor biomedisch ME/CVS-onderzoek gepresenteerd. Het valt te betreuren dat in het NTVG tot dusver enkel voorstanders van de oude aanpak aan bod kwamen.
drs. Ynske Jansen, beleidsmedewerker Steungroep ME en Arbeidsongeschiktheid. Lid stuurgroep onderzoeksagenda ME/CVS ZonMW, Groningen
Michiel Tack, ondervoorzitter 12ME, Oudenaarde
reactie auteurs
De reactie van Jansen en Tack op ons artikel bevestigt nog eens wat wij stelden: CVS/ME is en blijft een controversieel ziektebeeld. Zij weten heel goed dat wij het ziektebeeld niet bagatelliseren en patiënten niet stigmatiseren. Hoe men het ziektebeeld noemt is daarbij van ondergeschikt belang. Het is in de geneeskunde niet ongebruikelijk om één symptoom in de naam van de ziekte te laten doorklinken (zoals hyper IgD syndroom, familliaire middellandsezeekoorts, yellow nail syndroom, alkaptonurie, urticaria pigmentosa, kinkhoest). Wat betreft de te hanteren casusdefinities, sluiten wij graag aan bij het in ons artikel genoemde systematische review van Brurberg et al, waarin gesteld wordt: “Development of further case definitions of CFS/ME should be given a low priority”. Dat het gebruik van de Fukuda criteria een oorzaak zou kunnen zijn van tegenstrijdige onderzoeksresultaten zien wij niet in.
Het voorstel om post-exertional malaise als kernsymptoom aan te wijzen vinden we niet zo’n goed idee. Hoewel dit inderdaad een klacht is die veel patiënten uiten, is objectivering ervan ons nooit gelukt [2].
Om ons van grootspraak en ongenuanceerde uitspraken te betichten gaat wel erg ver. Als we stellen dat “herstel beperkt is wanneer klachten aan een somatische oorzaak worden toegeschreven” is dat niet noodzakelijkerwijs een causaal verband, maar een associatie.
Wat is er grootspraak en ongenuanceerd aan onze opmerking: “Interessant is daarbij de theorie over perceptie van ziekte, die stelt dat centrale sensitisatie een rol speelt in CVS”? Terzijde, we hadden hier graag meer tekst aan gewijd, maar dat paste niet in de toegelaten omvang van het artikel.
Voor welke internationale kentering wij geen oog zouden hebben, is onduidelijk en om maar te blijven stellen dat we in Nederland tot voor kort vooral gefocust waren op psychosociale factoren is gewoon niet waar. We maakten daar eerder een opmerking over in het Tijdschrift [3], maar misschien nog eens goed om erop te wijzen dat een van ons (JvdM) een 40-tal publicaties heeft over de somatische, immunologische en biochemische aspecten van CVS/ME. Kenmerk van het onderzoek in Nederland is dat juist oog is voor de complexe interactie tussen biologische en psychosociale factoren bij CVS.
Tot slot trekken Jansen en Tack van leer over cognitieve gedragstherapie. Wij hebben daar in ons artikel voldoende over gezegd. We verwijzen ook graag naar het recente artikel van Huijbrechts en Reinders in het Tijdschrift [4].
Met een wat treurig gevoel besluiten wij deze reactie: onze oproep om met een open houding verder te gaan in het CVS/ME onderzoek heeft helaas bij Jansen en Tack nog geen gehoor gevonden. In plaats daarvan krijgen wij het beledigende label “vertegenwoordigers van de oude aanpak”.
Voor ME/CVS-patiënten is de naam wel belangrijk
Wij willen ingaan op Van Der Meers uitspraak “Hoe men het ziektebeeld noemt is daarbij van ondergeschikt belang.” Voor patiënten die dag in dag uit met ME/CVS leven en regelmatig geconfronteerd worden met vooroordelen is dit wel degelijk belangrijk. Experts bevestigen dit. De National Academy of Medicine stelde reeds in 2015: “The committee agrees that the term “chronic fatigue syndrome” often results in stigmatization and trivialization and should no longer be used as the name of this illness.” [1] De Gezondheidsraad onderschreef dit standpunt en vond het belangrijk om bij het benoemen van de ziekte ook met het perspectief van de patiënt rekening te houden.
Ten tweede willen wij graag de opmerking in onze eerste reactie over een internationale kentering toelichten. Vroeger was de behandeling van ME/CVS vooral gericht op stelselmatige verhoging van het activiteitenniveau van patiënten door middel van cognitieve gedragstherapie (CGT) en graduele oefentherapie (GET). Men ging uit van een model waarbij somatische attributies, deconditionering en een focus op lichamelijke sensaties een belangrijke rol spelen bij het in stand houden van ME/CVS-symptomen. [2] Deze aanpak leidde niet tot de verhoopte resultaten. De twee grootste studies, de FINE- en PACE-trial, vonden op lange termijn geen voordeel van deze behandelingen, in vergelijking met een controlegroep. [3] Ook de theoretische grondslag voor dit cognitief gedragsmodel kreeg kritiek. [4] Daarom stapte een aantal gezondheidsinstellingen de afgelopen jaren af van GET en CGT als behandeladvies. In de ontwerptekst voor een nieuwe ME/CVS-richtlijn van NICE worden deze behandelingen expliciet afgeraden: “Do not offer people with ME/CFS any programme based on fixed incremental increases in physical activity” en “Do not offer CBT as a treatment or cure for ME/CFS.” Dat is een opvallende ommekeer die, ons inziens, aandacht verdient in het NTvG.
Controverse rond ME/CVS heeft vaak te maken met dit cognitief gedragsmodel, waar veel patiënten zich niet in herkennen. Een aantal rapporteert nog zieker te zijn geworden worden na behandelingen die hierop zijn gebaseerd. [5] Dat dit model nu steeds minder weerklank vindt kan een stimulans zijn voor vruchtbare samenwerking tussen onderzoekers en patiënten.
Michiel Tack, ondervoorzitter 12ME, Oudenaarde
drs. Ynske Jansen, beleidsmedewerker Steungroep ME en Arbeidsongeschiktheid, Groningen
Referenties
1. Institute of Medicine. Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness. Washington: National Academies Press; 2015.
2. Vercoulen JHMM, Swanink CMA, Galama JMD, Fennis JFM, Jongen PJH, Hommes OR, et al. The persistence of fatigue in chronic fatigue syndrome and multiple sclerosis: Development of a model. Journal of Psychosomatic Research. 1998;45:507–17.
3. Wilshire CE, Kindlon T, Courtney R, Matthees A, Tuller D, Geraghty K, et al. Rethinking the treatment of chronic fatigue syndrome-a reanalysis and evaluation of findings from a recent major trial of graded exercise and CBT. BMC Psychol. 2018;6:6.
4. Geraghty K, Jason L, Sunnquist M, Tuller D, Blease C, Adeniji C. The ‘cognitive behavioural model’ of chronic fatigue syndrome: Critique of a flawed model. Health Psychology Open. 2019;6:2055102919838907.
5. Kindlon T. Reporting of Harms Associated with Graded Exercise Therapy and Cognitive Behavioural Therapy in Myalgic Encephalomyelitis/Chronic Fatigue Syndrome. Bulletin of the IACFS/ME. 2011;19:59–111.