Samenvatting
Doel
Evaluatie van een diagnostisch algoritme waarmee een inschatting gemaakt kan worden van het risico op COVID-19 bij patiënten die vanwege het vermoeden hiervan naar de SEH worden verwezen.
Opzet
Retrospectief onderzoek.
Methode
Bij patiënten met koorts zonder duidelijke oorzaak en bij patiënten met recent ontstane luchtwegklachten, al dan niet in combinatie met koorts, werden routinematig een PCR-test, bloedonderzoek (lymfocytenaantal en LDH-concentratie) en CT-onderzoek van de thorax verricht. De CT-scan werd beoordeeld volgens de CO-RADS-classificatie. Op basis van de bevindingen werden de patiënten onderverdeeld in 3 cohorten (bewezen COVID-19, sterk vermoeden van COVID-19 en gering vermoeden van COVID-19) en werden bijbehorende isolatiemaatregelen getroffen.
Resultaten
In de periode 8-31 maart 2020 doorliepen 312 patiënten het algoritme. Bij 69 (22%) patiënten was sprake van bewezen COVID-19. Bij 151 (48%) patiënten was het vermoeden op COVID-19 sterk en bij de resterende 92 (29%) patiënten was dit vermoeden gering. Het percentage patiënten met een positieve PCR-testuitslag en het percentage patiënten met laboratoriumafwijkingen namen toe naarmate de CO-RADS-score toenam. Onder patiënten met een CO-RADS-score van 4 of 5 nam dit percentage verder toe wanneer zij ook een lymfopenie of een verhoogde LDH-concentratie hadden. Op basis van onze bevindingen pasten wij het stroomschema aan.
Conclusie
Bij patiënten die vanwege het vermoeden van COVID-19 naar de SEH worden verwezen kan op basis van klinische symptomen, laboratoriumafwijkingen en lagedosis-CT-onderzoek een goede inschatting gemaakt worden van het risico op COVID-19. Nog voordat de uitslag van de PCR-test bekend is en zelfs wanneer de uitslag negatief is, kunnen patiënten met behulp van het algoritme geclassificeerd worden als ‘bewezen COVID-19-patiënten’.
artikel
Inleiding
Sinds eind februari heeft het nieuwe coronavirus (SARS-CoV-2) zich ook in Nederland sterk verspreid. Op 22 april 2020 waren er in totaal 10.000 patiënten opgenomen (geweest) vanwege een SARS-CoV-2-infectie. Om nosocomiale verspreiding van het virus tegen te gaan zijn isolatieprotocollen opgesteld en werden patiënten in eerste instantie in eenpersoonskamers geïsoleerd, in afwachting van de uitslag van de PCR-test. Al snel ontstond er een tekort aan eenpersoonskamers en was het om die reden noodzakelijk om patiënten onder te verdelen in 2 cohorten: (a) patiënten bij wie COVID-19 wordt vermoed; en (b) patiënten bij wie de ziekte is bevestigd. De capaciteit van de cohortverpleging was echter beperkt door een gebrek aan ruimte, zorgpersoneel en – in wisselende mate – persoonlijke beschermingsmaterialen. Bovendien trad verdringing op van de reguliere zorg.
De drempel om patiënten bij wie COVID-19 wordt vermoed te isoleren moet niet te hoog zijn (vanwege het risico op besmetting van patiënten en zorgpersoneel), maar ook niet te laag (vanwege het beslag op mensen en middelen). Daarom is een goede risicostratificatie van belang. Dit wordt echter bemoeilijkt doordat de referentietest om SARS-CoV-2 te detecteren – een PCR-test van een keel- of neuswat – een beperkte diagnostische waarde heeft. Zo is de sensitiviteit van de PCR-test sterk afhankelijk van de kwaliteit van het verkregen materiaal en van de plaats waarvandaan het materiaal wordt verkregen, waarbij een PCR-test op materiaal uit de lagere luchtwegen (bijvoorbeeld sputum) een hogere sensitiviteit heeft dan een PCR-test op materiaal uit de hogere luchtwegen.1,2 Zelfs wanneer de uitslag van de PCR-test meerdere keren negatief is, kan het bij een patiënt bij wie het vermoeden van COVID-19 erg sterk is op basis van het klinisch beeld, risicovol zijn om de isolatiemaatregelen te staken.
Bij COVID-19-patiënten komen bepaalde laboratoriumafwijkingen vaker voor, zoals een lymfopenie en een verhoogde LDH-concentratie.3 Daarnaast speelt lagedosis-CT-onderzoek een belangrijke rol in de diagnostiek van COVID-19. CT-onderzoek van de thorax heeft namelijk een hogere sensitiviteit om ernstige gevallen van COVID-19 te detecteren, vergeleken met de PCR-test van een keel- of neuswat.1,4 Vanwege de beperkte diagnostische waarde van de PCR-test, suggereren sommige onderzoekers dat CT-onderzoek van de thorax het diagnosticum van eerste keuze zou moeten zijn, met name in gebieden waar een epidemie heerst.5
Hoe verloopt de diagnostiek in de praktijk? Omdat het klinisch beeld van COVID-19 erg heterogeen is, wordt op de SEH al snel de diagnose ‘COVID-19’ overwogen en wordt vrijwel direct een neus- of keelwat afgenomen voor een PCR-test. De uitslag van die test laat doorgaans enkele uren tot een dag op zich wachten. In de tussentijd wordt de patiënt opgenomen in een speciale unit voor patiënten bij wie COVID-19 wordt vermoed; bij voorkeur betreft dit een eenpersoonskamer, maar bij gebrek hieraan wordt de patiënt opgenomen op een afdeling waar cohortverpleging plaatsvindt. Wanneer de uitslag van de PCR-test positief is, is de diagnose bevestigd en wordt de isolatie gecontinueerd, meestal op een (andere) afdeling voor patiënten bij wie COVID-19 is bevestigd. Is de uitslag negatief, dan moet ingeschat worden of de uitslag fout-negatief is en de isolatie dus alsnog gecontinueerd moet worden. Bij die risico-inschatting spelen de laboratoriumuitslagen (met name het lymfocytenaantal en de LDH-concentratie) en de bevindingen bij het CT-onderzoek van de thorax een belangrijke rol.
Wij hebben binnen ons outbreakteam van SEH-artsen, internisten, longartsen, artsen-microbiologen en radiologen een diagnostisch algoritme opgesteld voor patiënten die vanwege het vermoeden van COVID-19 naar onze SEH worden verwezen. Dit algoritme is gebaseerd op het klinisch beeld, de laboratoriumuitslagen en de gestandaardiseerde verslaglegging van de CT-scan van de thorax volgens de CO-RADS-classificatie (figuur 1).6 Het doel van dit onderzoek was om de bruikbaarheid van het algoritme te evalueren. Daarbij richtten wij ons specifiek op patiënten met recent ontstane luchtwegklachten, al dan niet in combinatie met koorts, bij wie routinematig een PCR-test en CT-onderzoek van de thorax waren uitgevoerd.

Methode
Algoritme
Na de implementatie van het algoritme hebben alle patiënten die vanwege het vermoeden van COVID-19 naar onze SEH werden verwezen, het stroomschema doorlopen (zie figuur 1).
Bij aankomst op de SEH werden de patiënten ingedeeld in een van de volgende 4 categorieën: (a) bewezen COVID-19-patiënten op basis van een eerdere PCR-test; (b) patiënten met koorts; (c) patiënten met recent ontstane luchtwegklachten; en (d) patiënten met koorts én recent ontstane luchtwegklachten. Bij patiënten bij wie de koorts géén duidelijke andere oorzaak had dan COVID-19 en bij patiënten met recent ontstane luchtwegklachten, al dan niet in combinatie met koorts, werden routinematig een PCR-test, bloedonderzoek en CT-onderzoek van de thorax verricht. Op basis van de bevindingen werden deze patiënten onderverdeeld in 3 cohorten: (a) bewezen COVID-19-patiënten; (b) patiënten bij wie het vermoeden van COVID-19 sterk is (‘hoog verdacht’); en (c) patiënten bij wie het vermoeden van COVID-19 gering is (‘laag verdacht’). Bij patiënten bij wie de koorts wél een duidelijke andere oorzaak had was er geen vermoeden van COVID-19. Wij achtten de diagnose ‘COVID-19’ bewezen wanneer de uitslag van de (eerder verrichte) PCR-test positief was of wanneer er sprake was een lymfopenie, een verhoogde LDH-concentratie én voor COVID-19 kenmerkende afwijkingen op de CT-scan van de thorax (CO-RADS 5). In dat laatste geval moesten alternatieve diagnosen uitgesloten zijn.
Bij patiënten bij wie het vermoeden van COVID-19 sterk was en bij wie de uitslag van de PCR negatief was, bleven de isolatiemaatregelen van kracht en volgde er overleg met het outbreakteam. Bij patiënten bij wie het vermoeden van COVID-19 gering was en bij wie de uitslag van de PCR negatief was, werden de isolatiemaatregelen opgeheven; in geval van twijfel over de betrouwbaarheid van de PCR-uitslag vond overleg plaats met een arts-microbioloog.
Bij de evaluatie van het algoritme richtten wij ons specifiek op patiënten met recent ontstane luchtwegklachten, al dan niet in combinatie met koorts, bij wie routinematig een PCR-test en CT-onderzoek van de thorax waren uitgevoerd.
Diagnostiek
PCR-test Getrainde medewerkers verrichtten een uitstrijkje van de nasofarynx of de keel. Het verkregen materiaal werd met realtime ‘reverse’-transcriptase-PCR getest op aanwezigheid van RNA van SARS-CoV-2, conform een elders beschreven methode.7
Bloedonderzoek Wij beschouwden een lymfopenie als een absoluut lymfocytenaantal < 1,0 x 109/l. De LDH-concentratie was verhoogd indien deze > 250 U/l was.
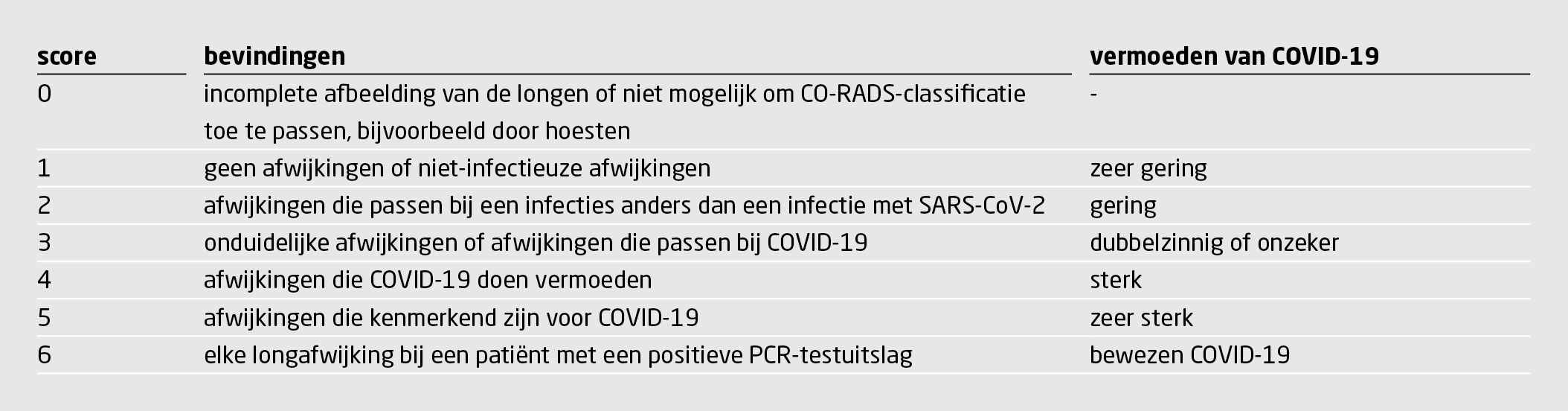
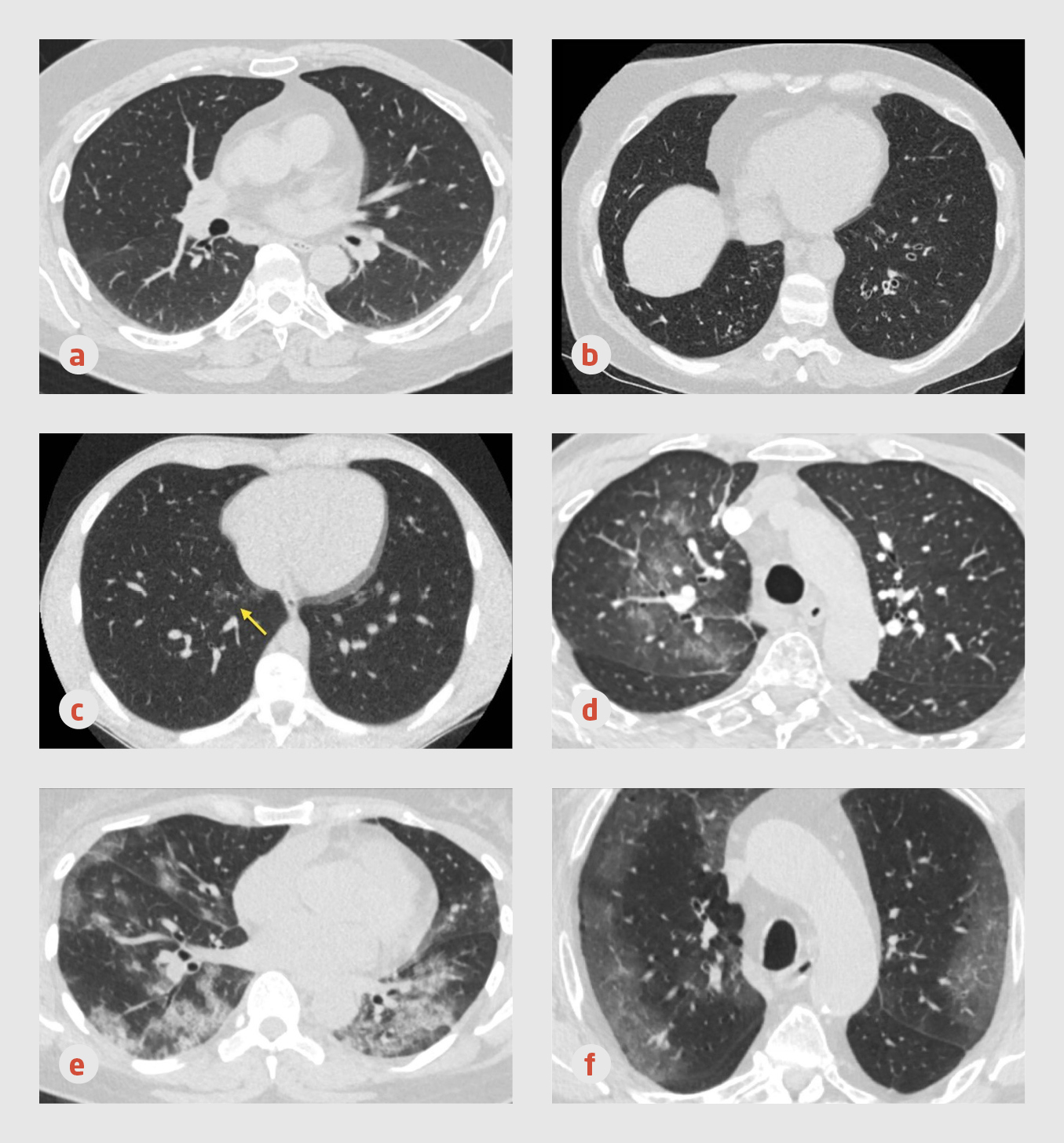
CT-onderzoek Lagedosis-CT-onderzoek van de thorax werd routinematig verricht op de afdeling Radiologie, die naast de SEH is gelegen. De CT-scan werd direct beoordeeld door een radioloog volgens de CO-RADS-classificatie (tabel 1 en figuur 2).
Overig Bij alle patiënten werd tevens materiaal afgenomen voor diagnostiek naar het RS- en influenzavirus, en zo nodig standaardonderzoek verricht naar alternatieve diagnosen.
Resultaten
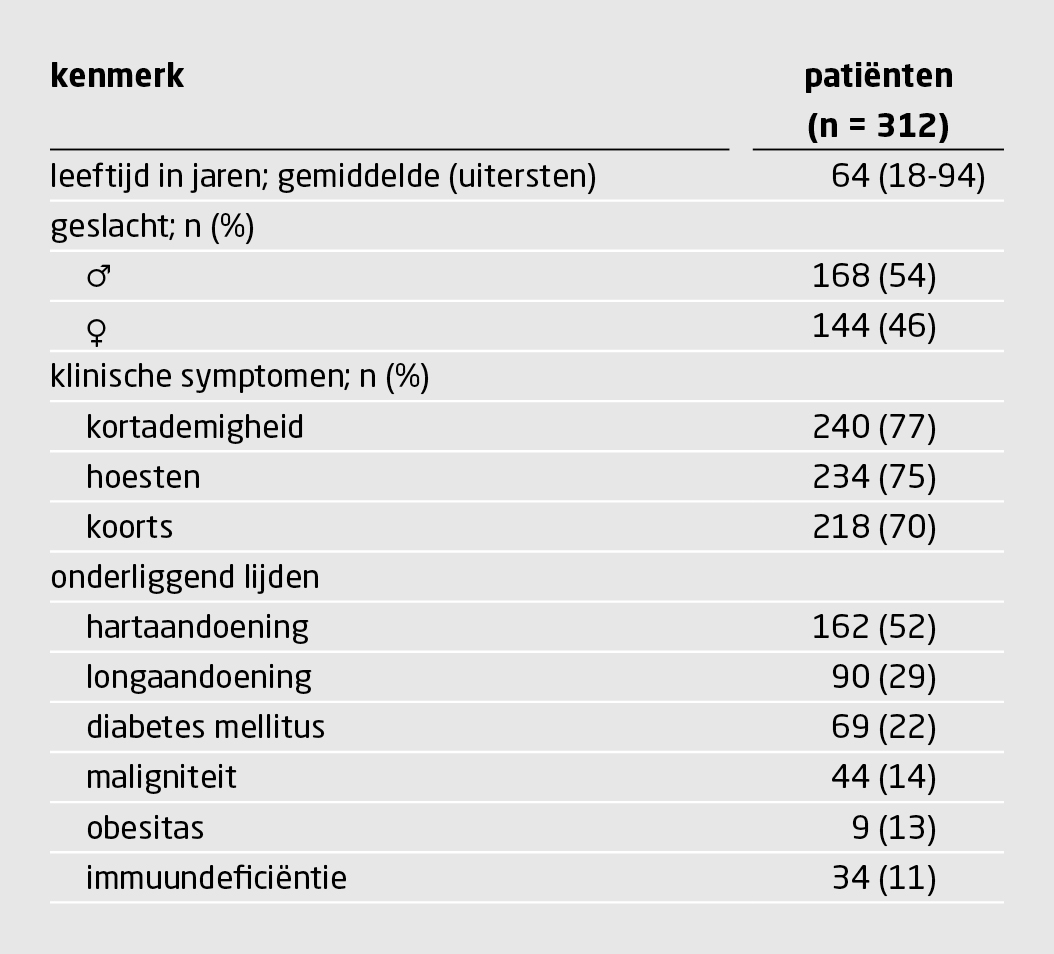
In de periode 8-31 maart 2020 werden bij 312 patiënten met recent ontstane luchtwegklachten, al dan niet in combinatie met koorts, een PCR-test én CT-onderzoek van de thorax verricht. Op basis van de bevindingen was bij 69 (22%) patiënten sprake van bewezen COVID-19 (zie figuur 1). Bij 151 (48%) patiënten was het vermoeden op COVID-19 sterk en bij de resterende 92 (29%) patiënten was dit vermoeden gering. De kenmerken van alle patiënten zijn weergegeven in tabel 2. Geen van de patiënten was besmet met het RS- of influenzavirus.
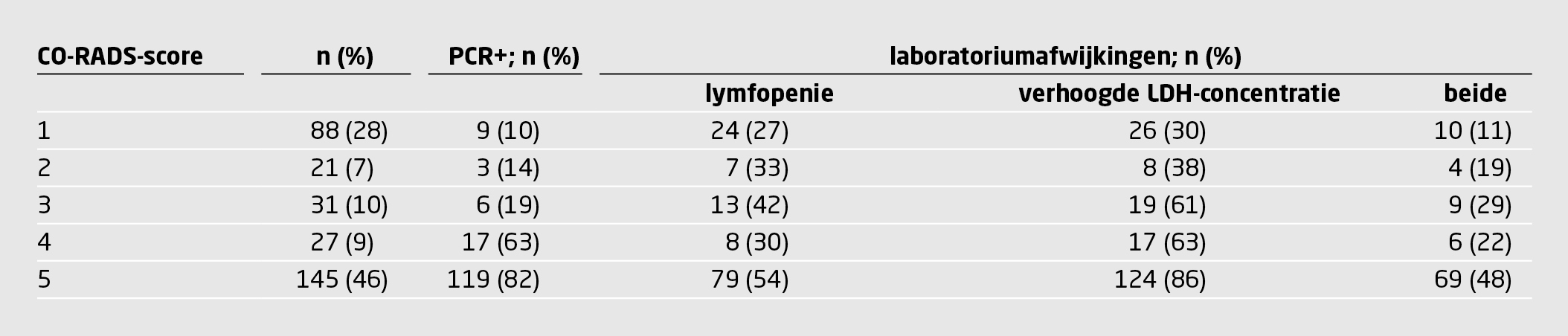
Het percentage patiënten met een positieve PCR-uitslag en het percentage patiënten met laboratoriumafwijkingen namen toe naarmate de CO-RADS-score toenam (tabel 3). Dat wil zeggen: het vermoeden van COVID-19 werd sterker op basis van de afwijkingen op de CT-scan. Onder patiënten met een CO-RADS-score van 4 of 5 nam dit percentage verder toe wanneer zij ook een lymfopenie of een verhoogde LDH-concentratie hadden (tabel 4).
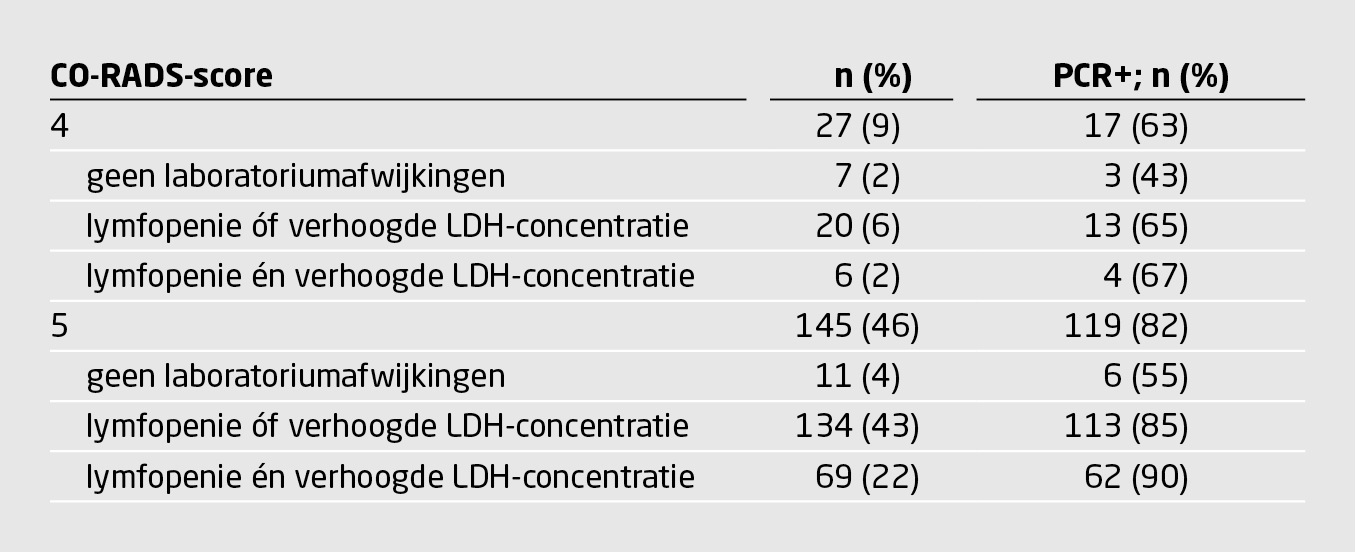
Van de 69 patiënten met een CO-RADS-score van 5 én zowel een lymfopenie als een verhoogde LDH-concentratie hadden er 7 (10%) een negatieve uitslag van de PCR-test. Bij deze patiënten paste het ziektebeloop bij dat van COVID-19 en waren er geen aanwijzingen voor een alternatieve diagnose. Ook waren zij in de 14 dagen voorafgaand aan de ziekenhuisopname in contact geweest met een bewezen COVID-19-patiënt. Om deze redenen werden deze patiënten toegevoegd aan de groep van bewezen COVID-19-patiënten.
Opvallend is het verschil in het percentage patiënten met een positieve uitslag van de PCR-test tussen patiënten met een CO-RADS-score van 3 en patiënten met een CO-RADS-score van 4 (19 vs. 63%) (zie tabel 3). 23 patiënten met een CO-RADS-score van 3 hadden één of beide laboratoriumafwijkingen, van wie er 6 (26%) een positieve uitslag van de PCR-test hadden. Geen van de patiënten met een CO-RADS-score van 3 en zonder laboratoriumafwijkingen had een positieve uitslag van de PCR-test. Bij de patiënten met een CORADS-score van 1 of 2 had het wel of niet hebben van laboratoriumafwijkingen nauwelijks invloed op het percentage patiënten met een positieve uitslag van de PCR-test (14 vs. 11%) (zie figuur 1).
53 van 92 patiënten bij wie het vermoeden van COVID-19 gering was, werden opgenomen in het ziekenhuis. Zij hadden een CO-RADS-score van 1 of 2, zonder een lymfopenie of een verhoogde LDH-concentratie. 47 (89%) van deze patiënten hadden een negatieve uitslag van de PCR-test en waren niet in contact geweest met een bewezen COVID-19-patiënt. Bij 42 van de 47 patiënten werden de isolatiemaatregelen opgeheven nadat de uitslag van de PCR-test bekend was. 33 van deze 42 patiënten had een duidelijke alternatieve diagnose. Bij de overige 9 patiënten was dit niet het geval en bij hen had wellicht aanvullend onderzoek moeten plaatsvinden voordat de isolatiemaatregelen werden opgeheven; geen van deze patiënten heeft overigens nadien nog COVID-19 gekregen.
Beschouwing
Het belangrijkste doel van ons diagnostische algoritme was om nosocomiale verspreiding van SARS-CoV-2 te voorkomen. Uit de evaluatie van het algoritme blijkt dat bij patiënten die vanwege het vermoeden van COVID-19 naar de SEH worden verwezen op basis van klinische symptomen, laboratoriumafwijkingen en lagedosis-CT-onderzoek een goede inschatting gemaakt kan worden van het risico op COVID-19. Nog voordat de uitslag van de PCR-test bekend was en zelfs wanneer de uitslag negatief was, konden wij patiënten met behulp van het algoritme classificeren als ‘bewezen COVID-19-patiënten’.
PCR-test
Inmiddels is duidelijk geworden dat de sensitiviteit van de PCR-test relatief laag is en dat deze sterk afhankelijk is van de kwaliteit van het verkregen materiaal en van de plaats waarvandaan het materiaal wordt verkregen.1,2,5 Bij de meeste patiënten in ons onderzoek bij wie de uitslag van de PCR-test negatief was, is geen tweede of derde PCR-verricht. Wanneer dat wel het geval was geweest, dan was de groep bewezen COVID-19-patiënten met een negatieve PCR-testuitslag (n = 7) wellicht nog kleiner geweest, zeker wanneer de PCR-test op feces was uitgevoerd. Inmiddels verrichten wij bij patiënten bij wie de uitslag van de eerste PCR-test op materiaal uit de nasofarynx of de keel negatief is na minimaal 48 h opnieuw een PCR-test; bij patiënten die al langere tijd (> 5 dagen) luchtwegklachten hebben, verrichten wij ook een PCR-test op feces.
Bij enkele patiënten in ons onderzoek was de PCR-test op materiaal uit de nasofarynx of de keel negatief, maar was de PCR-test op tracheaal aspiraat na intubatie positief. Eerder is beschreven dat een PCR-test op materiaal uit de lagere luchtwegen (bijvoorbeeld sputum) een hogere sensitiviteit heeft dan een PCR-test op materiaal uit de hogere luchtwegen.1 Ook de duur van de klachten is van belang. Pas nadat een patiënt 2 dagen klachten heeft gehad kan de uitslag van een PCR-test op materiaal uit de nasofarynx of de keel positief zijn; pas later kan ook de uitslag van een PCR-test op feces positief zijn.2
CT-onderzoek
Vroege rapportages uit China laten zien dat CT-onderzoek van de thorax van waarde is bij de diagnostiek van COVID-19, ook bij patiënten met een negatieve uitslag van de PCR-test.5 Sommige onderzoekers suggereren zelfs dat CT-onderzoek sensitiever is dan de PCR-test om COVID-19 vast te stellen en dat CT-onderzoek van de thorax daarom het diagnosticum van eerste keuze zou moeten zijn.6
In Nederland is de CO-RADS-classificatie ontwikkeld om CT-scans van de thorax van patiënten bij wie COVID-19 wordt vermoed op een gestandaardiseerde manier te beoordelen (zie figuur 2). Afhankelijk van de afwijkingen op de CT-thorax is het meer of minder waarschijnlijk dat er sprake is van COVID-19.6 De CO-RADS-classificatie is bruikbaar voor groepen patiënten onder wie de prevalentie van COVID-19 matig tot hoog is.
Momenteel zijn we met een aantal andere grote Nederlandse centra bezig om een klinische gouden standaard te ontwikkelen, zodat de diagnostische waarde van het CT-onderzoek kan worden gevalideerd.
Aangepast algoritme
Aan de hand van onze bevindingen hebben wij het algoritme aangepast (figuur 3). De getallen in de figuur zijn gebaseerd op de gegevens van de 312 patiënten die het oorspronkelijke schema doorlopen hebben.
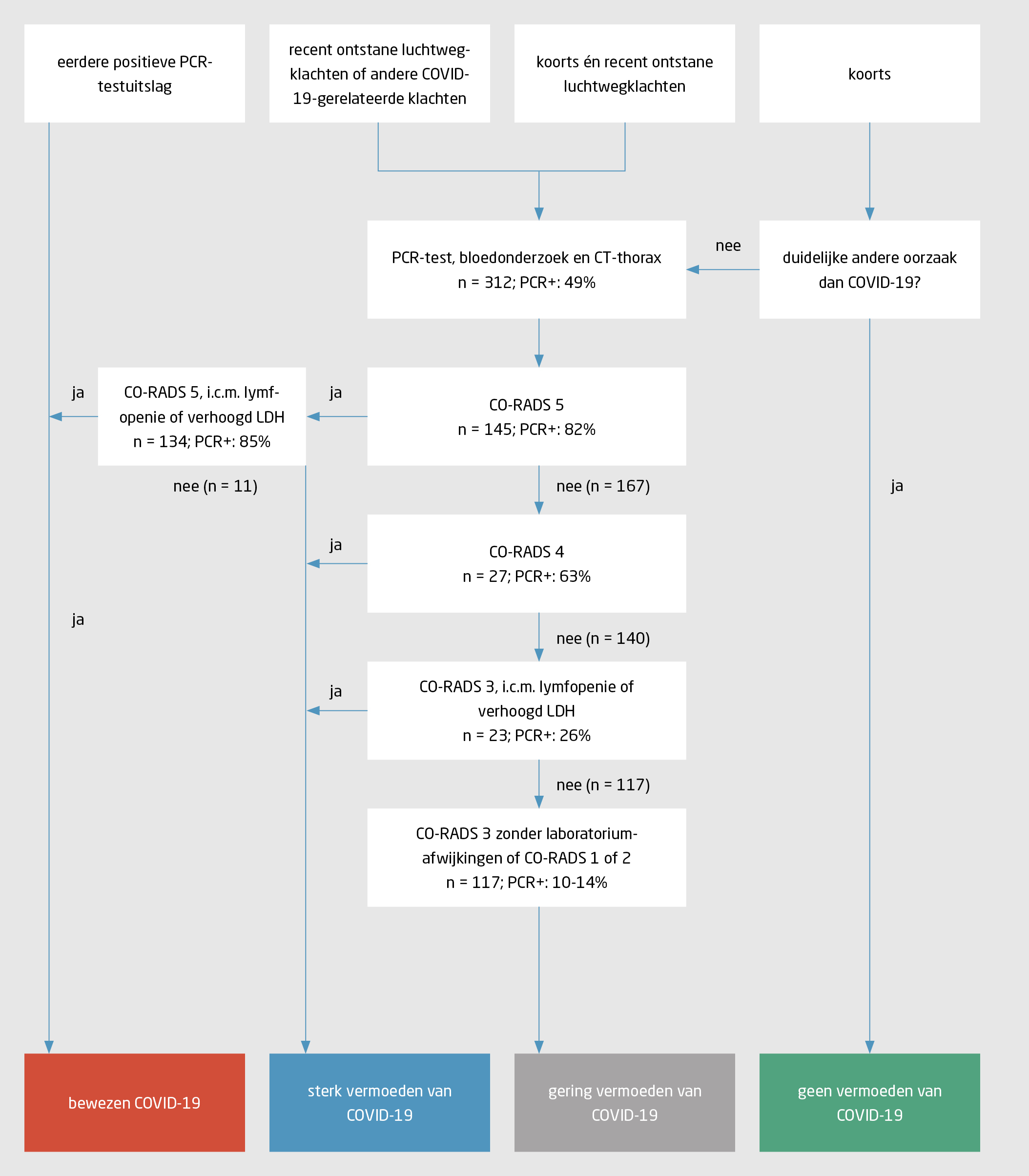
Zo vonden wij dat 90% van de patiënten met een CO-RADS-score van 5 én laboratoriumafwijkingen –lymfopenie én verhoogde LDH-concentratie – een positieve uitslag van de PCR-test had. Ook onder patiënten met een CO-RADS-score van 5 en ofwel een lymfopenie ofwel een verhoogde LDH-concentratie was het percentage patiënten met een positieve PCR-testuitslag hoog (85%). Onder patiënten met een CO-RADS-score van 5 zonder laboratoriumafwijkingen was het percentage patiënten met een positieve PCR-testuitslag duidelijk minder hoog (55%). In het aangepaste schema beschouwen wij patiënten met een CO-RADS-score van 5 en één laboratoriumafwijking – lymfopenie óf verhoogde LDH-concentratie – als bewezen COVID-19-patiënten, ongeacht de uitslag van de eerste PCR-test.
Daarnaast zagen onder patiënten bij wie het vermoeden van COVID-19 sterk was een grote variatie in het percentage patiënten met een positieve PCR-testuitslag. Omdat dit percentage voor patiënten met een CO-RADS-score van 4 een stuk hoger was dan voor patiënten met een CO-RADS-score van 3, hebben wij ervoor gekozen om in het aangepaste schema onderscheid te maken tussen enerzijds patiënten met een CO-RADS-score van 4 en anderzijds patiënten met een CO-RADS-score van 3 en één of beide laboratoriumafwijkingen. Deze patiënten worden bij voorkeur geïsoleerd in een eenpersoonskamer. Bij gebrek hieraan worden de patiënten opgenomen op een afdeling waar cohortverpleging plaatsvindt, waarbij een patiënt met een CO-RADS-score van 4 niet op dezelfde kamer mag komen te liggen als een patiënt met een CO-RADS-score van 3 en één of beide laboratoriumafwijkingen.
Het percentage patiënten met een positieve uitslag van de PCR-test is onder patiënten bij wie het vermoeden van COVID-19 gering is – dit betreft patiënten met een CO-RADS-score van 3 zonder laboratoriumafwijkingen en patiënten met een CO-RADS-score van 1 of 2 – nog altijd 10-14%. Dit rechtvaardigt een opname op een afdeling waar cohortverpleging plaatsvindt tot het moment waarop de uitslag van de PCR-test bekend is. Vanwege de zeer lage voorafkans op COVID-19 hebben wij de isolatiemaatregelen opgeheven wanneer de uitslag van de PCR-test negatief was. Bij een klein aantal patiënten (n = 9) bij wie de isolatiemaatregelen zijn opgeheven, kan COVID-19 in retrospect niet worden uitgesloten. Wellicht had bij deze groep patiënten na minimaal 48 h opnieuw een PCR-test uitgevoerd moeten worden, al dan niet in combinatie met een PCR-test op feces.
Bij twijfel over het opheffen van de isolatiemaatregelen is het raadzaam om te overleggen met een expert op het gebied van COVID-19. In ons ziekenhuis is een team van experts (longartsen, internisten-infectiologen en artsen-microbiologen) 24/7 bereikbaar voor overleg.
Conclusie
Om nosocomiale verspreiding van het nieuwe coronavirus tegen te gaan zijn isolatiemaatregelen onmisbaar. Bij een gebrek aan eenpersoonskamers is het belangrijk om te differentiëren tussen patiënten met een hoog en een laag risico op COVID-19. Uit de evaluatie van ons diagnostische algoritme blijkt dat bij patiënten die vanwege het vermoeden van COVID-19 naar de SEH worden verwezen op basis van klinische symptomen, laboratoriumafwijkingen en lagedosis-CT-onderzoek een goede inschatting gemaakt kan worden van het risico op COVID-19. Nog voordat de uitslag van de PCR-test bekend is en zelfs wanneer de uitslag negatief is, kunnen patiënten met behulp van het algoritme geclassificeerd worden als ‘bewezen COVID-19-patiënten’.
Literatuur
Wang W, Xu Y, Gao R, et al. Detection of SARS-CoV-2 in different types of clinical specimens. JAMA. 11 maart 2020. doi:10.1001/jama.2020.3786. Medline
Wölfel R, Corman VM, Guggemos W, et al. Virological assessment of hospitalized patients with COVID-2019. Nature. 1 april 2020. doi:10.1038/s41586-020-2196-x. Medline
Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020;395:1054-62. doi:10.1016/S0140-6736(20)30566-3. Medline
Fang Y, Zhang H, Xie J, et al. Sensitivity of chest CT for COVID-19: comparison to RT-PCR. Radiology. 2020;200432: 19 februari 2020. doi:10.1148/radiol.2020200432. Medline
Ai T, Yang Z, Hou H, et al. Correlation of chest CT and RT-PCR testing in coronavirus disease 2019 (COVID-19) in China: a report of 1014 cases. Radiology. 26 februari 2020. doi:10.1148/radiol.2020200642. Medline
Handreiking Standaardverslag CT-thorax COVID met CO-RADS en CT Severity Score. Utrecht: Nederlandse Vereniging voor Radiologie; 2020.
Corman VM, Landt O, Kaiser M, et al. Detection of 2019 novel coronavirus (2019-nCoV) by real-time RT-PCR. Euro Surveill. 2020;25(3). doi:10.2807/1560-7917.ES.2020.25.3.2000045. Medline





Reacties