Naschrift van de redactie: referentie 10 is inmiddels achterhaald: er is een publicatie verschenen die geen effect van lopinavir en ritonavir kon aantonen. NEJM 2020, 18 maart
Dames en Heren,
Niet alleen in Nederland, maar wereldwijd zijn er besmettingen met het COVID-19-virus (SARS-CoV-2). Het leeuwendeel van deze patiënten heeft milde klachten, maar een belangrijk aantal heeft dusdanige klachten dat ziekenhuisopname noodzakelijk is; veelvuldig is opname op de intensive care (IC) vereist. In dit artikel bespreken wij aan de hand van de eerste 3 patiënten met COVID-19 in het Amphia de longbeelden en luchtwegklachten die bij COVID-19 kunnen optreden.
Kernpunten
- Bij 65% van de patiënten met COVID-19 zijn matglasafwijkingen op de CT-scan of X-thorax zichtbaar.
- Bij circa 26% van de opgenomen patiënten is behandeling op de IC noodzakelijk.
- De grootste uitdaging voor de Nederlandse gezondheidszorg is het creëren van voldoende beademingscapaciteit en IC-bedden capaciteit, zodat zorg geleverd kan worden wanneer het aantal besmettingen toeneemt.
- De behandeling van patiënten met COVID-19 is voornamelijk ondersteunend.
- Behandeling van COVID-19 met chloroquine en lopinavir/ritonavir is te overwegen, maar het wetenschappelijk bewijs voor de effectiviteit is vooralsnog summier.
artikel
Patiënt A is een man van 45 jaar. Zijn voorgeschiedenis is niet opmerkelijk, behoudens incidenteel gebruik van salbutamol vanwege bronchitis op de kinderleeftijd. Hij komt op de SEH met klachten van koorts, hoesten en dyspneu sinds 9 dagen. Hij had zich eerder bij de huisarts gemeld, die hem amoxicilline-clavulaanzuur had voorgeschreven. Desondanks waren de klachten niet verbeterd. Hij is niet recent in het buitenland geweest, maar heeft wel een week eerder carnaval gevierd.
Patiënt heeft op de SEH een lichaamstemperatuur van 38,9°C, de polsfrequentie is 82/min, de bloeddruk 123/72 mmHg en de ademfrequentie 20/min. De perifeer gemeten zuurstofsaturatie (Spo2) zonder toediening van extra O2 is 97%. Hij is goed aanspreekbaar en transpireert in bed. Over de longen zijn niet-afwijkende longgeluiden hoorbaar, zonder bijgeluiden. De thoraxfoto toont beiderzijds vlekkige consolidaties, deels confluerend in de midden- en ondervelden (figuur 1).
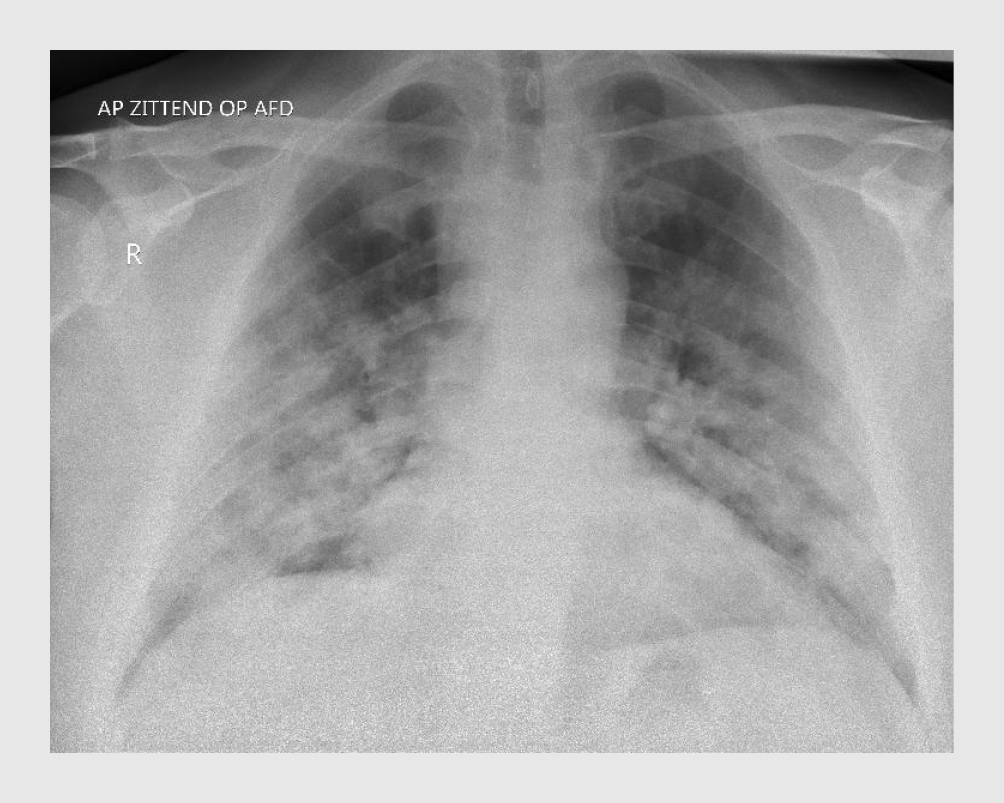
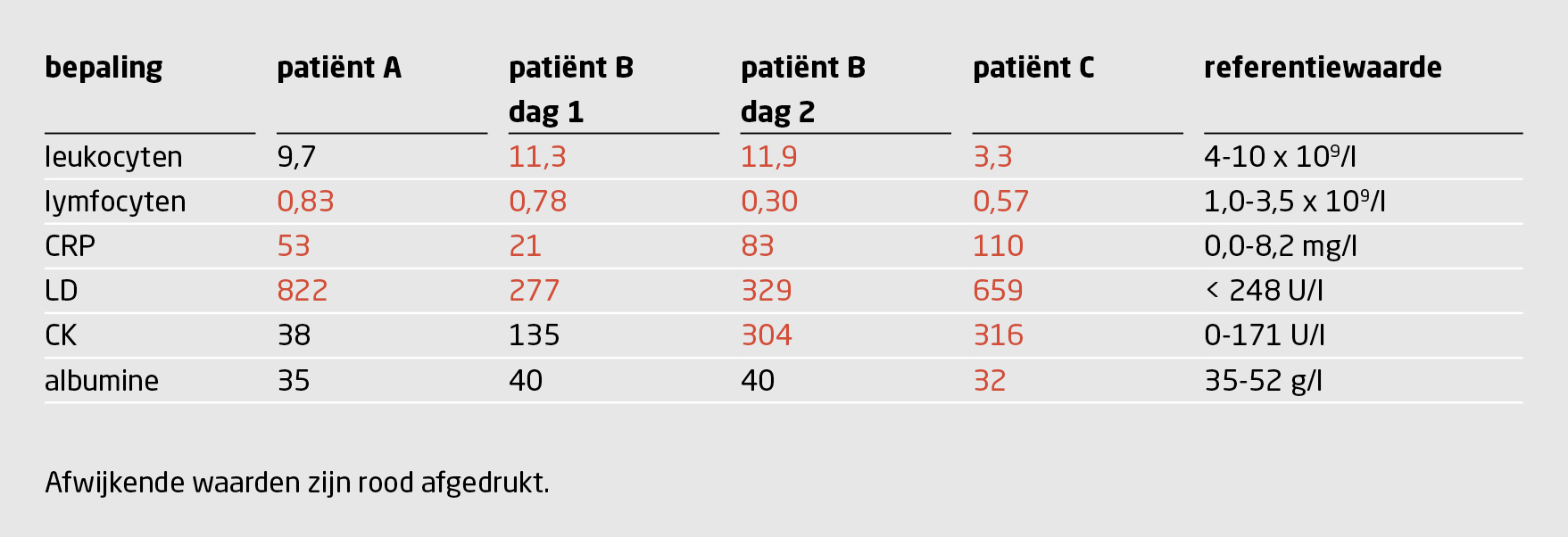
Het laboratoriumonderzoek laat een lymfopenie zien (lymfocytengetal: 0,83 x 109/l; referentiewaarde: 1,0-3,5), een CRP-waarde van 53 mg/l (0,0-8,2) en een LD-waarde van 822 U/l (< 248) (tabel 1).
Gezien de afwijkingen op de thoraxfoto wordt een CT-scan vervaardigd. Deze laat beiderzijds diffuus verspreide matglasafwijkingen zien, evenals mediastinale lymfadenopathie (figuur 2).

Gezien het klinisch beeld, de laboratoriumuitslagen en de uitslagen van het beeldvormend onderzoek wordt patiënt onder een verdenking van een bilaterale pneumonie, bacterieel of viraal, in druppelisolatie opgenomen. Druppelisolatie is een vorm van isolatie voor infectieziekten die zich verspreiden via druppels over een afstand tot circa 1,5 m. Tijdens een druppelisolatie dragen medewerkers handschoenen, schorten, mondneusmasker en spatbril wanneer zij contact met de patiënt hebben.
Tijdens opname ontwikkelt de patiënt desaturaties tot 91%, waarop begonnen wordt met toediening van zuurstof (3 l/min). Later wordt de zuurstofsuppletie opgehoogd naar 6 l/min. Er worden urinesneltesten afgenomen gericht op pneumokokken en legionella, en een keeluitstrijk voor PCR op virale en atypische verwekkers van pneumonie. De PCR is positief voor SARS-CoV-2. Vanwege de uitgebreidheid van de afwijkingen en de hypoxemie krijgt patiënt chloroquine; de eerste dosis is 600 mg, gevolgd door 300 mg 2 dd.
5 dagen na opname verslechtert de toestand van de patiënt, die toenemende zuurstofbehoefte heeft. De perifere zuurstofsaturatie is 95% bij toediening van zuurstof 15 l/min via een ‘non-rebreathing’-masker. Gezien de hoge zuurstofbehoefte en dreigende uitputting wordt patiënt overgeplaatst naar de IC voor intubatie en mechanische ventilatie. Op IC wordt begonnen met lopinavir/ritonavir 400/100 mg 2 dd. Na 6 dagen verblijf op de IC, waarbij patiënt wisselend in rug- en buikligging beademd wordt, is er vooralsnog geen verbetering in zijn toestand.
Patiënt B is een man van 67 jaar, bekend met COPD (GOLD-stadium IVD), die thuis zuurstof krijgt (2 l/min). Hij is 4 jaar geleden bestraald in verband met een plaveiselcelcarcinoom centraal in de bovenkwab van de linkerlong (stadium IA). Hij werd 2 jaar geleden opgenomen op de IC in verband met massale hemoptoë na een bronchusbiopt van de linker bovenkwab.
Patiënt meldt zich op de SEH vanwege al weken bestaande dyspneu en sinds enkele dagen toenemende hoestklachten. Er zou mogelijk sprake zijn van een koude rilling, maar koorts heeft patiënt niet gemeten. De dochter van patiënt was ook ziek; hij heeft contact met haar gehad.
De bevindingen bij lichamelijk onderzoek zijn: polsfrequentie: 106/min; bloeddruk: 178/94 mmHg; temperatuur: 37,2°C; Spo2: 92% met zuurstof 2 l/min conform thuis. Bij auscultatie van de longen horen we zacht ademgeruis, zonder bijgeluiden. Het onderzoek cardiaal en abdominaal gebied brengen geen afwijkingen aan het licht.
Het laboratoriumonderzoek toont de volgende afwijkende waarden: CRP: 21 mg/l; leukocyten 11,3 x 109/l; lymfocyten: 0,78 x 109/l (zie tabel 1). De thoraxfoto toont een pre-existent emfysemateus beeld zonder aanwijzingen voor een infiltraat. Patiënt wordt gezien het milde klinische beeld naar huis verwezen met een kuur van prednison en amoxicilline/clavulaanzuur (op basis van een gevoeligheidsbepaling in een recente sputumkweek met Klebsiella pneumoniae).
Patiënt zien we de dag erop terug omdat hij toenemende dyspnoïsch is, thoracaal pijn heeft en groen sputum ophoest. De bevindingen bij lichamelijk onderzoek zijn nu: polsfrequentie 118/min; bloeddruk: 112/56 mmHg; ademfrequentie: 30/min; temperatuur: 37,7°C; en Spo2: 92% met zuurstof 2 l/min. Over de longen zijn enkele ‘wheezes’ hoorbaar. Het overige lichamelijk onderzoek levert dezelfde bevindingen op als een dag eerder.
Het laboratoriumonderzoek toont daling van het lymfocytengetal naar 0,30 x 109/l en een stijging van de CRP-waarde naar 83 mg/l (zie tabel 1). Op dat moment wordt differentiaaldiagnostisch gedacht aan een exacerbatie van COPD, bacteriële of virale pneumonie, longembolie, thoracale aortadissectie en decompensatio cordis. Omdat de D-dimeerwaarde 4631 ng/ml bedraagt wordt een CT-scan gemaakt om longembolie uit te sluiten. De CT-scan toonde een emfysemateus longbeeld, maar geen longembolie of aortadissectie. Wel wordt een infiltraat gezien in de rechter onderkwab.
Onder verdenking van een virale pneumonie wordt de patiënt opgenomen in druppelisolatie en gezien de mogelijkheid van een bacteriële verwekker wordt hij behandeld met cefuroxim. In verband met respiratoire insufficiëntie krijgt hij zuurstof in hoge nasale flow. Ook wordt materiaal afgenomen voor uitgebreide kweek. De urinesneltesten voor legionella- en pneumokokkenantigeen zijn negatief; de PCR-uitslag blijkt positief voor SARS-CoV-2.
Vanwege een klinische achteruitgang wordt de patiënt naar de IC overgeplaatst. Aanvankelijk wordt hij niet-invasief beademd, maar omdat hij klinisch verslechtert, wordt intubatie noodzakelijk. Gezien de ernstige toestand krijgt hij een combinatiebehandeling van chloroquine en lopinavir/ritonavir in doseringen volgens het SWAB-advies.
Vanwege de uitgebreide comorbiditeit, respiratoire insufficiëntie en het ontwikkelen van acute nierinsufficiëntie wordt een abstinerend beleid afgesproken. Na 5 dagen behandeling op de IC overlijdt de patiënt.
Patiënt C is een 75-jarige man met in de voorgeschiedenis een partiële maagresectie, plaatsing van een aortabifurcatie-prothese en COPD (GOLD-stadium IIA). Hij heeft sinds 3 dagen klachten van hoesten met grijs sputum en koorts met koude rillingen. Omdat de huisarts desaturatie tot 80% bij kamerlucht heeft gemeten, heeft hij de patiënt verwezen naar het ziekenhuis. Patiënt is de laatste maanden niet in het buitenland geweest en heeft geen carnaval gevierd. Hij heeft geen contact gehad met andere mensen in de omgeving die gediagnostiseerd zijn met COVID-19.
Bij lichamelijk onderzoek zien wij een heldere en alerte man, met een polsfrequentie van 90/min, een bloeddruk van 107/58 mmHg, een temperatuur van 38,8°C en een ademfrequentie van 20/min met een Spo2 94% bij toediening van zuurstof (5 l/min). Over de longen zijn er bibasaal enkele crepitaties hoorbaar, zonder bijgeluiden. Cardiaal en abdominaal zijn er geen afwijkende bevindingen.
Het laboratoriumonderzoek toont een verlaagd lymfocytengetal (0,57 x 109/l) en verhoogde waarden van CRP (110 mg/l) en LD (659 U/l) (zie tabel 1). De X-thorax toont geen duidelijk afgrensbare consolidaties, maar wel gering versterkte bronchiale tekening. Gezien de respiratoire insufficiëntie wordt een CT-thorax verricht waarop naast uitgebreide pre-existente emfysemateuze afwijkingen, ook matglasconsolidaties en verdikte intra- en interlobulaire septa te zien zijn. Dit beeld past bij een virale infectie zoals ook beschreven is bij COVID-19.
Hoewel er geen bekend COVID-19 contact is en patiënt niet voldoet aan de op dat moment geldende casusdefinitie voor COVID-19 van het RIVM, besluiten wij gezien de suggestieve combinatie van bevindingen toch om hem in strikte isolatie op de IC op te nemen en een keeluitstrijk af te nemen voor PCR gericht op SARS-CoV-2. Enkele uren later is de PCR-uitslag positief. Daarop beginnen wij de behandeling met chloroquine. Een dag later is beademing nodig vanwege respiratoire acidose (pH: 7,28) met hypercapnie (Pco2: 6,8 kPa) en begint de behandeling met lopinavir/ritonavir. Na 8 dagen beademing van de patiënt in buik- en rugligging is er nog geen verbetering opgetreden in de bloedgaswaarden, het radiologische beeld en het klinische beeld.
Beschouwing
Er is nog veel onduidelijk over het SARS-CoV-2-virus en het ziektebeeld COVID-19. De gegevens die er zijn, komen vanuit de omgeving van Wuhan in China.1,2 De meeste patiënten die daar zijn opgenomen vertoonden koorts, hoesten en dyspneu als eerste verschijnselen. Bij 65% van de patiënten werden matglasafwijkingen gezien op de CT-scan of de X-thorax.3 De meeste patiënten hebben lymfocytopenie. In tabel 2 hebben wij klinische symptomen en afwijkende laboratoriumuitslagen uit 2 artikelen over COVID-19 in China – verschenen in The Lancet en NEJM – en de 3 beschreven patiënten uit deze klinische les naast elkaar gezet.

De twee artikelen in NEJM en The Lancet beschrijven verschillende populaties.1,2 In NEJM gaat het over positief geteste mensen, in The Lancet betreft het patiënten die zijn opgenomen. In Wuhan was de mediane leeftijd van de patiënten die werden opgenomen respectievelijk 47 jaar (NEJM) en 56 jaar (The Lancet); respectievelijk 42% en 38% was vrouwelijk. In het cohort van patiënten in de tweede lijn werd 26% van de patiënten overgeplaatst naar een IC en had 17% invasieve beademing nodig.1 Uiteindelijke overleed 1,4% van de positief geteste patiënten (NEJM). Aangezien er mogelijk een onderschatting is van het aantal positieve patiënten – mogelijk is een groep patiënten niet getest omdat de klachten zeer mild waren – kan de mortaliteit lager liggen. Mogelijk worden niet alle sterfgevallen als gevolg van COVID-19 onderkend door een gebrek aan testcapaciteit en een gebrek aan klinische herkenning.
De nu bekende mortaliteit van COVID-19 is hoger dan die van influenza, maar beduidend lager dan van andere ernstige virale ziektebeelden, zoals ‘severe acute respiratory syndrome’ (SARS, 2002) en ‘middle east respiratory syndrome’ (MERS, 2012) waarbij de mortaliteit respectievelijk 9-10% en 36% was.4
Het gevaar van COVID-19 is de efficiënte transmissie van het virus, de pulmonale toxiciteit en de mortaliteit. Het gemiddelde reproductiegetal (R0) in China was 2,2. Dit betekent dat een geïnfecteerd persoon gemiddeld 2,2 andere personen besmet, wanneer nog niemand beschermd is tegen het virus. Wanneer steeds meer mensen na een doorgemaakte infectie immuun worden, zal het virus zich minder goed kunnen verspreiden. De effectieve reproductie wordt dan lager. Zolang het effectieve reproductiegetal (R) boven de 1 blijft, is er aanhoudende verspreiding. De huidige verspreiding van het virus is te volgen op de website van het RIVM (www.rivm.nl/coronavirus-kaart-van-nederland-per-gemeente). De grootste uitdaging voor de Nederlandse gezondheidszorg is het creëren van voldoende capaciteit, zodat zorg geleverd kan worden wanneer het aantal besmettingen toeneemt. Met name beademingscapaciteit en dus IC-bedden zijn hierbij cruciaal.
Medicamenteuze behandeling
In China werden COVID-19-patiënten voornamelijk behandeld met antibiotica (58%) en oseltamivir (36%). Er zijn geen gegevens bekend van patiënten die behandeld zijn met chloroquine. In ons ziekenhuis worden SARS-CoV-2-positieve patiënten die zijn opgenomen vooralsnog behandeld met chloroquine. Als beademing nodig is, beginnen wij ook met lopinavir/ritonavir. Dit beleid is mede gebaseerd op het advies dat het RIVM heeft uitgebracht.5 Voor beide middelen geldt dat het gebruik off-label is en met patiënt besproken dient te worden, na zorgvuldige afweging van de indicatie en de mogelijke toxiciteit en interacties.
Het antivirale middel remdesivir wordt in het RIVM-advies ook ter overweging gegeven bij een ernstig beloop. Het heeft in vitro antivirale activiteit tegen ebola en coronavirussen en wordt in vivo in trialverband onderzocht. Dit middel komt beschikbaar via een ‘compassionate use’-programma, maar bleek niet beschikbaar toen wij de patiënten van deze klinische les in behandeling kregen.
Chloroquine
Chloroquine is een medicijn dat gebruikt wordt bij de behandeling van malaria, reumatoïde artritis en lupus erythematodes. Sinds 1960 is bekend dat chloroquine in vitro antivirale activiteit heeft. Het is in staat de groei van meerdere virussen te remmen, inclusief het SARS-virus.6 In een dubbelblind placebogecontroleerd onderzoek is echter niet gebleken dat chloroquine een virale infectie kan voorkómen.7
Recente publicaties suggereren dat chloroquine mogelijk een positieve bijdrage kan leveren aan de behandeling van COVID-19.8,9 In een groep van > 100 patiënten is aannemelijk gemaakt dat chloroquine een verbetering geeft van de afwijkingen die worden gezien bij beeldvormend onderzoek, een verlaging van de virale load en verkorting van de ziekteduur.8 Dit zijn de resultaten van een prospectieve cohortstudie, uitgevoerd in 10 ziekenhuizen in China. Toxiciteit kan optreden, waaronder hartritmestoornissen, psychische stoornissen en oogafwijkingen. Controle van de QT-tijd is geïndiceerd bij patiënten die chloroquine gebruiken en voorzichtigheid is geboden bij tekenen van virale myocarditis.
Lopinavir en ritonavir
Lopinavir/ritonavir is een antiretroviraal medicijn dat gebruikt werd bij de SARS-epidemie. In vergelijking met historische controles kreeg een lager aantal patiënten een ARDS-beeld en overleden er minder als zij deze middelen gebruikten. Er zijn geen klinische gegevens van lopinavir/ritonavir bij COVID-19 bekend.10 Lopinavir en ritonavir zijn zeer sterke CYP3A-remmers, dus bij gebruik ervan moet rekening gehouden worden met mogelijke interacties met andere geneesmiddelen.
Dames en Heren, COVID-19 is een aandoening die wordt veroorzaakt door het inmiddels wereldwijd verspreide virus SARS-CoV-2. De grootste groep patiënten die besmet raakt met dit virus heeft milde klachten. Ongeveer 65% van de patiënten die in het ziekenhuis zijn opgenomen ontwikkelt matglasafwijkingen en ongeveer 26% van de opgenomen patiënten moet vroeg of laat op de IC worden opgenomen. In deze klinische les bespraken we de eerste 3 patiënten die vanwege COVID-19 op de IC van ons ziekenhuis werden opgenomen.
De grootste uitdaging ligt in het verlagen van de transmissiegraad. Hoe minder besmettingen, des te minder beroep er gedaan wordt op de IC-capaciteit van de ziekenhuizen.
Literatuur
Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 11 maart 2020 (epub);S0140-6736(20)30566-3. doi:10.1016/S0140-6736(20)30566-3. Medline
Guan WJ, Ni ZY, Hu Y, et al; China Medical Treatment Expert Group for Covid-19. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. 28 februari 2020 (epub);NEJMoa2002032. doi:10.1056/NEJMoa2002032. Medline
Shi H, Han X, Jiang N, et al. Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study. Lancet Infect Dis. 24 februari 2020 (epub);S1473-3099(20)30086-4. doi:10.1016/S1473-3099(20)30086-4. Medline
De Wit E, van Doremalen N, Falzarano D, Munster VJ. SARS and MERS: recent insights into emerging coronaviruses. Nat Rev Microbiol. 2016;14:523-34. doi:10.1038/nrmicro.2016.81. Medline
SWAB. Medicamenteuze behandelopties bij patiënten met COVID-19. https://swab.nl/nl/covid-19, geraadpleegd op 19 maart 2020.
Keyaerts E, Vijgen L, Maes P, Neyts J, Van Ranst M. In vitro inhibition of severe acute respiratory syndrome coronavirus by chloroquine. Biochem Biophys Res Commun. 2004;323:264-8. doi:10.1016/j.bbrc.2004.08.085. Medline
Paton NI, Lee L, Xu Y, et al. Chloroquine for influenza prevention: a randomised, double-blind, placebo controlled trial. Lancet Infect Dis. 2011;11:677-83. doi:10.1016/S1473-3099(11)70065-2. Medline
Gao J, Tian Z, Yang X. Breakthrough: Chloroquine phosphate has shown apparent efficacy in treatment of COVID-19 associated pneumonia in clinical studies. Biosci Trends. 2020;14:72-3. doi:10.5582/bst.2020.01047. Medline
Colson P, Rolain JM, Lagier JC, Brouqui P, Raoult D. Chloroquine and hydroxychloroquine as available weapons to fight COVID-19. Int J Antimicrob Agents. 4 maart 2020 (epub);105932. doi:10.1016/j.ijantimicag.2020.105932. Medline
Du B, Qiu HB, Zhan X, et al. [Pharmacotherapeutics for the new coronavirus pneumonia]. Zhonghua Jie He He Hu Xi Za Zhi. 2020;43:173-6 Medline.





Roken als risicofactor gecompliceerd beloop Corona?
Dank aan auteurs om in alle hectiek in Brabant ook tijd te nemen om een publicatie te verzorgen. Het helpt ons in de dagelijkse praktijk. Er wordt beweerd dat mannen meer kans hebben op een gecompliceerd beloop dan vrouwen. Genetische gevoeligheid is geen voor de hand liggende verklaring. Dan is de vraag of leefstijlverschil, met name roken, dit verschil kan verklaren. Hebben auteurs, mede op basis van de inmiddels helaas veel uitgebreidere ervaring, een indicatie of rokers duidelijk oververtegenwoordigd zijn in de opgenomen populatie Corona-patiënten?
Paul Habets, huisarts