Samenvatting
Infantiele hemangiomen (IH) zijn de meest voorkomende benigne tumoren op de kinderleeftijd die, afhankelijk van de lokalisatie, aanzienlijke morbiditeit met zich mee kunnen brengen, zoals amblyopie, ulceratie en luchtwegobstructie.
De behandeling tot nu toe was lastig: hoog gedoseerde systemische glucocorticoïden hadden beperkt effect en gaven veel bijwerkingen.
In 2008 is de effectiviteit van de bètablokker propranolol als behandeling van infantiele hemangiomen ontdekt; inmiddels is hiermee wereldwijd uitgebreid ervaring opgedaan.
Gegevens uit de literatuur en van ons eigen patiëntencohort (n = 132) bevestigen een opvallende werkzaamheid van propranolol bij gecompliceerde IH, zonder optreden van ernstige bijwerkingen.
Propranolol is het effectiefst in de groeifase van het IH, bij kinderen jonger dan 6 maanden. Tijdige verwijzing van patiënten met een potentieel functiebedreigende of levensveranderende IH naar een gespecialiseerd, multidisciplinair centrum is daarom essentieel.
Vooruitlopend op gecontroleerde studies lijkt propranolol de behandeling van eerste keuze voor gecompliceerde IH te worden.
artikel
Infantiele hemangiomen (IH) zijn de meest voorkomende benigne tumoren op kinderleeftijd, met een prevalentie van 10% in het 1e levensjaar. Predisponerende factoren zijn: prematuritas, vrouwelijk geslacht en het kaukasische ras. De voorkeurslokalisaties zijn het hoofd-halsgebied en de romp. Bij ongeveer 10% van de patiënten met IH is er sprake van substantiële morbiditeit en is behandeling aangewezen.1 Voor de behandeling van patiënten met complexe IH is vaak een multidisciplinaire aanpak vereist.
Natuurlijke beloop van infantiele hemangiomen
IH ontstaan in de eerste weken na de geboorte. Moleculaire, cellulaire en hormonale veranderingen leiden tot een excessieve proliferatie van immature endotheelcellen. Het beloop is grillig en wordt gekenmerkt door snelle proliferatie gedurende 5-12 maanden. Hierna volgt een plateaufase en dan een fase van langzame regressie gedurende 3-7 jaar.1 Van alle IH gaat per jaar 10% spontaan in regressie, waardoor vóór het 9e levensjaar 85-90% geïnvolueerd is. Bij 50% van de patiënten blijven restverschijnselen bestaan, zoals littekens, vetweefsel (‘fibrofatty tissue’), atrofie of teleangiëctasieën.2
Behandeling tot nu toe Bij de meeste patiënten met IH is behandeling niet nodig. Deze kan echter wel geïndiceerd zijn bij snelle groei, ulceratie, functionele bedreiging (bijvoorbeeld van het oog), aanwezigheid van een grote faciale IH of bij levensbedreigende situaties (IH in de luchtwegen). Er is een scala aan medicamenteuze en chirurgische mogelijkheden tot behandeling. De diversiteit in klinische presentatie van het IH vraagt om een op de patiënt toegespitste beoordeling en behandeling.
Tot nu toe was toediening van glucocorticoïden de behandeling van eerste keuze. Deze behandeling heeft echter, naast een wisselende effectiviteit, ook potentieel gevaarlijke bijwerkingen.2 Tevens werd interferon-α toegepast als al dan niet aanvullende therapie en later cytostatica zoals vincristine en cyclofosfamide. Chirurgische behandelopties bestaan uit lasertherapie, debulking en complete resectie.1 Figuur 1 en 2 illustreren het beperkte effect van oraal en intralesionaal toegediende glucocorticoïden op gecompliceerde IH in de groeifase.
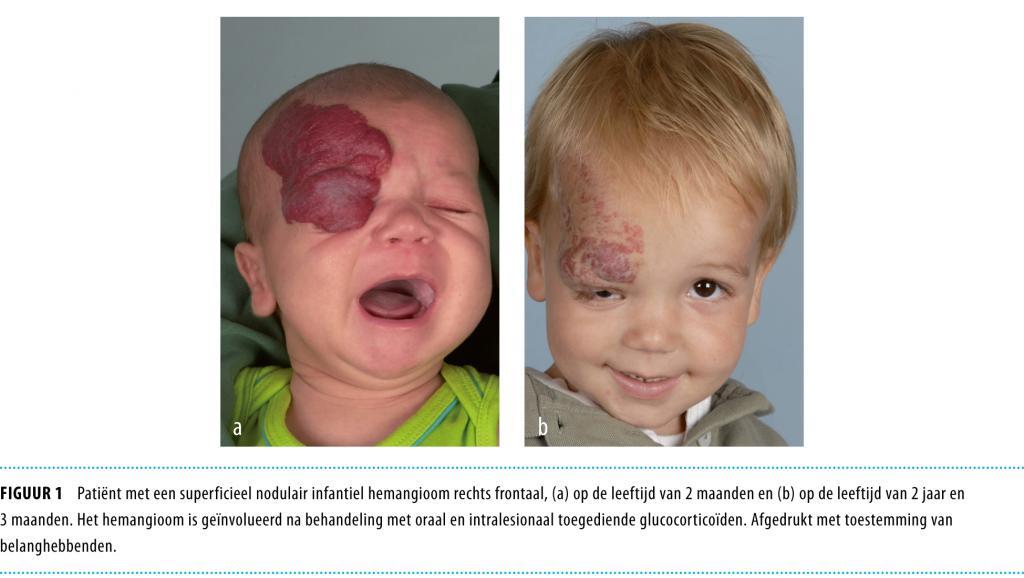
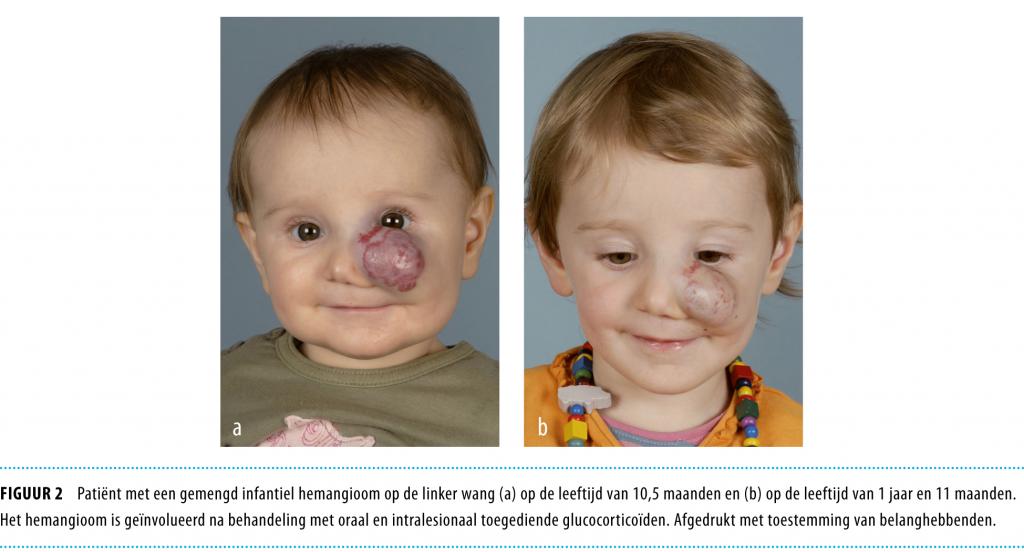
Propranolol In 2008 werd per toeval het effect van propranolol op IH ontdekt. Bij 2 kinderen met een functie- of levensbedreigend IH werd propranolol gegeven vanwege het optreden van cardiale complicaties, ontstaan door systemische behandeling met hoog gedoseerde glucocorticoïden. De groei van het IH stagneerde, gevolgd door het optreden van een vervroegde en versnelde regressie.3 Sindsdien is er een stroom van publicaties over deze nieuwe behandeling verschenen en verkreeg het gebruik van propranolol in grote centra de status van eerste-keusbehandeling.
Werkingsmechanismepropranolol
Propranolol is een niet-selectieve bètablokker. Aan kinderen wordt het sinds begin jaren 60 van de vorige eeuw voorgeschreven bij aangeboren hartziekten, aritmieën, hypertensie, thyreotoxicose, migraine en gedragsstoornissen.4 Propranolol grijpt waarschijnlijk via de volgende mechanismen aan op IH:5,6
Omdat de renineconcentraties en de incidentie van IH door de tijd heen hetzelfde patroon volgen, namelijk hoog in het 1e levensjaar, hoger bij meisjes en prematuren en lager bij negroïden, lijkt het RAAS een sleutelrol te spelen bij de pathogenese van IH.
Vasoconstrictie geeft een afname van de verkleuring en tevens verzachting van de tumor. Het effect is binnen enkele uren zichtbaar.
Bèta-adrenerge receptorblokkade onderdrukt expressie van angiogenetische factoren zoals basis-fibroblastgroeifactor (bFGF) en vasculair-endotheliale groeifactor (VEGF), waardoor de proliferatie van endotheelcellen stagneert.
Door hypoxie en onderdrukte expressie van de glucosetransporter type 1 (GLUT1) op de celmembraan treedt apoptose op van capillaire endotheelcellen.
Remming van het renine-angiotensine-aldosteronsysteem (RAAS) inhibeert de proliferatie van CD34+/VEGF-receptor2+-presenterende endotheliale progenitorcellen door verlaging van angiotensine II- en VEGF-concentraties. Hiermee wordt verdere proliferatie van het IH voorkomen.
Bijwerkingen van propranolol
Bijwerkingen van propranololgebruik treden zelden op, meestal bij hogere dosering dan de gebruikelijke 2 mg/kg/dag, en zijn over het algemeen licht van aard. Vaak gaat het om voorbijgaande en subklinische hypotensie, hypoglykemie, bradycardie en om koude acra. Zeldzamer zijn slaapstoornissen, bronchiale hyperreactiviteit, diarree, gastro-oesofageale refluxziekte, lethargie, agitatie en zweten.7 Bij de behandeling van IH werd in 2 casusbeschrijvingen melding gemaakt van het optreden van asymptomatische hyperkaliëmie.8,9
Omdat propranolol kinderen vatbaarder maakt voor hypoglykemieën, dient het middel bij de voeding te worden gegeven. Tevens kan propranolol de adrenerge symptomen van hypoglykemie maskeren. Extra oplettendheid is geboden bij propranololgebruik op jonge leeftijd, bij een laag geboortegewicht, ziekte, een verminderde inname van voeding en bij gecombineerd gebruik met glucocorticoïden.7 Bij deze patiënten zijn goede instructies en zonodig frequentere controles aangewezen.
Contra-indicaties voor toediening van propranolol zijn: aanwezigheid van ernstige bronchiale hyperreactiviteit, congenitale hartafwijkingen, diabetes mellitus en van geleidings- en ritmestoornissen van het hart. Voorzichtigheid is raadzaam bij verminderde lever- of nierfunctie en bij thyreotoxicose.
Literatuurstudie en cohortbeschrijving
In het licht van deze recente, veelbelovende ontwikkelingen verrichtten wij een literatuuronderzoek naar de werkzaamheid en het werkingsmechanisme van propranolol in de behandeling van IH. Tevens presenteren wij de ervaringen uit ons eigen patiëntencohort.
Voor het literatuuronderzoek zochten wij in januari 2011 in Pubmed met de zoektermen: ‘("Adrenergic beta-Antagonists"[Pharmacological Action] OR propranolol [MeSH] OR beta-block*) AND (hemangioma [MeSH] OR hemangioma*)’. Van de gevonden artikelen screenden we de abstracts op relevantie. Voor inclusie in ons literatuuronderzoek dienden de artikelen in het Engels of Nederlands geschreven te zijn en 5 of meer patiënten te beschrijven aan wie propranolol als systemische monotherapie was gegeven. Daarnaast moesten de werkzaamheid en bijwerkingen van de behandeling beschreven zijn.
Resultaten uit de literatuur
De genoemde zoektermen gaven 120 resultaten (figuur 3). Na screening van de abstracts resteerden 75 artikelen over propranololbehandeling bij IH. In 50 artikelen werd gekeken naar de werkzaamheid en de bijwerkingen van systemische behandeling met propranolol: 33 hiervan waren casusbeschrijvingen van minder dan 5 patiënten; 17 artikelen beschreven patiëntenreeksen van 5 of meer patiënten.2,3,10-24 In 7 artikelen werden de resultaten bij patiënten met een specifieke lokalisatie van IH beschreven (tabel 1)11,13,14,17,20,24. Gerandomiseerde studies werden niet gevonden. Wel worden er momenteel 7 grote gerandomiseerde, placebogecontroleerde onderzoeken uitgevoerd (fase II en III) waarin het effect van verschillende doseringen propranolol bij IH wordt vergeleken met dat van verschillende doseringen glucocorticoïden (www.clinicaltrials.gov). De eerste resultaten worden binnenkort verwacht.
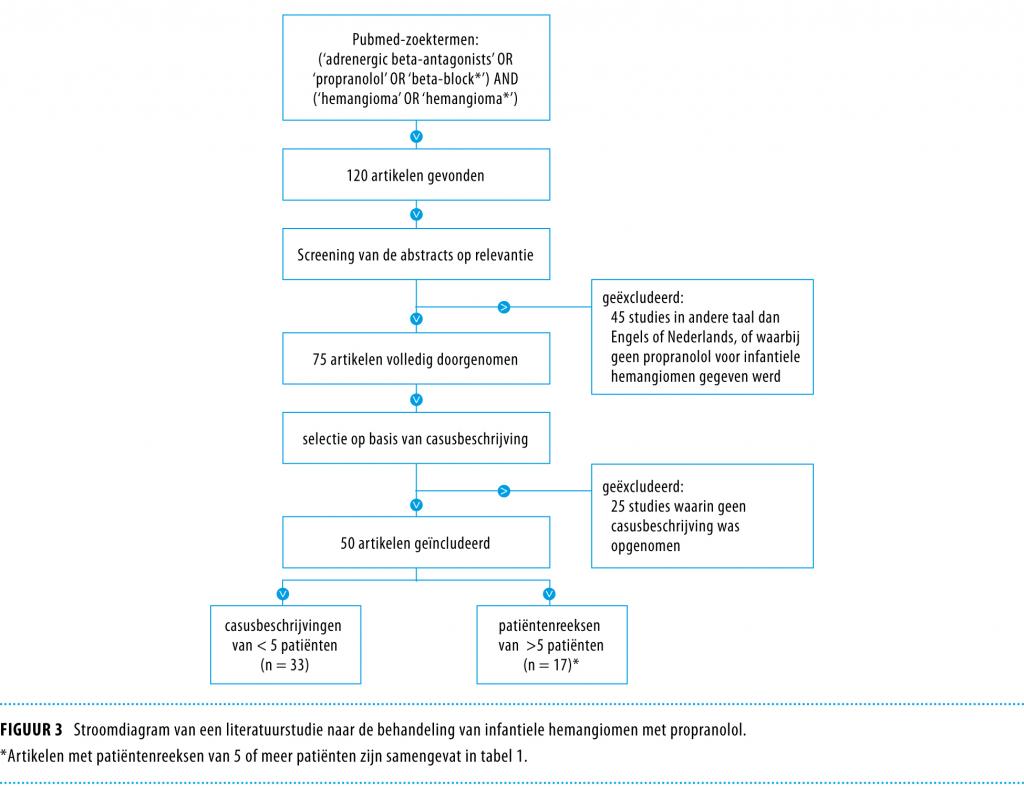
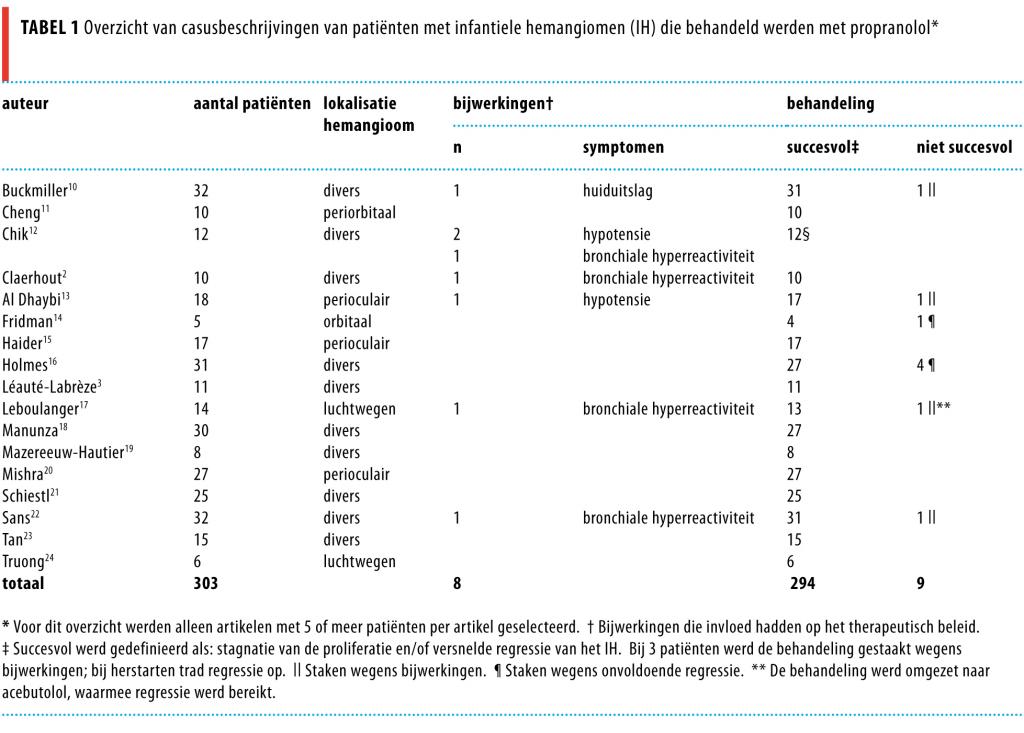
In totaal werden in de 50 artikelen 360 patiënten beschreven; van wie 303 in patiëntenreeksen van 5 of meer patiënten per artikel. De resultaten van deze laatste groep zijn samengevat in tabel 1. Bij 294 van 303 in de literatuur beschreven patiënten (97%) was de behandeling met propranolol succesvol. Geen of weinig regressie van het IH werd beschouwd als falende therapie. Progressie van IH onder propranolol werd niet beschreven. Bij 8 van 303 patiënten (2,6%) werd de behandeling gestaakt vanwege het optreden van bijwerkingen. Deze bijwerkingen bestonden uit bronchiale hyperreactiviteit (n = 4),2,12,17,22 hypotensie (n = 3)12,13 en huiduitslag (n = 1).10 Bij 1 patiënt was de behandeling succesvol ondanks het staken van propranolol wegens bijwerkingen.2 Bij 3 patiënten die opnieuw waren begonnen met propranolol traden geen bijwerkingen meer op.12 Omzetting van de behandeling naar de bètablokker acebutolol leidde bij 1 patiënt tot succes.17 Bij 9 van 303 patiënten (3%) was de behandeling niet succesvol, bij 4 van hen door eerder genoemde bijwerkingen10,13,17,22 en bij 5 patiënten vanwege het uitblijven van regressie.14,16
Resultaten eigen cohort
In de periode september 2008-december 2010 werden in het UMC St. Radboud, (Werkgroep Hecovan) en in het AMC (Werkgroep Aangeboren Vaatafwijkingen) 105 respectievelijk 27 patiënten met een IH behandeld met propranolol. Voorafgaand aan de behandeling werd uitgebreid anamnestisch en lichamelijk onderzoek verricht. Tevens werd een ecg gemaakt en zo nodig een echocardiografisch onderzoek verricht door de kindercardioloog.
De propranololbehandelingen werden aanvankelijk in poliklinische of klinische setting gestart, waarna de dosering geleidelijk werd verhoogd van 0,7-1,0 mg/kg/dag naar 2,0-3,0 mg/kg/dag, toegediend in 3 giften. Voor risicopatiënten werden lagere doseringen van 1,0-1,5 mg/kg/dag gehanteerd. In verband met het doseergemak wordt propranolol met name gegeven in drankvorm. Hierbij dient men goed te letten op concentratieverschillen tussen propranololdrank van verschillende apothekers om doseerfouten te voorkomen.
Toenemende ervaring met propranolol voor IH vanaf september 2008 leerde dat klinische monitoring van bloeddruk, hartfrequentie en bloedglucose minder noodzakelijk was dan verwacht. Sindsdien wordt vaak thuis begonnen met propranolol en wordt de dosis poliklinisch opgehoogd tot de streefdosis, onder controle van bloeddruk en hartfrequentie. De poliklinische controles volgen daarna met een interval van 6-12 weken.
Van de in totaal 132 behandelde patiënten waren 98 meisjes; 24 van de 132 kinderen waren prematuren, van wie 6 geboren bij < 32 weken amenorroeduur. Behandeling werd hoofdzakelijk gestart vanwege ulceratie of bij potentiële bedreigding van de visus of de luchtwegen (tabel 2). Bij 14 van de patiënten met een ulcererend IH werd propranolol gecombineerd met toediening van amoxicilline-clavulaanzuur. In het UMC St. Radboud werd de behandeling gestart op een gemiddelde leeftijd van 4,5 maanden (95%-BI: 3,7-5,3). De gemiddelde duur van de behandeling bedroeg 8,9 maanden (95%-BI: 8,4-9,4).
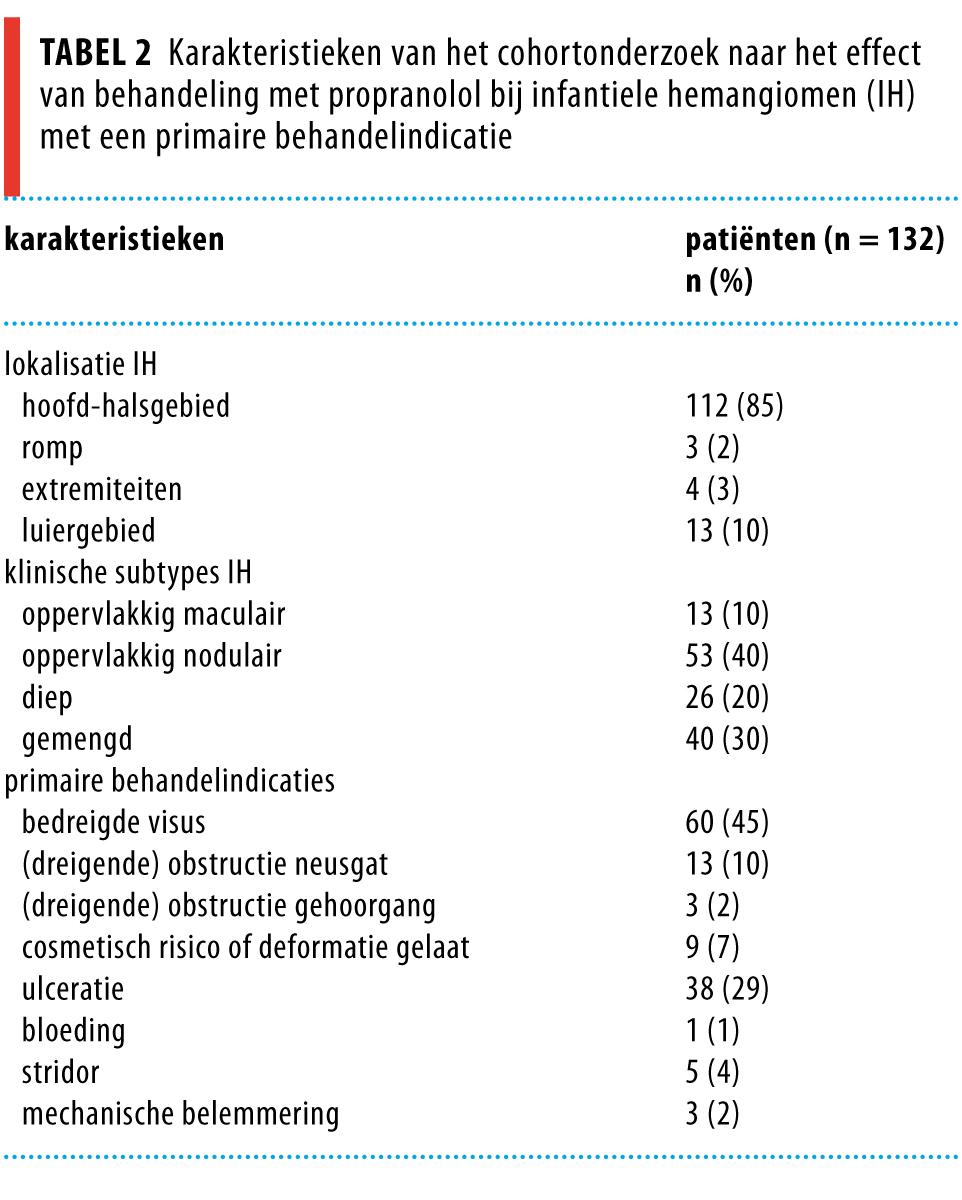
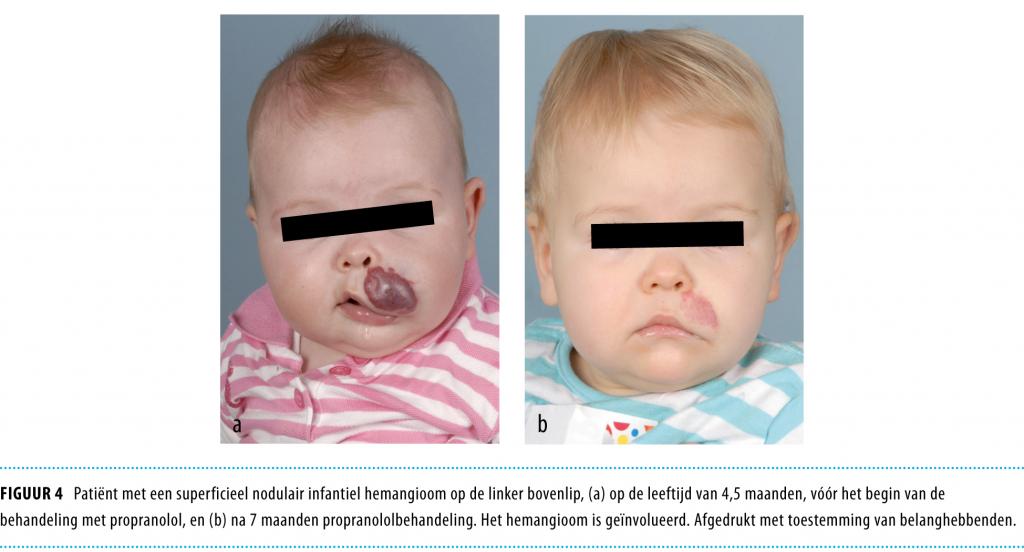
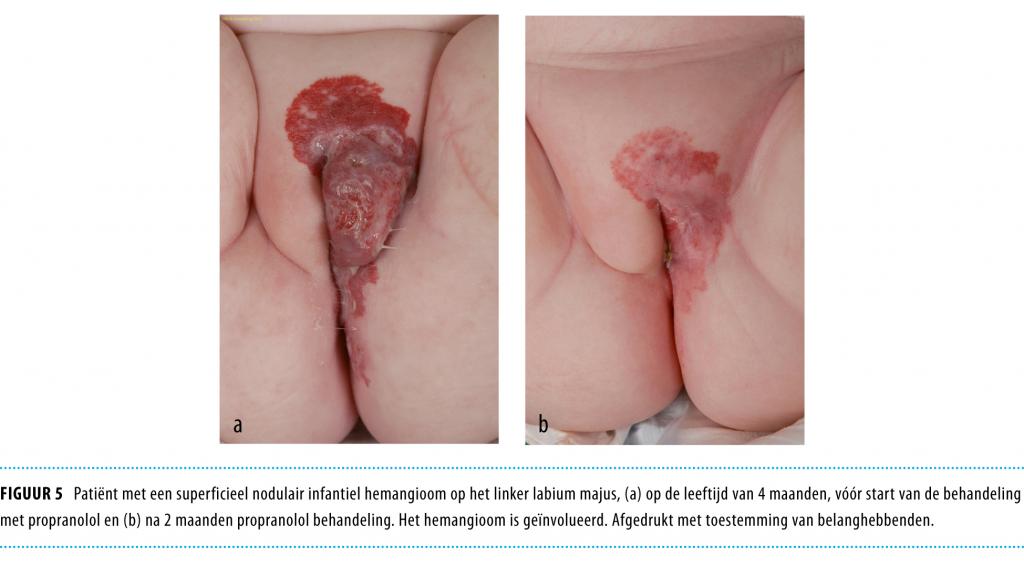
Bij 130 van de 132 behandelde patiënten beoordeelden wij het effect als succesvol, dat wil zeggen dat het IH lichter van kleur, weker en kleiner werd. Voor 122 patiënten die tijdens de proliferatiefase begonnen waren met propranololinname betekende dit zowel het stagneren van de proliferatie als versnelde involutie. De overige 8 patiënten kregen propranolol na de proliferatiefase. Bij hen was er alleen sprake van versnelde inductie of versneld verloop van de regressie. Figuur 4 en 5 tonen 2 met propranolol behandelde patiënten.
Bijwerkingen bestonden uit het optreden van: koude acra (30%); moeheid of slaapproblemen (25%); luchtwegproblemen en gastro-intestinale klachten (4%) en hypotensie (3%). Bij 3 patiënten met hypotensie werd de dosis tijdelijk verlaagd. Bij 1 premature patiënt, geboren na 34 weken amenorroeduur, werd de propranololbehandeling gestaakt vanwege bijwerkingen die bestonden uit hypotensie, sufheid en koude extremiteiten (dosering 1 mg/kg/dag); de behandeling werd omgezet in toediening van glucocorticoïden. Bij 1 patiënt sloeg de behandeling niet aan.
Op dit moment is de behandeling met propranolol bij 49% van onze patiënten afgebouwd en gestopt. Na het stoppen trad bij 15 patiënten zwelling en toename van het erytheem op; 6 patiënten kregen opnieuw propranolol voorgeschreven, met goed resultaat.
Behandelplan propranolol
Start en duur behandeling
Naar onze ervaring heeft propranolol het meeste effect op IH vroeg in de proliferatiefase. Door tijdig te starten (vóór de leeftijd van 2-4 maanden van het kind) en zo het volume van de tumor te beperken, kunnen mogelijke complicaties voorkómen worden en bestaat er een gunstiger effect op het uiteindelijke resultaat. Tijdig overleg met een gespecialiseerd centrum of tijdige verwijzing van deze patiënten naar een dergelijk centrum is dan ook van groot belang. Hoewel propranolol het meest werkzaam lijkt in de proliferatieve fase, kan het ook in een later stadium enig effect sorteren, met name op de regressiesnelheid. Het voorkomt echter het optreden van restafwijkingen vaak niet.
De optimale behandelduur lijkt afhankelijk van het type IH, de indicatie om te behandelen en het tijdstip waarop de behandeling begonnen wordt. Om hernieuwde groei na staken van propranolol te voorkómen, zou de behandeling de gehele proliferatieve fase moeten beslaan. Dit betekent in de praktijk tot de leeftijd van 9-18 maanden van het kind. Gezien de grote variabiliteit in IH staan wij een aanpak op geleide van het klinische beeld voor, bijvoorbeeld korter bij ulcererende IH en langer bij een periorbitale IH-lokalisatie of luchtweg-IH. Propranololgebruik kan in 2-3 weken veilig afgebouwd worden.7
Screening en dosering
Figuur 6 toont een stroomdiagram voor de behandeling met propranolol. Indien mogelijk, voeren wij vanaf het 1e consult gedurende 2 weken een observatief beleid om de groeisnelheid en het beloop van het IH te beoordelen. Bij een gecompliceerd IH wordt direct begonnen met de behandeling. Voor aanvang van de behandeling wordt een ecg vervaardigd en zo nodig verdere analyse gedaan, waaronder echocardiografisch onderzoek.
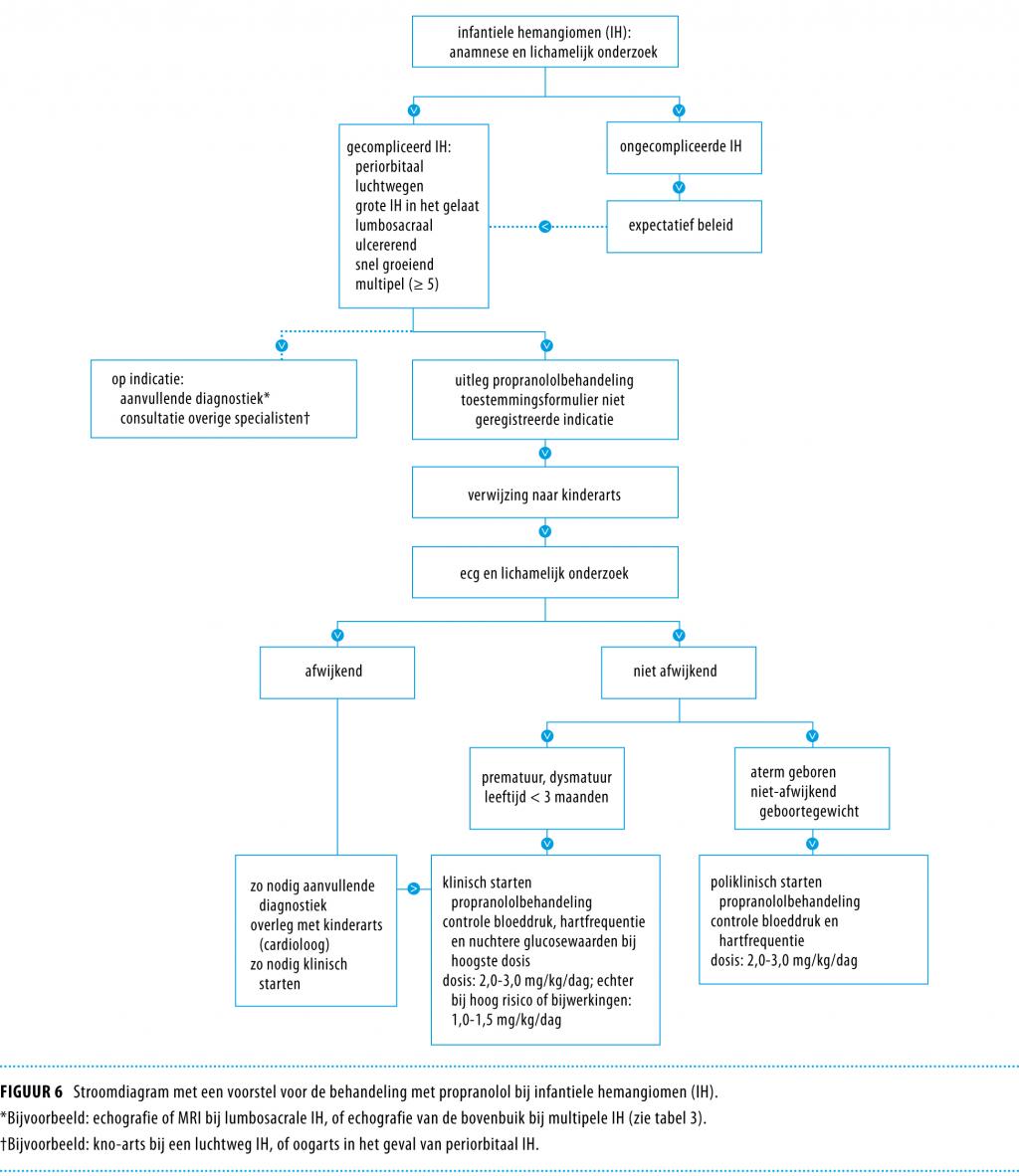
In afwachting van de uitkomst van grote studies, stellen wij een doseringsschema voor waarbij wordt begonnen met propranolol 0,7-1,0 mg/kg/dag en de dosering geleidelijk wordt opgehoogd naar de streefdosis van 2,0-3,0 mg/kg/dag. Voor risicopatiënten geldt een lagere dosering (1,0-1,5 mg/kg/dag); ook deze lagere dosis lijkt effectief.
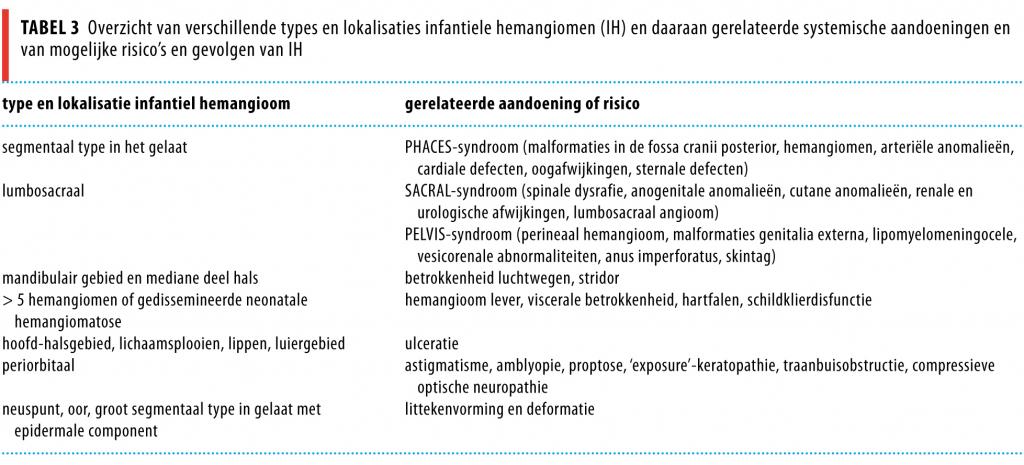
Bij patiënten met ongecompliceerde IH kan thuis begonnen worden met inname van de lagere doseringen propranolol en wordt de hogere streefdosering poliklinisch gegeven onder controle van de bloeddruk en de hartfrequentie. Bij patiënten met gecompliceerde IH of comorbiditeit en bij pre- en dysmaturen en neonaten kan zo nodig worden gestart in een aangepaste dosering onder gecontroleerde omstandigheden, in de kliniek. De typen IH die kunnen samenhangen met systemische afwijkingen of met bijkomende risico’s, maken soms aanvullend onderzoek, verwijzing naar overige specialismen of laagdrempelige start van de behandeling noodzakelijk (tabel 3).
De toekomst
Propranolol lijkt een zeer waardevolle en veelbelovende nieuwe mogelijkheid in de behandeling van gecompliceerde IH. Gerandomiseerd, dubbelblind onderzoek zal definitief de effectiviteit van propranolol bij IH moeten aantonen. Ook het optimale behandelschema moet nog haar definitieve vorm krijgen, evenals de optimale korte- en langetermijnfollow-up. Als de effectiviteit en de veiligheid zijn vastgesteld, kan en zal uitbreiding van het indicatiegebied naar minder problematische IH volgen.
Propranolol is nog niet geregistreerd voor de behandeling van IH, maar is internationaal het middel van eerste keuze geworden. De vraag is welke bètablokker de beste eigenschappen bezit voor de behandeling van IH. Over propranolol is het meeste bekend, maar ook van behandeling met de selectieve bètablokker acebutolol zijn er gunstige resultaten beschreven. De ervaring met acebutolol bij IH is op dit moment echter te beperkt om hier conclusies aan te kunnen verbinden. Ook van de topicale toepassing van bètablokkers, in de vorm van timolol, zijn veelbelovende resultaten gezien, met name bij superficiële IH. Daarnaast loopt er een trial naar behandeling met ACE-remmers.
Conclusie
Propranolol lijkt op basis van onze eigen gegevens en de tot nu toe verschenen literatuur zeer effectief te zijn in de behandeling van gecompliceerde infantiele hemangiomen (IH), met beperkte bijwerkingen. Propranolol is in onze centra inmiddels het middel van eerste keuze. Het natuurlijke beloop van IH wordt door propranolol bekort, het aantal en de duur van complicaties vermindert en chirurgische behandeling of langdurig gebruik van glucocorticoïden wordt overbodig gemaakt. Hierdoor zal propranolol naar onze verwachting binnen een jaar de gouden standaard in de behandeling van IH zijn.
De ontwikkelingen op het gebied van de behandeling van IH zijn veelbelovend voor patiënten, ouders en hun behandelaars. Vooralsnog is echter terughoudendheid geboden.
Het heeft in deze fase de voorkeur om deze behandeling te concentreren in de expertisecentra van de academische kinderklinieken (UMC St. Radboud, AMC, Erasmus MC en UMC Utrecht), in afwachting van de uitkomst van trials, en zeker patiënten met een complex IH (zie tabel 3) laagdrempelig te verwijzen. In de toekomst kan propranolol wellicht veilig door de eigen arts in een niet-academisch ziekenhuis gestart worden.
Leerpunten
De niet-selectieve bètablokker propranolol is een nieuwe behandeling voor infantiele hemangiomen (IH).
Behandeling met propranolol is in bijna alle IH-patiënten effectief. De effectiviteit is het grootst bij vroegtijdige behandeling in de proliferatiefase.
Als propranolol vroegtijdig gegeven wordt, stagneert de proliferatie van het IH en treedt regressie eerder in. Bij later starten nemen de kleur en zwelling af, en verzacht de tumor.
Propranololtoediening geeft bij deze toepassing zelden bijwerkingen; deze zijn overwegend gering van aard.
Propranolol lijkt de behandeling van eerste keuze te worden bij patiënten met infantiele hemangiomen.
Literatuur
Frieden IJ, Haggstrom AN, Drolet BA, et al. Infantile hemangiomas: current knowledge, future directions. Proceedings of a research workshop on infantile hemangiomas, April 7-9, 2005, Bethesda, Maryland, USA. Pediatr Dermatol. 2005;22:383-406 Medline. doi:10.1111/j.1525-1470.2005.00102.x
Claerhout I, Buijsrogge M, Delbeke P, et al. The use of propranolol in the treatment of periocular infantile haemangiomas: a review. Br J Ophthalmol. 2010 (epub) Medline.
Léauté-Labrèze C. Dumas de la RE, Hubiche T, Boralevi F, Thambo JB, Taieb A. Propranolol for severe hemangiomas of infancy. N Engl J Med. 2008;358:2649-51 Medline.
Love JN, Sikka N. Are 1-2 tablets dangerous? Beta-blocker exposure in toddlers. J Emerg Med. 2004;26:309-14 Medline. doi:10.1016/j.jemermed.2003.11.015
Storch CH, Hoeger PH. Propranolol for infantile haemangiomas: insights into the molecular mechanisms of action. Br J Dermatol. 2010;163:269-74 Medline. doi:10.1111/j.1365-2133.2010.09848.x
Itinteang T, Brasch HD, Tan ST, Day DJ. Expression of components of the renin-angiotensin system in proliferating infantile haemangioma may account for the propranolol-induced accelerated involution. J Plast Reconstr Aesthet Surg. 2011;64:759-65 Medline. doi:10.1016/j.bjps.2010.08.039
Lawley LP, Siegfried E, Todd JL. Propranolol treatment for hemangioma of infancy: risks and recommendations. Pediatr Dermatol. 2009;26:610-4 Medline. doi:10.1111/j.1525-1470.2009.00975.x
Mousa W, Kues K, Haas E, et al. Successful treatment of a large hemangioma with propranolol. J Dtsch Dermatol Ges. 2010;8:184-6 Medline. doi:10.1111/j.1610-0387.2009.07266_supp.x
Pavlakovic H, Kietz S, Lauerer P, Zutt M, Lakomek M. Hyperkalemia complicating propranolol treatment of an infantile hemangioma. Pediatrics 2010;126:e1589-93 Medline.
Buckmiller LM, Munson PD, Dyamenahalli U, Dai Y, Richter GT. Propranolol for infantile hemangiomas: early experience at a tertiary vascular anomalies center. Laryngoscope. 2010;120:676-81 Medline. doi:10.1002/lary.20807
Cheng JF, Gole GA, Sullivan TJ. Propranolol in the management of periorbital infantile haemangioma. Clin Experiment Ophthalmol. 2010;38:547-53 Medline. doi:10.1111/j.1442-9071.2010.02344.x
Chik KK, Luk CK, Chan HB, Tan HY. Use of propranolol in infantile haemangioma among Chinese children. Hong Kong Med J. 2010;16:341-6 Medline.
Al Dhaybi R, Superstein R, Milet A, et al. Treatment of Periocular Infantile Hemangiomas with Propranolol: Case Series of 18 Children. Ophthalmology. 2011;118:1184-8 Medline. doi:10.1016/j.ophtha.2010.10.031
Fridman G, Grieser E, Hill R, Khuddus N, Bersani T, Slonim C. Propranolol for the Treatment of Orbital Infantile Hemangiomas. Ophthal Plast Reconstr Surg. 2011;27:190-4 Medline.
Haider KM, Plager DA, Neely DE, Eikenberry J, Haggstrom A. Outpatient treatment of periocular infantile hemangiomas with oral propranolol. J AAPOS. 2010;14:251-6 Medline. doi:10.1016/j.jaapos.2010.05.002
Holmes WJ, Mishra A, Gorst C, Liew SH. Propranolol as first-line treatment for rapidly proliferating Infantile Haemangiomas. J Plast Reconstr Aesthet Surg. 2011;64:445-51 Medline. doi:10.1016/j.bjps.2010.07.009
Leboulanger N, Fayoux P, Teissier N, et al. Propranolol in the therapeutic strategy of infantile laryngotracheal hemangioma: A preliminary retrospective study of French experience. Int J Pediatr Otorhinolaryngol. 2010;74:1254-7 Medline. doi:10.1016/j.ijporl.2010.07.025
Manunza F, Syed S, Laguda B, et al. Propranolol for complicated infantile haemangiomas: a case series of 30 infants. Br J Dermatol. 2010;162:466-8 Medline. doi:10.1111/j.1365-2133.2009.09597.x
Mazereeuw-Hautier J, Hoeger PH, Benlahrech S, et al. Efficacy of propranolol in hepatic infantile hemangiomas with diffuse neonatal hemangiomatosis. J Pediatr. 2010;157:340-2 Medline. doi:10.1016/j.jpeds.2010.04.003
Mishra A, Holmes WJ, Gorst C, Liew SH. Role of propranolol in the management of periocular hemangiomas. Plast Reconstr Surg. 2010;126:671-2 Medline. doi:10.1097/PRS.0b013e3181de1a32
Schiestl C, Neuhaus K, Zoller S, et al. Efficacy and safety of propranolol as first-line treatment for infantile hemangiomas. Eur J Pediatr. 2011;170:493-501 Medline. doi:10.1007/s00431-010-1324-2
Sans V, de la Roque ED, Berge J, et al. Propranolol for severe infantile hemangiomas: follow-up report. Pediatrics. 2009;124:e423-31 Medline. doi:10.1542/peds.2008-3458
Tan ST, Itinteang T, Leadbitter P. Low-dose propranolol for multiple hepatic and cutaneous hemangiomas with deranged liver function. Pediatrics. 2011;127:e772-6 Medline. doi:10.1542/peds.2010-1703
Truong MT, Perkins JA, Messner AH, Chang KW. Propranolol for the treatment of airway hemangiomas: a case series and treatment algorithm. Int J Pediatr Otorhinolaryngol. 2010;74:1043-8 Medline. doi:10.1016/j.ijporl.2010.06.001





Reacties