Samenvatting
Doel
Een overzicht te krijgen van de frequentie en de achtergrond van het gebruik van meetinstrumenten door klinisch geriaters en internisten-ouderengeneeskunde bij het ‘comprehensive geriatric assessment’; het nevendoel is te inventariseren hoe groot de bereidheid is om de toegepaste meetinstrumenten te uniformiseren.
Opzet
Een descriptief vragenlijstonderzoek.
Methode
Met Survey Monkey verstuurden wij in december 2016 een enquête naar alle Nederlandse ziekenhuizen. Daarin vroegen wij welke instrumenten gebruikt werden voor specifieke domeinen in het ‘comprehensive geriatric assessment’, waarop de keuze van de instrumenten gebaseerd was, of deze instrumenten meerwaarde hadden, en of de respondenten bereid waren om de set instrumenten aan te passen.
Resultaten
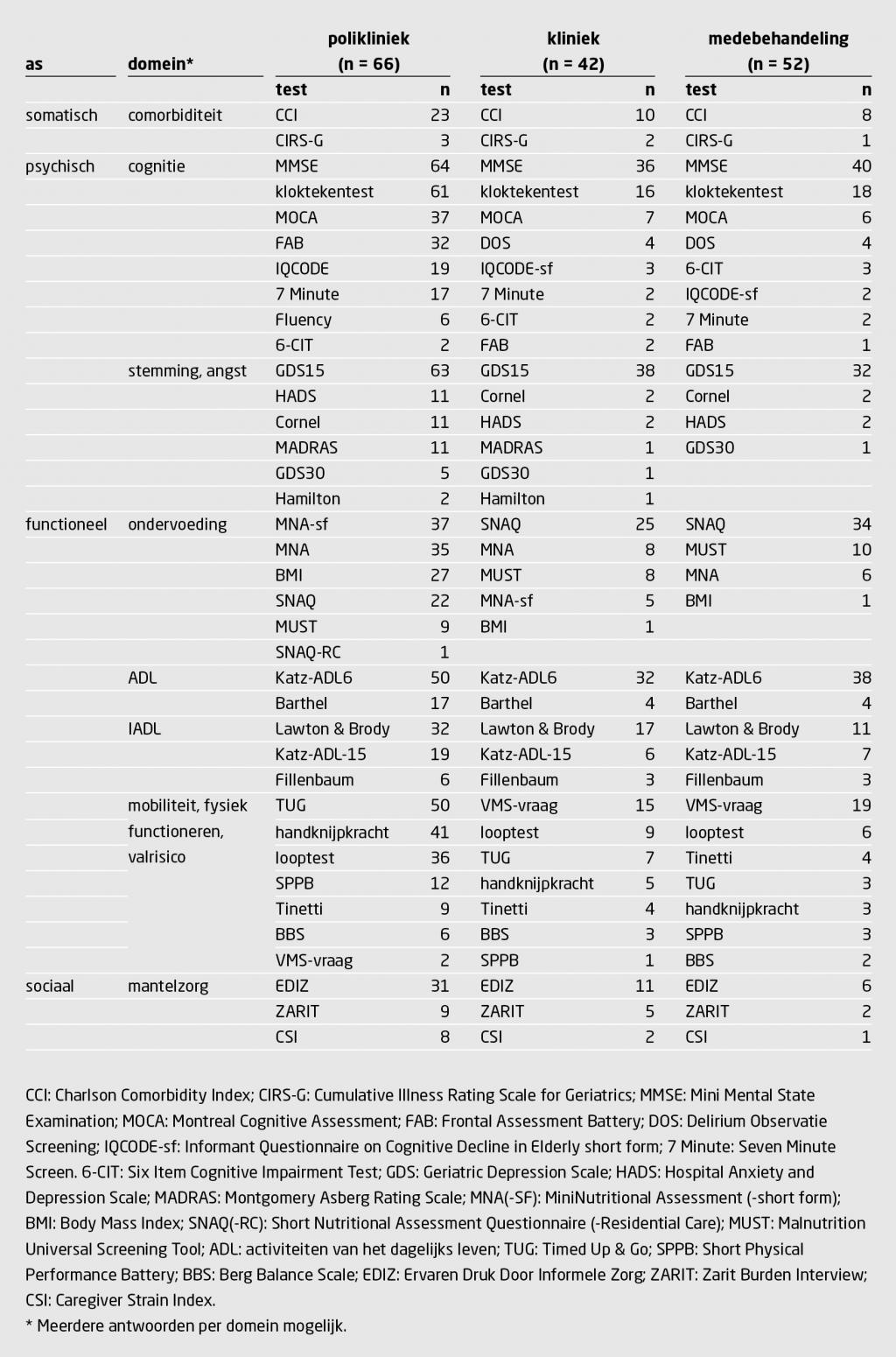
We ontvingen 66 reacties (respons: 82%). De meest gebruikte instrumenten waren: Mini Mental State Examination in combinatie met kloktekentest (21%), Geriatric Depression Scale-15 (45%), Katz-Activiteiten Dagelijks Leven-6 (75%), Lawton & Brody (48%), Mini Nutritial Assessment(-short form) (poliklinisch; 56%) en Short Nutritional Assessment Questionnaire (klinisch; 36%), Ervaren Druk Informele Zorg (46%), Charlson Comorbidity Index (35%), Timed Up & Go (76%), en de Veiligheidsmanagementsysteem(VMS)-valrisicovraag (21%). De meest gebruikte instrumenten werden in een groot deel van ziekenhuizen gebruikt (35-97%). In de domeinen cognitie, ondervoeding, mobiliteit/fysiek functioneren en valrisico was de variatie aan testen het grootst. Veel respondenten zien meerwaarde in een gezamenlijke set van instrumenten (mediaan: 70%; interkwartielafstand (IQR): 50-86) en men is eventueel bereid de instrumenten aan te passen (mediaan: 80%; IQR: 65-90).
Conclusie
Deze inventarisatie laat zien dat de gebruikte instrumenten op de meeste domeinen redelijk uniform zijn. Gezien de bereidheid tot aanpassing lijkt een landelijke basisset een haalbaar doel.
Kernpunten
- Het ‘comprehensive geriatric assessment’ (CGA) bij kwetsbare ouderen is een effectief middel op achteruitgang in functioneren, opname in een zorginstelling en heropname in het ziekenhuis te voorkómen.
- Klinisch geriaters en internisten-ouderengeneeskunde in Nederland gebruiken momenteel een redelijk uniforme set meetinstrumenten voor de belangrijkste domeinen van het CGA.
- Er bestaan weinig transmurale afspraken in de regio over het gebruik van specifieke meetinstrumenten in de zorg voor kwetsbare ouderen.
- Een uniforme set van meetinstrumenten bij kwetsbare ouderen heeft veel voordelen voor de individuele patiëntenzorg, kwaliteitsregistraties en wetenschappelijk onderzoek.
- Klinisch geriaters en internisten ouderengeneeskunde zien meerwaarde in een gezamenlijke basisset van meetinstrumenten en zijn bereid om hiertoe over te gaan.
artikel
Inleiding
Kwetsbare ouderen hebben vaak meerdere aandoeningen tegelijkertijd en functioneren daardoor minder goed. Daarom is de zorg voor deze ouderen gebaat bij een systematische analyse van zowel de somatische problemen als de bijkomende psychiatrische problemen, het functioneren en de sociale situatie. Zo’n systematische analyse gebeurt in een ‘comprehensive geriatric assessment’ (CGA). Het is gebleken dat deze probleeminventarisatie en het behandelplan dat daaruit voortvloeit een effectieve manier is om de achteruitgang in functioneren en opname of heropname in een zorginstelling te voorkómen. Ook verkort het de opnameduur en is een CGA kosteneffectief.1 Voor onderdelen van deze probleeminventarisatie kunnen formele meetinstrumenten worden gebruikt.
Met de huidige ontwikkelingen, zoals ‘value-based healthcare’ (VBHC), patiënt-gerapporteerde uitkomstmaten (PROM’s), netwerkgeneeskunde en het geriatrisch assessment buiten de beroepsgroep van klinisch geriaters en internisten-ouderengeneeskunde, is het van belang onderbouwde keuzes voor de specifieke meetinstrumenten te maken.2-5
In het kader van VBHC, dat erop is gericht de waarde van de zorg voor de patiënt te maximaliseren en tegelijkertijd de zorgkosten te beheersen, is er meer aandacht voor de doelen en verwachtingen van oudere patiënten, die vaak hun zelfstandigheid of kwaliteit van leven willen behouden.2 Voor de inventarisatie en evaluatie van deze transmurale en longitudinale uitkomstmaten zijn zorgverleners en patiënten gebaat bij een uniforme set van meetinstrumenten. Het gebruik van meetinstrumenten in de zorg voor ouderen draagt bij aan transparante communicatie over de populatie. Dit sluit aan bij de opkomst van netwerkgeneeskunde.5-9 Er worden al meetinstrumenten toegepast in onder meer de oncologie, acute geneeskunde en (pre)dialysezorg, de huisartsgeneeskunde en de ouderengeneeskunde in de eerste lijn.
De huidige medische praktijk staat echter onder druk door het toenemende aantal ouderen in onze maatschappij en het beperkte aantal klinisch geriaters en internisten-ouderengeneeskunde in de tweede lijn. De vraag is nu bij welke patiënten een CGA effectief ingezet kan worden en welk deel van de zorg door andere professionals gedaan kan worden. Het is daarbij enerzijds belangrijk om een geschikt screeninginstrument te kiezen waarmee we de oudere ziekenhuispatiënten kunnen identificeren die het meest zullen profiteren van een CGA. En anderzijds is het belangrijk te bepalen welke andere zorgprofessionals deze instrumenten kunnen inzetten bij oudere patiënten in verschillende settings, als screening of als geriatrisch assessment.
Heterogeniteit in instrumenten
Er is nauwelijks wetenschappelijke onderbouwing voor een meerwaarde van specifieke instrumenten bij een bepaald probleem in de diverse subpopulaties van kwetsbare ouderen. Om een voorbeeld te noemen: er zijn verschillende instrumenten die het ADL-functioneren in kaart brengen, onder andere de Barthel-index en de Katz-ADL-6-index. De literatuur geeft geen eenduidigheid over de validiteit van deze instrumenten en daarom adviseert de richtlijn ‘comprehensive geriatric assessment’ een van beide te gebruiken.10
De keuze van instrumenten is dus voor de verschillende settings en patiëntengroepen naar verwachting divers. Ook internationaal is het gebruik van meetinstrumenten heterogeen.11-13 Een nadeel van heterogeniteit is dat het niet goed mogelijk is om gegevens uit te wisselen en te vergelijken. Dit maakt het lastig om regionaal, nationaal en internationaal samen te werken op het gebied van patiëntenzorg, wetenschap, zorgevaluatie en kwaliteitsregistraties.13
Doel van de studie
Het doel van deze studie is een overzicht verkrijgen van de frequentie en achtergrond van het gebruik van de verschillende meetinstrumenten door klinisch geriaters en internisten-ouderengeneeskunde in Nederland. Het nevendoel is inventariseren hoe groot de bereidheid van klinisch geriaters en internisten-ouderengeneeskunde is om deze meetinstrumenten te uniformeren.
Methode
Dit is een descriptief onderzoek onder alle Nederlandse ziekenhuizen waar klinisch geriaters of internisten-ouderengeneeskunde werkzaam zijn. Via Survey Monkey verstuurden wij eind december 2016 digitaal een enquête aan leden van de Nederlandse Vereniging voor Klinische Geriatrie en internisten-ouderengeneeskunde met het verzoek per ziekenhuis de enquête retour te zenden. In februari-maart 2017 werden klinisch geriaters en internisten-ouderengeneeskunde van ziekenhuizen waar wij nog geen reactie van hadden ontvangen, persoonlijk benaderd.
De enquête bevatte vragen over de specifieke instrumenten die gebruikt werden voor bepaalde domeinen in een bepaalde setting (polikliniek, kliniek en medebehandeling). De setting werd van belang geacht omdat de samenstelling en keuze van instrumenten voor het CGA kan verschillen per setting. We vroegen naar welke kwetsbaarheidsscreening er werd gebruikt voor dialyse-, colonchirurgie-, thoraxchirurgie- en oncologiepatiënten. Tevens vroegen we waarop de keuze van die instrumenten gebaseerd was. Ook vroegen we naar de meerwaarde van aanpassing en bereidheid tot aanpassing van het huidige instrumentarium. Ten slotte vroegen we naar bestaande transmurale afspraken waarmee rekening moet worden gehouden bij eventuele standaardisatie.
Uit incompleet ingevulde enquêtes werden de gegevens gebruikt die wel beschikbaar waren. Als uit opmerkingen aanvullende informatie beschikbaar kwam die van belang was voor dit onderzoek, werd deze informatie handmatig overgenomen. Anoniem geretourneerde enquêtes werden vergeleken met de andere enquêtes om eventuele duplicaten te excluderen. De gegevens werden weergegeven met beschrijvende statistiek.
Resultaten
Van de 79 aangeschreven Nederlandse ziekenhuisorganisaties ontvingen we 66 reacties, waarvan 28 na de eerste oproep in de ledenmail en 38 na een persoonlijk verzoek nadien. De respons was hiermee 82%. Er waren 61 enquêtes compleet ingevuld. 15 enquêtes waren anoniem ingestuurd; bij vergelijking werden geen duplicaten van enquêtes uit bekende ziekenhuizen gevonden. Er werden geen enquêtes geëxcludeerd. Van de respondenten waren er 58 werkzaam in een perifeer ziekenhuis en 8 in een universitair medisch centrum. Van alle 66 respondenten ontvingen we gegevens over instrumenten die op de polikliniek werden toegepast, van 42 over instrumenten in de kliniek en van 52 over instrumenten bij medebehandeling.
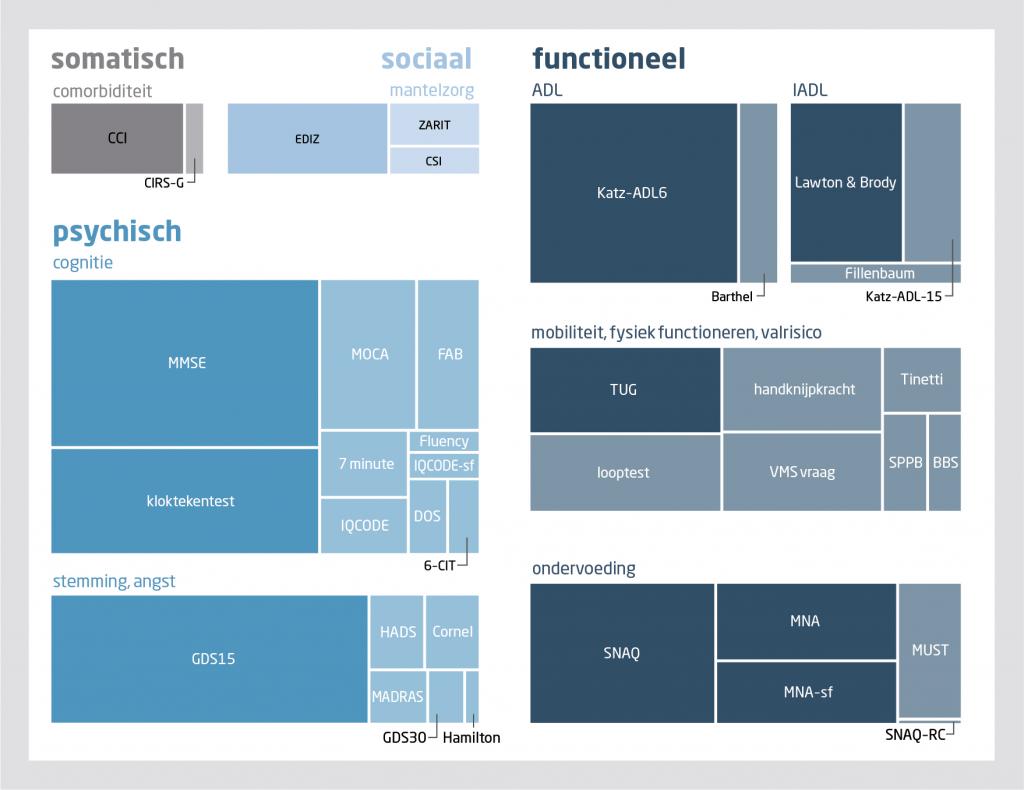
Figuur 1 geeft een overzicht van veelgebruikte instrumenten per domein. De tabel laat dezelfde gegevens zien, uitgesplitst naar het gebruik in verschillende settings (polikliniek, kliniek en medebehandeling). Het psychische domein (cognitie) en het functionele domein (ondervoeding, mobiliteit, fysiek functioneren, valrisico) vertonen de grootste variatie in instrumenten.
Polikliniek
In bijna alle poliklinieken werd de MMSE in combinatie met de kloktekentest gebruikt om de cognitie te testen. In 14 poliklinieken werd alleen deze combinatie gebruikt, in 48 van de poliklinieken werden deze testen aangevuld met 1 of meerdere andere testen, zoals de ‘Montreal cognitive assessment’ (MOCA) of de ‘Frontal assessment battery’ (FAB). De combinatie van ‘Timed Up & Go’(TUG)-test, looptest en handknijpkracht werd het meest toegepast om het functioneren te inventariseren (17 poliklinieken; 26%). Voor een aantal domeinen werd in veel ziekenhuizen geen instrument gebruikt. Zo werd in 26 poliklinieken de mantelzorgbelasting niet gemeten en werd in 40 poliklinieken geen instrument toegepast om comorbiditeit te meten.
Kliniek en medebehandeling
Voor de meest gebruikte instrumenten waren er geen verschillen tussen polikliniek, kliniek en medehandeling, behalve voor instrumenten om ondervoeding en valrisico vast te stellen. Bij patiënten die waren opgenomen in het ziekenhuis werd ondervoeding het vaakst gemeten met de SNAQ. Om het valrisico van deze patiënten in te schatten werd de valrisicovraag uit de Veiligheidsmanagementsysteem(VMS)-screeningsbundel ‘Kwetsbare ouderen’ het meest gebruikt (zie de tabel).
Kwetsbaarheid
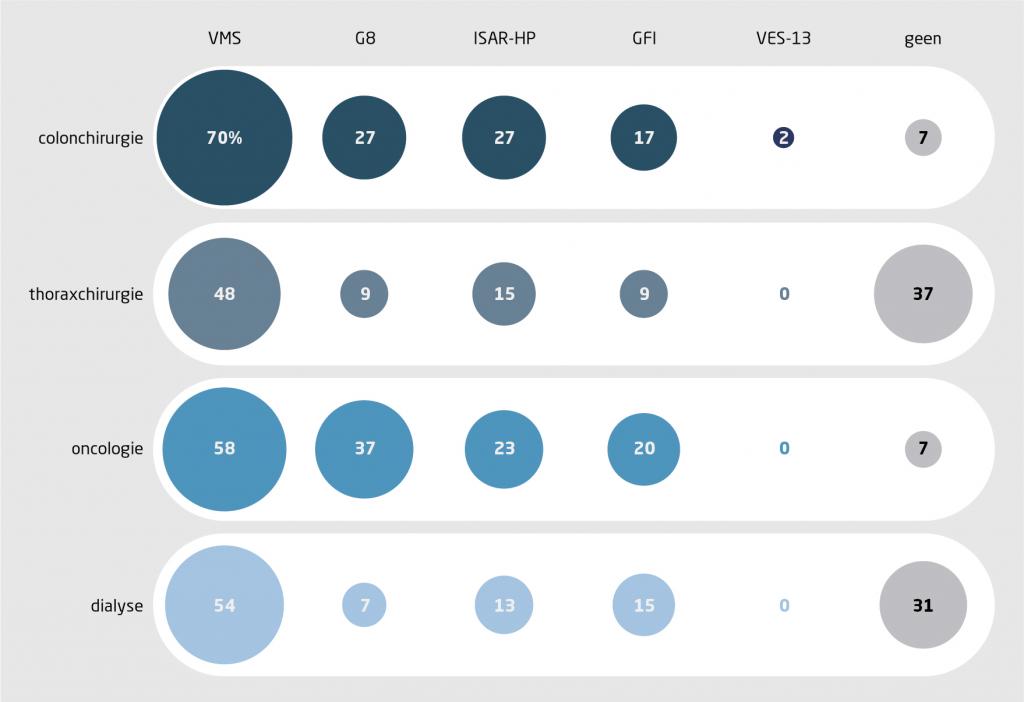
De VMS-screeningsbundel ‘Kwetsbare ouderen’ is de meest gebruikte screeningsmethode voor de onderzochte patiëntengroepen (figuur 2). 29 (54%) van de 54 instellingen gebruikten deze methode bij dialysepatiënten, 22 (48%) van de 46 instellingen bij patiënten die thoraxchirurgie moesten ondergaan, 35 (59%) van de 60 instellingen bij oncologiepatiënten en 42 (70%) van de 60 instellingen bij patiënten die colonchirurgie moesten ondergaan (figuur 2). Bij oncologiepatiënten werd ook de Geriatric 8 (G8) veel gebruikt (n = 22; 37%).
Keuze van meetinstrumenten
De respondenten kozen de meetinstrumenten vooral op basis van ervaring (64%). 36% gebruikte ook wetenschappelijke literatuur en 26% gebruikte richtlijnen bij het maken van deze keuze. Andere factoren die meespeelden bij de keuze waren haalbaarheid en tijd (11%), het gebruik van instrumenten in eigen onderzoek (3%), het gebruik van het meetinstrument als indicator (5%), beperkingen in het elektronisch patiëntendossier (5%), multidisciplinaire afstemming (7%), regionale afstemming (7%) en de implementatie van het VMS (7%).
Mening over standaardisatie
Op de vraag naar de meerwaarde van standaardisatie was het antwoord een gemiddelde score van 68 punten op een schaal van 0-100, waarbij 0 staat voor ‘geen meerwaarde’ en 100 voor ‘essentieel’ (mediaan: 70; interkwartielafstand (IQR): 50-86). De respondenten gaven als argument voor standaardisatie dat dit mogelijkheden biedt voor wetenschappelijk onderzoek en dat de resultaten vergeleken kunnen worden ten behoeve van kwaliteitsverbetering. Tegenargumenten waren dat de respondenten het gesprek met de patiënt belangrijker vonden dan het gebruik van een meetinstrument, dat de respondenten niet verplicht wilden worden tot het gebruik van een bepaald instrument en dat ervaring met de gebruikte instrumenten belangrijk was.
Bereidheid tot aanpassen meetinstrumenten
De meeste respondenten waren eventueel bereid de gebruikte instrumenten aan te passen, met een gemiddelde score van 72 op een schaal van 0-100, waarbij 0 staat voor ‘helemaal niet bereid’ en 100 voor ‘zeker bereid’ (mediaan: 80; IQR: 65-90). De mediane score van de UMC’s was 82,5 (IQR: 71-90).
Als argument voor aanpassen noemden de respondenten dat zij waarde hechten aan het werken volgens de nieuwste inzichten en het beschikbare wetenschappelijk bewijs. Voor veel respondenten was een tegenargument dat zij implementatieproblemen verwachtten of dat ze tevreden waren over de huidige instrumenten.
Transmurale afspraken
Van de 61 respondenten hadden er 7 (11%) transmurale afspraken met huisartsen en verpleeghuizen over de gebruikte instrumenten.
Beschouwing
Uit onze inventarisatie onder klinisch geriaters en internisten-ouderengeneeskunde in Nederland blijkt dat er veel overlap is in de gebruikte meetinstrumenten, met percentages van 35 tot 97. De grootste variatie bleek te zitten in het screeningsinstrument dat gebruikt wordt om de kwetsbaarheid te meten in de diverse patiëntengroepen (zie figuur 2). Verder is een belangrijke bevinding dat klinisch geriaters en internisten-ouderengeneeskunde in Nederland meerwaarde zien in een gezamenlijke set van instrumenten en dat zij eventueel bereid zijn de huidige instrumenten aan te passen.
Sterke en zwakke punten van dit onderzoek
Met een reactie uit 82% van de ziekenhuizen hebben we een representatief beeld van de Nederlandse situatie gekregen. Een kanttekening is dat we geen onderscheid gemaakt hebben tussen de verschillende soorten poliklinieken in de geriatrie, zoals de geheugenpolikliniek en de valpolikliniek. In de toelichting gaven veel respondenten aan dat ze het genoemde instrument gebruikten op de valpolikliniek of de geheugenpolikliniek. Het is mogelijk dat hierdoor specifieke instrumenten, zoals de TUG-test, de looptest of de FAB, vaker genoemd werden, terwijl deze niet in de algemene poliklinische zorg gebruikt worden.
In de 15 enquêtes die anoniem waren ingevuld, kan de bereidheid tot aanpassen hoger zijn gescoord dan in de praktijk het geval is. Ook kan de bereidheid tot aanpassen in de ziekenhuizen die niet gereageerd hebben, lager zijn dan die van de respondenten.
Standaardset van instrumenten
Standaardisatie van instrumenten heeft diverse voordelen. Ten eerste is het gunstig voor de samenwerking tussen het ziekenhuis en de eerste lijn. Om efficiënt te kunnen samenwerken in netwerken rondom de patiënt en de patiënt eenduidig te kunnen volgen op verschillende domeinen en doelen zullen we als professionals een gemeenschappelijke ‘taal’ moeten ontwikkelen. Een gemeenschappelijke basisset van instrumenten is hierbij essentieel. Ten tweede kan het gebruik van deze screeningsinstrumenten door andere zorgprofessionals dan klinisch geriaters of internisten-ouderengeneeskunde leiden tot meer aandacht voor de specifieke behoeften en kenmerken van kwetsbare oudere patiënten. Ten derde is een basisset van belang voor kwaliteitsdoeleinden, bijvoorbeeld om praktijkvariatie te bestuderen en hiervan te leren. Op die manier kan de kwaliteitsregistratie eenduidig verlopen. Ten vierde biedt een basisset mogelijkheden voor vergelijkend wetenschappelijk onderzoek op grotere schaal. Zo’n set maakt het makkelijker om data uit de dagelijkse praktijk met elkaar te delen en de instrumenten in diverse settings te valideren.
Hoe komen we tot een gezamenlijke basisset?
Er is op dit moment geen referentiestandaard voor meetinstrumenten bij kwetsbare ouderen. Om te komen tot een breed gedragen, uniform instrumentarium stellen wij voor om een keuze te maken uit de huidige instrumenten. Klinisch geriaters, internisten-ouderengeneeskunde, andere medisch specialisten, zorgverleners uit de eerste lijn en methodologen dienen gezamenlijk een basisset van instrumenten te kiezen.11 Dat hoeft niet moeilijk te zijn, omdat uit onze inventarisatie in de tweede lijn gebleken is dat het instrumentarium op veel gebieden al redelijk uniform is (zie figuur 1 en de tabel).
De veelgebruikte instrumenten kunnen als uitgangspunt worden gebruikt. Bij de keuze voor de instrumenten moeten factoren worden meegenomen als wetenschappelijke onderbouwing, samenhang tussen de testen en de logistiek. Ook zijn er in Nederland al diverse initiatieven voor een samenwerking rond specifieke patiëntengroepen, zoals de geriatrische oncologische diagnostiek en behandeling en de zorg voor (pre)dialysepatiënten.6,7
Er lijkt op dit moment in Nederland draagvlak te zijn om een gezamenlijke set van instrumenten te ontwikkelen; op bepaalde gebieden is daar zelfs al ruime ervaring mee opgedaan. Gezien deze grondhouding en ervaringen is de implementatie waarschijnlijk wel haalbaar. De eisen die aan instrumenten voor screening op kwetsbaarheid gesteld worden, zoals testeigenschappen en logistieke aspecten, verschillen per patiëntengroep en setting. Daarom lijkt een uniforme set voor screening op kwetsbaarheid nog niet mogelijk en niet wenselijk.
Potentiële barrières voor een uniforme basisset
De aanpassing van het elektronisch patiëntendossier, de individuele keuzevrijheid van de arts en verschillen in keuzes voor het instrumentarium tussen verschillende landen kunnen potentiële barrières vormen voor de implementatie van een uniforme basisset. Bovendien hebben wij in deze inventarisatie niet onderzocht hoe andere medisch specialisten en zorgverleners in de eerste lijn het geriatrisch assessment uitvoeren. Alle instrumenten die volgens onze inventarisatie veel gebruikt worden in het ziekenhuis, worden ook vermeld in de handreiking ‘Geriatrisch assessment’ van Verenso en zijn bruikbaar in het verpleeghuis.9 Een inventarisatie van de instrumenten die daadwerkelijk in de eerste lijn gebruikt worden en onderzoek naar de bereidheid van de eerste lijn om te komen tot een landelijke basisset van meetinstrumenten is een logische en noodzakelijke vervolgstap om gezamenlijk een landelijke transmurale basisset te definiëren.
Een ander discussiepunt is dat we in deze studie alleen hebben geïnventariseerd welke instrumenten veel worden gebruikt. We hebben niet onderzocht wat de voorspellende of diagnostische waarde van de instrumenten is voor de verschillende settings. We verwachten echter dat veel instrumenten niet voor bepaalde settings ontwikkeld of gevalideerd zijn, zoals de VMS-bundel voor de screening op kwetsbaarheid bij patiënten met coloncarcinoom.14 Toekomstig onderzoek naar de testeigenschappen zal meegenomen moeten worden bij herevaluaties van de basisset.
Een laatste belangrijk discussiepunt is dat het gebruik van meetinstrumenten slechts een onderdeel van het CGA is. Hoewel meetinstrumenten grote meerwaarde hebben voor het objectiveren van problemen bij patiënten, voor wetenschappelijk onderzoek en voor kwaliteitsdoeleinden, blijven een goede anamnese bij de patiënt en diens naaste en een goed lichamelijk onderzoek uiteraard belangrijk om gezamenlijk te kunnen beslissen over een weloverwogen diagnostisch en therapeutisch zorgtraject.
Conclusie
Onze inventarisatie laat zien dat de gebruikte instrumenten binnen het ‘comprehensive geriatric assessment’ (CGA) redelijk uniform zijn. Ook lijkt er bereidheid te zijn tot verder standaardiseren. Ons onderzoek is de eerste inventarisatie van de meetinstrumenten die in de dagelijkse praktijk gebruikt worden bij oudere patiënten in Nederland. Daarmee biedt dit onderzoek een aanzet voor de ontwikkeling van een landelijke basisset van meetinstrumenten die toegepast kunnen worden bij oudere patiënten.
Literatuur
Ellis G, Whitehead MA, O’Neill D, Langhorne P, Robinson D. Comprehensive geriatric assessment for older adults admitted to hospital. Cochrane Database Syst Rev. 2011;(7):CD006211Medline.
ValueBased HealthCare Center Europe.www.VBHC.nl, geraadpleegd op 19 september 2019.
Hems M, Harkes M, Moret-Hartman M, Melis RJF, Schoon Y.Eerste ervaringen met patiënt gerapporteerde uitkomstmaten in de geriatrie. Tijdschr Gerontol Geriatr. 2017;48:287-96.doi:10.1007/s12439-017-0237-1.Medline
Van den Brink D, Lutomski JE, Qin L, et al; TOPICS-MDS Consortium.TOPICS-MDS: Veelzijdige bron voor wetenschappelijke en maatschappelijke kennisgeneratie ten behoeve van de ouderenzorg. Tijdschr Gerontol Geriatr. 2015;46:78-91.doi:10.1007/s12439-015-0127-3.Medline
Visiedocument Medisch Specialist 2025. Utrecht: Federatie Medisch Specialisten; 2017.
Stichting Geriatrische Oncologie Nederland.www.gerionne.nl, geraadpleegd op 19 september 2019.
COPE (Cognitive decline in Older Patients with End stage renal disease).www.copestudie.nl, geraadpleegd op 19 september 2019.
Van de Rijdt-van de Ven AHJ.Handreiking Complexe ouderenzorg in het verzorgingshuis en thuis. Utrecht: LHV; 2009.
Handreiking Geriatrisch assessment door de specialist ouderengeneeskunde. Utrecht: Verenso; 2014.
Richtlijn Comprehensive geriatric assessment. Utrecht: Nederlandse Vereniging voor Klinische Geriatrie; 2010.
Wildiers H, Heeren P, Puts M, et al. International Society of Geriatric Oncology consensus on geriatric assessment in older patients with cancer. J Clin Oncol. 2014;32:2595-603.doi:10.1200/JCO.2013.54.8347.Medline
Parker SG, McCue P, Phelps K, et al. What is Comprehensive Geriatric Assessment (CGA)? An umbrella review. Age Ageing. 2018;47:149-55.doi:10.1093/ageing/afx166.Medline
Hamaker ME, Jonker JM, de Rooij SE, Vos AG, Smorenburg CH, van Munster BC. Frailty screening methods for predicting outcome of a comprehensive geriatric assessment in elderly patients with cancer: a systematic review. Lancet Oncol. 2012;13:e437-44.doi:10.1016/S1470-2045(12)70259-0.Medline
Basisset Medisch Specialistische Zorg Kwaliteitsindicatoren 2019. Utrecht: Inspectie voor de Gezondheidszorg; augustus 2018.






Reacties