Samenvatting
Achtergrond
Veel zelfverwijzers maken oneigenlijk gebruik van de Spoedeisende Hulp (SEH).
Doel
Bepalen of een nieuw zorgmodel, een combinatie van triage door een verpleegkundige en het leveren van huisartsenzorg aan zelfverwijzers op de SEH overdag, effectiever is dan de gebruikelijke zorg.
Opzet
Prospectief interventieonderzoek met metingen vóór en na de introductie van de interventie (‘before-afterdesign’).
Methode
De onderzoeksgroep bestond uit 1527 zelfverwijzers die op werkdagen tussen 10.00 en 17.00 uur de SEH van het VUmc bezochten in de periode 1 november 2006-30 april 2007. Op 1 februari 2007 werd het nieuwe zorgmodel geïmplementeerd. In dit nieuwe zorgmodel deed een verpleegkundige triage en wees de patiënt toe aan de op de SEH ingezette huisarts of de arts van de SEH. Uitkomstmaten waren tevredenheid van de patiënt, aantal diagnostische en therapeutische verrichtingen, aantal diagnoses dat niet correct bleek, doorlooptijd en behandeltijd. We vergeleken deze maten in de periode vóór en na de introductie van de huisarts op de SEH.
Resultaten
Patiënten waren significant tevredener over hun bezoek aan de SEH. Het aantal aanvragen voor aanvullend onderzoek nam na invoering van het nieuwe zorgmodel met 13% af. Het percentage incorrecte diagnoses, een maat voor de kwaliteit, was hetzelfde in beide periodes, namelijk 1%. De gemiddelde doorlooptijd nam af van 93 tot 69 min (p
Conclusie
De combinatie van het invoeren van het Nederlandse triagesysteem en het inzetten van een huisarts op de SEH leidt tot effectievere zorg en kortere wachttijden voor de groep zelfverwijzers die de SEH bezoekt. Tegelijkertijd blijft, met afname van het aantal aanvragen voor aanvullend onderzoek, de kwaliteit van zorg behouden en neemt de patiënttevredenheid toe.
artikel
Inleiding
Op de Spoedeisende Hulp (SEH) van ziekenhuizen melden zich iedere dag zelfverwijzers, die ook door de huisarts behandeld hadden kunnen worden.1 Deze zelfverwijzers (70% van alle SEH-patiënten) hebben een acute zorgvraag, maar niet altijd één die medisch specialistische zorg behoeft. Dit kan leiden tot oneigenlijk gebruik van de SEH en lange wachttijden voor patiënten op de SEH. Dit is niet alleen een Nederlands fenomeen, maar ook een internationaal probleem.2,3
Sommige onderzoekers verwachten dat dit oneigenlijke hulpzoekgedrag verbeterd kan worden, andere verwachten daarvan minimaal succes.4,5 Er zijn aanwijzingen dat het inzetten van een huisarts bij het behandelen van eerstelijnspatiënten in een SEH kosteneffectief is, waarbij de kwaliteit van zorg goed blijft.6-8 Onze hypothese is dat de huisarts bij het merendeel van deze patiënten de zorgvraag net zo goed of beter kan aanpakken vergeleken met de arts van de SEH. We ontwikkelden een nieuw zorgmodel gebaseerd op 2 elementen: (a) zorgdragen voor een goede toewijzing van patiënten naar óf de huisarts óf de arts van de SEH volgens het Nederlands triagesysteem,9 en (b) het inzetten van een huisarts op de SEH.
Ons doel was te bepalen of dit nieuwe zorgmodel op de drukke SEH van een universitair medisch centrum als het VUmc effectiever was dan de gebruikelijke zorg op het gebied van patiënttevredenheid, aantal verrichtingen en behandel- en doorlooptijden met behoud van kwaliteit van zorg.
Patiënten en methode
Studieopzet en populatie
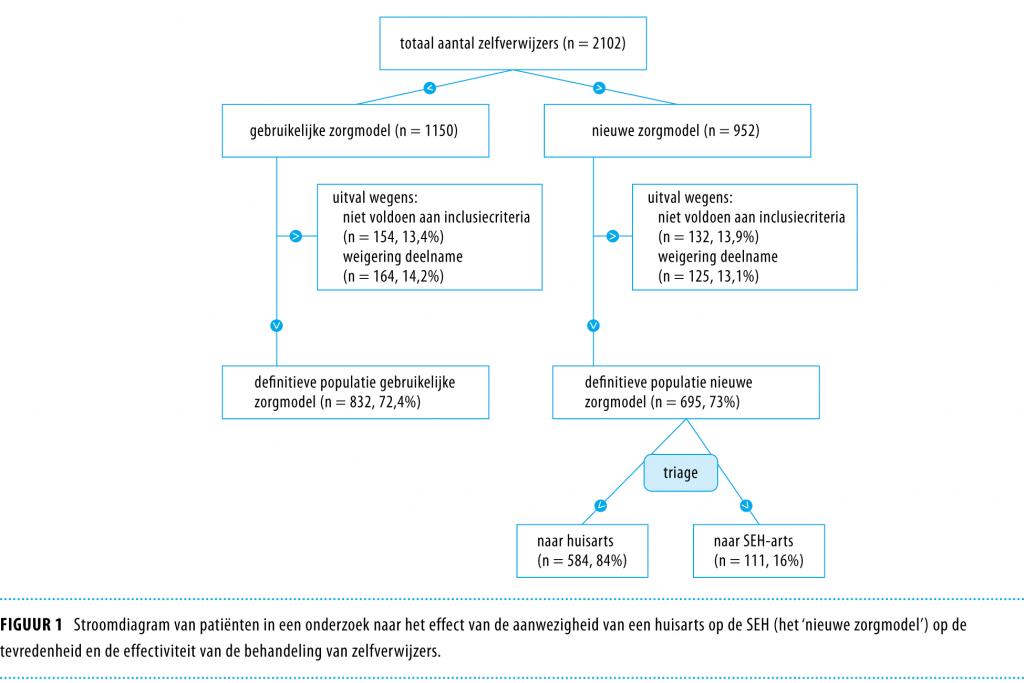
We voerden een prospectief interventieonderzoek uit met metingen vóór en na de introductie van een nieuw zorgmodel (een zogenoemd ‘before-afterdesign’). Het nieuwe zorgmodel bestond uit een combinatie van triage volgens het Nederlands triagesysteem en de inzet van een huisarts op de SEH. Van 1 november 2006-30 april 2007 zijn 2102 zelfverwijzers die de SEH bezochten op werkdagen tussen 10.00 en 17.00 uur uitgenodigd deel te nemen. Exclusiecriteria waren: verwijzing door de huisarts, binnengebracht door de ambulancedienst, onvoldoende beheersing van de Nederlandse taal, jonger dan 16 jaar zonder ouder of voogd en wilsonbekwaamheid. In totaal waren 1527 patiënten bereid deel te nemen aan ons onderzoek. In de controleperiode, van 1 november 2006 - 31 januari 2007, werden 832 patiënten ingesloten en gedurende de interventieperiode, van 1 februari-30 april, 695 patiënten.
Interventie
Gebruikelijk zorgmodel In het gebruikelijke zorgmodel stelde de receptioniste de zelfverwijzer een aantal medische vragen om een levensbedreigende situatie uit te sluiten. Als daarvan wel sprake was, begeleidde een verpleegkundige de patiënt onmiddellijk naar een arts. Zo niet, dan ontvingen de potentiële deelnemers een korte uitleg en een informatiebrief over het onderzoek. We verzamelden alleen gegevens bij mensen die hiervoor informed consent gaven. Vervolgens werd de patiënt gezien door de arts van de SEH.
Nieuw zorgmodel In het nieuwe zorgmodel verwees de receptioniste de zelfverwijzer na registratie direct naar de triageverpleegkundige. Na triage volgens het Nederlandse triagesysteem werd de patiënt toegewezen aan óf de huisarts, óf de arts van de SEH. In het laatste geval bepaalde de triagist overeenkomstig het gebruikelijke zorgmodel de noodzaak van onmiddellijke behandeling. Alle zelfverwijzers die niet onmiddellijk medische zorg behoefden, nodigden wij uit deel te nemen aan het onderzoek. De patiënten die werden verwezen naar de huisarts, werden gezien door de huisarts of een assistent in opleiding-huisartsgeneeskunde (aios). De huisartsen waren werkzaam als huisarts in dienst van een huisarts (hidha) met een aanstelling bij het VUmc gedurende het onderzoek. De huisarts superviseerde de aios.
Metingen
Van alle participanten legden we demografische gegevens vast alsmede de reden van bezoek, de klachten en de medische voorgeschiedenis. Patiënttevredenheid werd gemeten met de gevalideerde SEH-patiënttevredenheidsvragenlijst, ontwikkeld door Visser en aangepast en gebruikt door het Erasmus Medisch Centrum in Rotterdam.10
Data met betrekking tot de doorlooptijd werden genoteerd in de status van de patiënt. De doorlooptijd (van binnenkomst tot vertrek) en behandeltijd (van start behandeling tot vertrek) werden berekend.
Gegevens over aanvullend onderzoek extraheerden we uit de financiële administratie van het ziekenhuis en uit een database waarin aanvragen voor aanvullend onderzoek werden geregistreerd.
Om de kwaliteit van de diagnoses te evalueren, stuurden we alle huisartsen van de deelnemers aan het onderzoek een brief met informatie over de diagnose van hun patiënt. We vroegen deze huisartsen de SEH-diagnose te verifiëren. Als de diagnose van de huisarts niet gelijk was aan die van de SEH, werden deze 2 diagnoses vergeleken door 2 onafhankelijke, geblindeerde onderzoekers. Bij discrepantie nam een derde arts een besluit over de correctheid van de SEH-diagnose.
Potentiële confounders zoals diagnose en comorbiditeit, werden zorgvuldig geregistreerd in de status van de patiënt en de patiënttevredenheidsvragenlijst.
Statistische analyse
We gebruikten onafhankelijke t-toetsen om de tijdscores voor beide modellen te vergelijken. De grootte van de onderzoeksgroep werd zodanig berekend dat een relevant verschil in patiënttevredenheid, namelijk een toename van 10%, aangetoond zou kunnen worden. Met eenzijdige statistische significantie van 5% en een power van 80% hadden we 2 groepen van minimaal 285 patiënten nodig om onze hypothese te kunnen toetsen. Een tweezijdige toets zou minimaal 329 patiënten vereisen.
Resultaten
Patiënten
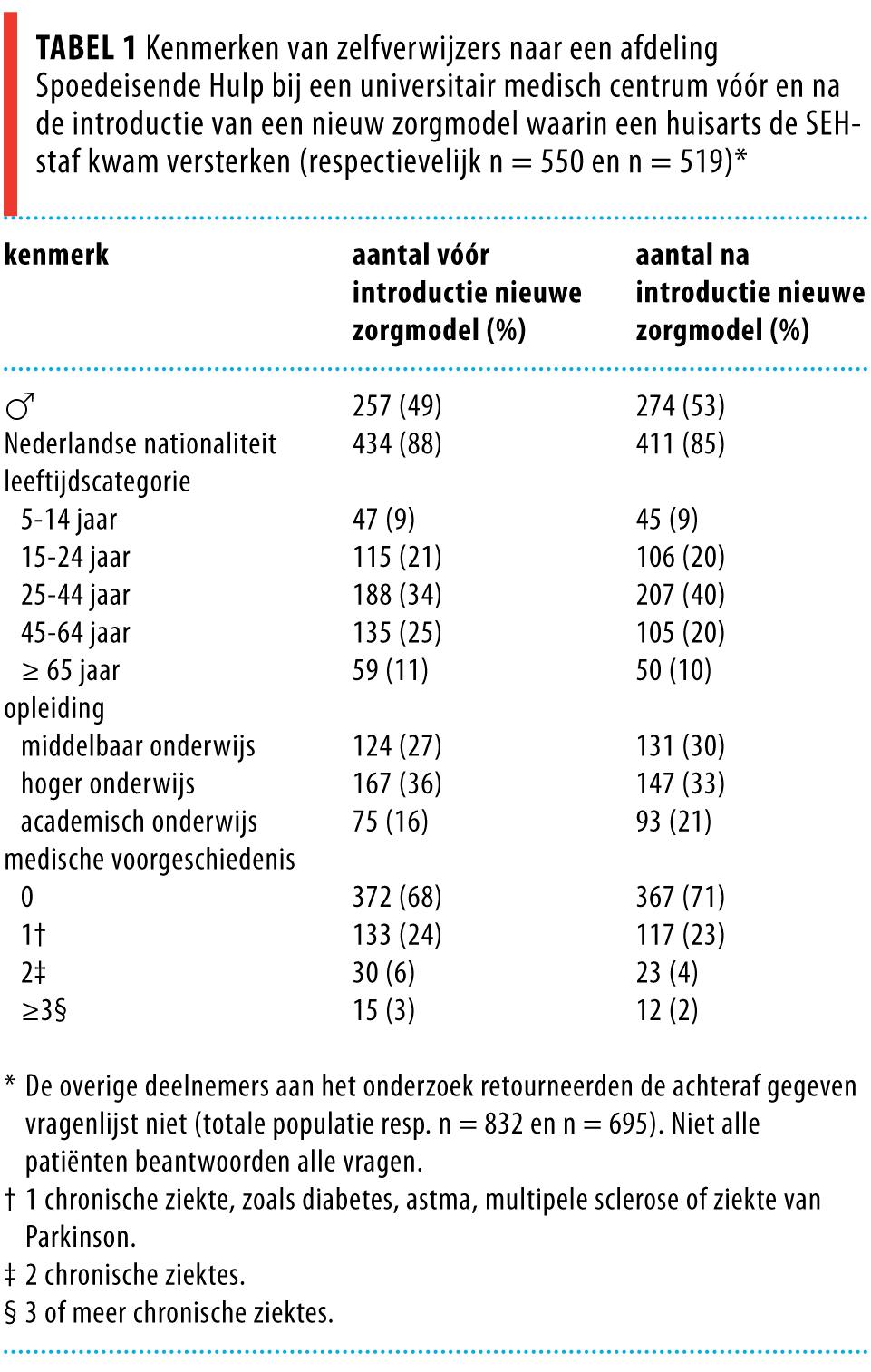
Gedurende de onderzoeksperiode bezochten 2102 zelfverwijzers op werkdagen de SEH. Van de 1832 (87%) die geschikt waren voor deelname, waren 1527 patiënten (73%) bereid deel te nemen aan het onderzoek. We includeerden 832 patiënten in de controleperiode; zij kregen de gebruikelijke zorg. In de interventieperiode includeerden we 695 patiënten. In deze interventiegroep werd 84% toegewezen aan de huisarts en 16% aan de arts van de SEH (figuur 1). De kenmerken van de patiënten in beide groepen waren vergelijkbaar (tabel 1).
Patiënttevredenheid
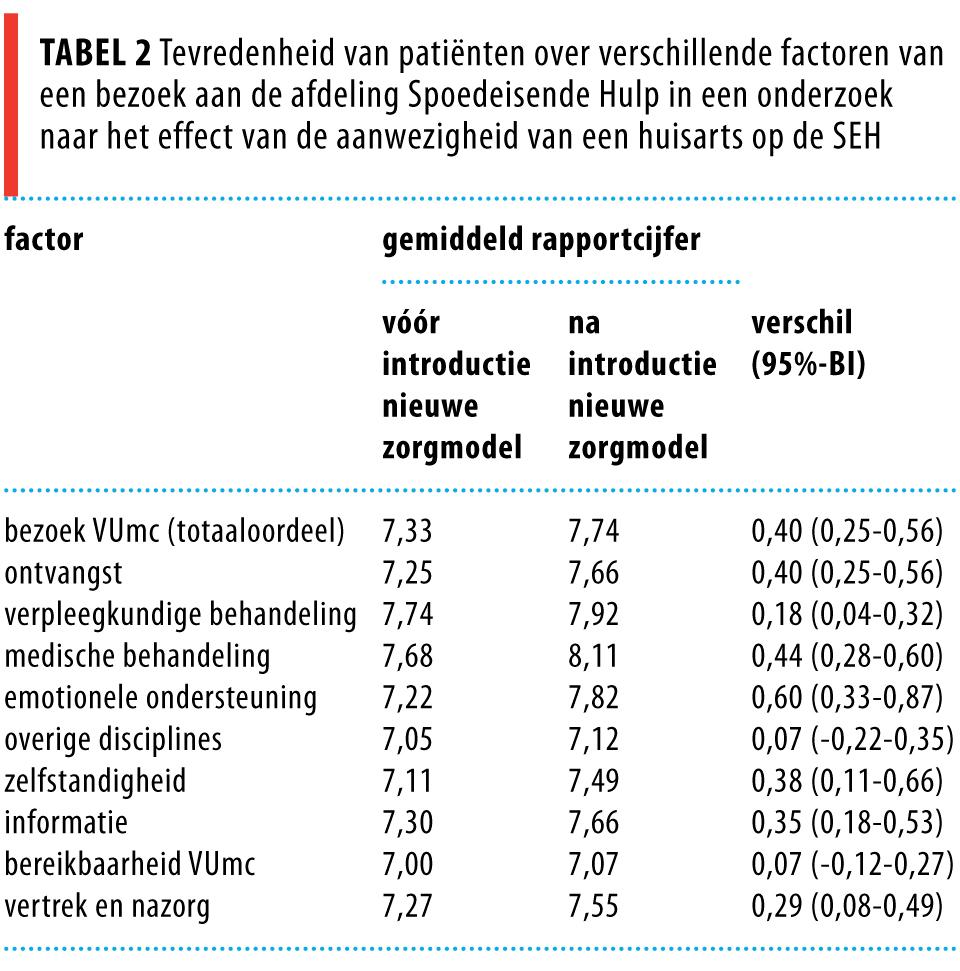
In het nieuwe zorgmodel waren patiënten significant tevredener over hun bezoek aan de SEH, in het bijzonder over de behandeling door de arts en verpleegkundige. We vonden geen verschil tussen de groepen voor 2 factoren die wel relevant waren voor het bezoek, maar niet beïnvloed werden door de geleverde zorg, zoals ‘toegankelijkheid van het ziekenhuis’ of ‘behandeling door andere disciplines’. De resultaten worden getoond in tabel 2.
Aanvullend onderzoek en therapeutische behandeling
In het gebruikelijke zorgmodel werd bij 47% van de zelfverwijzers aanvullend onderzoek verricht, tegenover 34% in het nieuwe zorgmodel (p 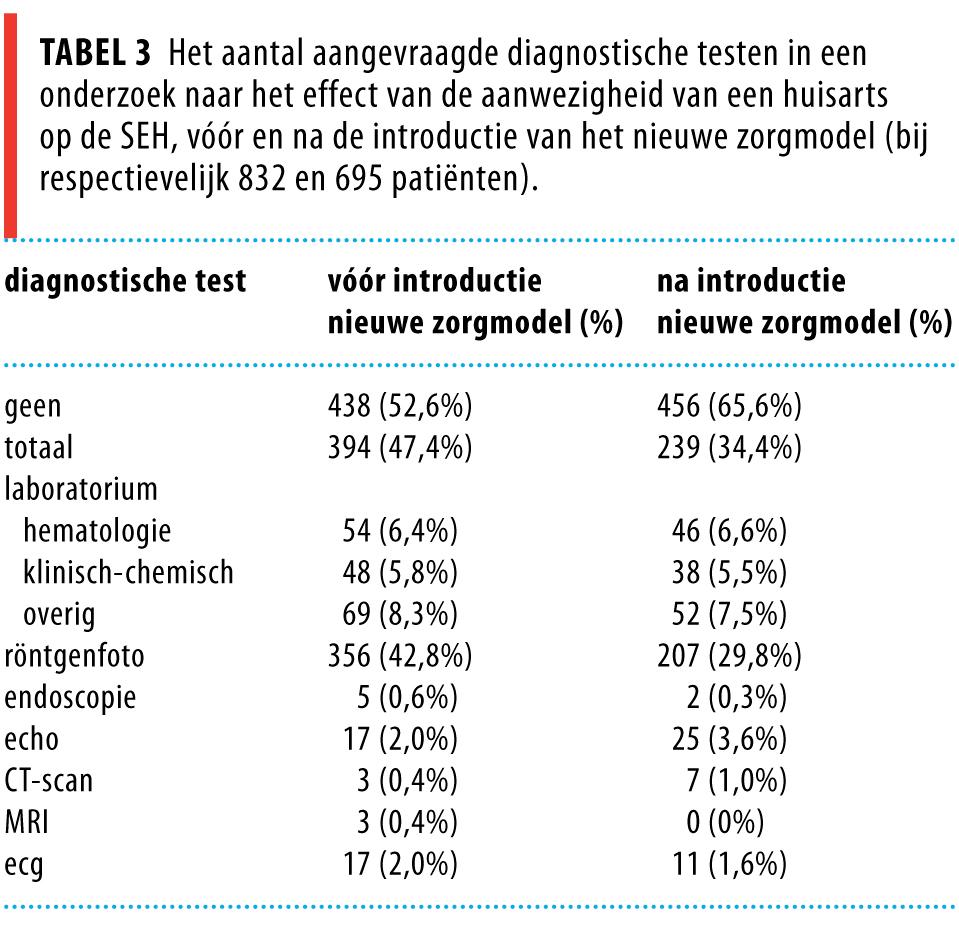
48,5% van de patiënten met gebruikelijke zorg kregen therapeutische behandelingen zoals hechtingen en incisies, tegenover 40,5% van de patiënten in het nieuwe zorgmodel (p = 0,0013).
Nazorg
Het aantal patiënten dat werd terugverwezen naar de huisarts nam met 17% toe in het nieuwe zorgmodel, terwijl het aantal patiënten dat ter controle werd verwezen naar de polikliniek afnam met 17%.
Kwaliteit van de diagnose
Er waren van 1105 patiënten gegevens aanwezig om de kwaliteit van de diagnose te vergelijken. De frequentieverdeling van de gestelde diagnoses over de verschillende ICPC-categorieën van de ‘International Classification of Primary Care’ (ICPC) was gelijk in beide groepen. 8 patiënten in de controlegroep (1,3%) hadden een andere, klinisch relevante, diagnose gekregen van hun eigen huisarts, vergeleken met 7 patiënten (1,5%) in de interventiegroep. Tabel 4 laat de specifieke SEH-diagnoses zien, die niet overeen kwamen met de diagnoses van de huisarts. De percentages discordante diagnoses en de karakteristieken ervan waren vergelijkbaar in de groep patiënten die gebruikelijke zorg kregen en die nieuwe zorg kregen. Er was geen aanwijzing voor afname van de diagnostische kwaliteit in de interventieperiode.
Doorlooptijd en behandeltijd
De gemiddelde doorlooptijd op de SEH was 93 min in de gebruikelijke-zorg-periode en 69 min in de interventieperiode (p 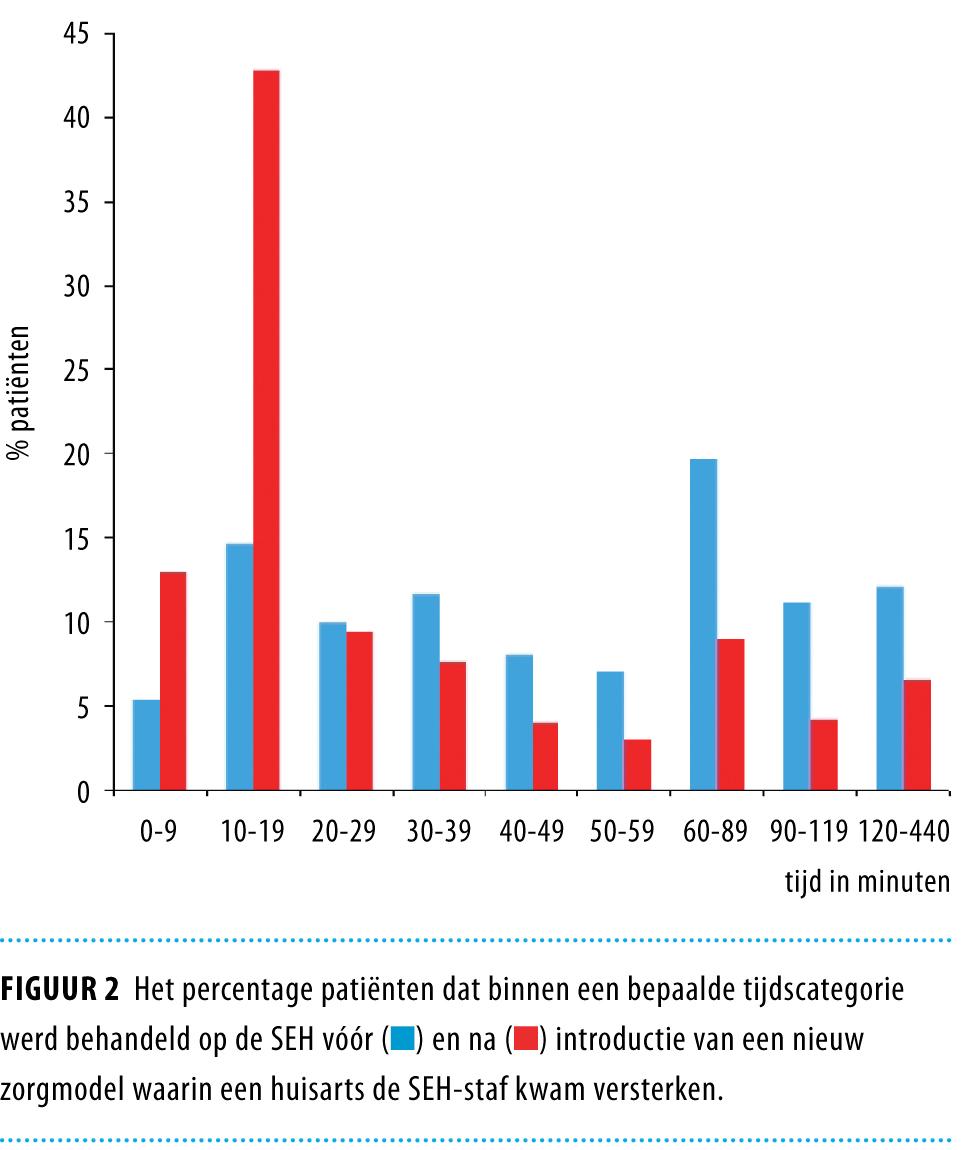
Beschouwing
Sterke kanten en beperkingen van dit onderzoek
Om de vergelijkbaarheid van de beide onderzoekscondities te garanderen heeft een gerandomiseerde gecontroleerde onderzoeksopzet de voorkeur. Echter, een RCT zou veel praktische problemen hebben veroorzaakt en de dagelijkse praktijk op een onacceptabele manier hebben verstoord. Daarom kozen wij voor een prospectief interventieonderzoek met metingen vóór en na de introductie van een huisarts op de SEH . De kenmerken van de patiënten in de beide perioden bleken zeer goed overeen te komen.
Zowel de staf als de patiënten waren op de hoogte van het onderzoek. Dat zou het gunstige effect van de interventie kunnen verklaren (het zogenoemde Hawthorne-effect, een positief effect als gevolg van de aandacht voor de organisatie). Het is echter niet waarschijnlijk dat dit het geval is geweest: er ging niet meer aandacht naar de deelnemers in de ene conditie dan in de andere.
In het nieuwe zorgmodel werd een huisarts toegevoegd aan de gebruikelijke staf (5 artsen). Dit verhoogde de menskracht van de staf. Deze toevoeging op zich zal zijn weerslag op de verlaging van de doorlooptijd op de SEH hebben gehad. Maar de geobserveerde afname van de tijdsduur (25 min per patiënt) was veel groter dan verwacht bij toevoeging van extra personeel. Veel waarschijnlijker is dat de afgenomen doorlooptijd het resultaat is van de eveneens sterk afgenomen behandeltijd in het nieuwe zorgmodel. Onze gedachte bij aanvang was dat de huisarts minder behandeltijd nodig zou hebben door zijn huisartsgeneeskundige expertise en zijn vermogen om met onzekerheid om te gaan.
Patiënten in de interventiegroep waren tevredener, vooral over de ontvangst, de behandeling door de arts en de emotionele ondersteuning. De tevredenheid over 2 uitkomsten die niet veranderd zijn door de interventie (‘zorg door andere medische professionals’ en ‘toegankelijkheid van het ziekenhuis’) was hetzelfde in beide groepen. Dit onderstreept de validiteit van het gemeten effect van de interventie op de patiënttevredenheid.
Vergelijking met bestaande literatuur
Het oneigenlijke gebruik van de SEH wordt breeduit bediscussieerd en is een internationaal thema.11-13 Zorgverleners en patiënten hebben echter verschillende opinies over oneigenlijk gebruik van de SEH. Op het hulpzoekgedrag zijn algemene sociale en culturele factoren van invloed. Interventies die gericht zijn op afname van het oneigenlijk gebruik zijn weinig veelbelovend. De strategie zou daarom meer gefocust moeten zijn op het leveren van adequate zorg. Dat is waarschijnlijk effectiever dan de pogingen om hulpzoekgedrag te veranderen en aan te laten sluiten bij de beschikbare zorgmodellen.
Implicaties voor verder onderzoek
Het is interessant om te zien dat huisartsen de efficiëntie en effectiviteit van de traditionele ziekenhuiszorg kunnen verbeteren. Verdere analyse van de factoren die bijdragen aan die effectiviteit is nodig. Wij veronderstellen dat de effectiviteit te maken heeft met de manier waarop huisartsen omgaan met diagnostische onzekerheid, hun nadruk op de informatieve waarde van de medische voorgeschiedenis van de patiënt en de wijze waarop zij oplettend afwachten (‘watchful waiting’). Oneigenlijk gebruik van de SEH wordt op deze manier effectiever benaderd dan met interventies die het gedrag van de patiënten beogen te veranderen.
Conclusie
Met behulp van een prospectief interventieonderzoek hebben we de effectiviteit en kwaliteit van zorg van een nieuw zorgmodel op de SEH geëvalueerd. Daarbij ging het om triage door een verpleegkundige en inzet van een huisarts op de SEH bij zelfverwijzers. Het nieuwe zorgmodel bleek de patiënttevredenheid te verhogen en bleek veel effectiever dan de gebruikelijke zorg: de doorlooptijd op de SEH en de behandeltijd nam af en er werden minder aanvragen gedaan voor aanvullend onderzoek. Dit alles zonder verlies van de kwaliteit van diagnostiek.
De succesvolle samenwerking tussen huisartsen en specialisten in ons onderzoek biedt goede perspectieven voor de integratie van SEH’s en huisartsenposten die op veel plaatsen in gang is.
Leerpunten
-
Ruim 70% van de patiënten die zich melden op de Spoedeisende Hulp, gaat niet eerst naar de huisarts, de zogenoemde zelfverwijzers.
-
Deze zelfverwijzers hebben een acute zorgvraag, maar niet altijd één die medisch specialistische zorg behoeft.
-
Het inzetten van triage én een huisarts op de SEH zorgt voor afname van behandeltijd en doorlooptijd en vergroot de patiënttevredenheid; het aantal aanvragen voor aanvullend onderzoek neemt af, terwijl de kwaliteit van zorg voor de zelfverwijzers gelijk blijft.
Aanvaard op 30 maart 2011
Literatuur
Jaarsma-van Leeuwen I, Hammacher ER, Hirsch R, Janssens M. Patiënten zonder verwijzing op de afdeling Spoedeisende Hulp: patiëntkarakteristieken en motieven. Ned Tijdschr Geneeskd 2000; 144:428-31.
Dale J, Green J, Reid F, Glucksman E. Primary care in the accident and emergency department: I. Prospective identification of patients. BMJ 1995; 311: 423-6. Medline
Laursen MB, Jensen HP. Many patients treated in the emergency department could be treated by a general practitioner on call. Ugeskr Laeger 1999; 161: 4624-7. Medline.
Green J, Dale J. Primary care in accident and emergency and general practice: a comparison. Soc Sci Med 1992; 35: 987-95. Medline. doi:10.1016/0277-9536(92)90238-L
Lega F, Mengoni A. Why non-urgent patients choose emergency over primary care services? Empirical evidence and managerial implications. Health Policy 2008; 88: 326-38. Medline. doi:10.1016/j.healthpol.2008.04.005
Dale J, Lang H, Roberts JA, et al. Cost effectiveness of treating primary care patients in accident and emergency: a comparison between general practitioners, senoir house officers, and registrars. BMJ 1996; 312: 1340-4. Medline.
Roberts E, Mays N. Can primary care and community based models of emergency care substitute for the hospital accident and emergency (A&E) department? Health Policy 1998; 44: 191-214. Medline. doi:10.1016/S0168-8510(98)00021-9
Lee A, Hazlett CB, Chow S, et al. How to minimize inappropiate utilization of Accident and Emergency Departments: improve the validity of classifying the general practice cases amongst the A&E attendees. Health Policy 2003; 66: 159-68. Medline. doi:10.1016/S0168-8510(03)00023-X
Drijver R, Jochems P (redacteuren). Nederlands Triage Systeem, towards an unequivocal triage. Utrecht: NHG/LAMP/NVSHV/GGZ Nederland; 2006.
Visser A Ph. The experience of stay in a general hospital. Assen: van Gorkum; 1984.
Murphy AW. ‘Inappropriate’ attendance at an accident and emergency departments II: health service responses. Fam Pract 1998; 15: 33-7. Medline. doi:10.1016/S0168-8510(03)00023-X
Martin A, Martin C, Martin PB, et al. ‘ Inappropriate’ attendance at an accident and emergency department by adults registered in local general practices: how is it related to their use of primary care? J Health Serv Res Policy 2002;7:160-5. Medline. doi:10.1258/135581902760082463
Siminski P, Bezzina AJ, Lago LP, Eagar K. Primary care presentations at emergency departments: rates and reasons by age and sex. Aust Health Rev 2008; 32:700-9. Medline. doi:10.1071/AH080700






Geen huisartsen op de SEH!
De term 'oneigenlijk gebruik' wordt hier oneigenlijk gebruikt. Als huisarts ben ik in de dienst zoals altijd beschikbaar voor de patienten uit mijn populatie, tegenwoordig dus via een huisartspost. Dat mijn vak totaal anders is dan dat van een SEH-arts zou ik niet moeten hoeven toelichten. Als een patient (m/v) bewust de keuze maakt zichzelf op een SEH te melden vanwege een door hem/haar ervaren klacht dan vind ik dat in het kader van vraaggestuurde zorg zeer terecht. Iets anders is het als een patient niet op de hoogte is over de mogelijkheid de eigen dienstdoende huisarts te consulteren, dan is er een informatie of communicatie probleem.
Bovendien: wanneer ik als huisarts wordt gedwongen (diensten zijn verplicht voor herrregistratie) om op een SEH te werken om daar goedkoper de patienten te zien die de SEH als 'onterecht' bestempeld heeft, dan wil ik voor die productieverhoging ook wel de bijgaande financien ontvangen. Ik ken geen ziekenhuisspecialist die voor ons dienst-tarief in de ANW wil werken. En dat terwijl de eerste lijn voor 5% van het budget toch nog steeds 95% van de zorgvragen afhandelt. Met de huidige aangekondigde bezuinigingen heb ik echter weinig hoop op verbetering van ons tarief.
Maar waar het mijns inziens echt mis gaat, is de verhouding tussen zorgvraag en
zorgaanbod. Er zijn op de middellange termijn, simpelweg onvoldoende huisartsen in Nederland (zeker in de toekomst met de huidige demografische ontwikkelingen) om
alle zelfverwijzers die naar de SEH komen te helpen. Tenzij we parttime dag-huisartsen worden en fulltime dienst-huisartsen en dat lijkt me zeer onwenselijk! Dan hol je de kern van de huisartsgeneeskunde uit, namelijk de continuiteit en integrale zorg, en devalueer je de rol van de huisarts tot het niveau van een eerste jaars A(N)IOS SEH.
Ik pleit dan ook voor kleine huisartsenposten dichtbij de patient, die fysiek gescheiden blijven van het ziekenhuis en haar SEH, en de mogelijkheid van gezonde concurrentie tussen het zorgaanbod van beide instellingen met de vrije keuze van de patient als uitgangspunt.
Niels Rossen, waarnemend huisarts