Samenvatting
Doel
Het verband onderzoeken tussen fluor vaginalis bij volwassen vrouwen en het vόόrkomen in de vaginale flora van bèta-hemolytische streptokokken uit een andere lancefield-groep dan de B-groep.
Opzet
Patiënt-controleonderzoek.
Methoden
De patiënten waren vrouwen met chronische of persisterende fluorklachten waarvan door de huisarts een fluormonster was ingestuurd naar het medisch-microbiologisch laboratorium voor een volledige microbiologische kweek en onderzoek op bacteriële vaginose. De patiënten werden vanuit de reguliere diagnostiek in het onderzoek geïncludeerd. Controlepersonen waren vrouwen zonder klachten die een vaginaaluitstrijk ondergingen, geworven in 4 huisartspraktijken en onder ziekenhuispersoneel. Alle vrouwen waren 30-60 jaar oud en behoorden tot dezelfde huisartspatiëntenpopulatie in de regio Zwolle. De onderzoeksgroepen werden statistisch vergeleken wat betreft de percentages geïsoleerde potentieel pathogene micro-organismen inclusief bèta-hemolytische streptokokken en bacteriële vaginose.
Resultaten
Groep A-streptokokken werden gekweekt uit 49 (4,9%) van de 1010 patiëntmonsters en niet uit de 206 controlemonsters (p < 0,01). De aantallen gekweekte groep C-, -F- en -G-streptokokken waren laag en verschilden niet statistisch tussen de groepen patiënten en controlepersonen.
Conclusie
Bèta-hemolytische streptokokken van groep A waren geassocieerd met fluor vaginalis bij volwassen vrouwen. Voor een effectieve diagnose van fluor vaginalis is het noodzakelijk een volledige microbiologische kweek uit te voeren als de primaire therapie faalt. De huidige NHG-standaard en overige richtlijnen voor diagnostiek en behandeling van fluor vaginalis zouden hierop moeten worden aangepast.
artikel
Inleiding
Vulvovaginitis met fluor vaginalis is de meest voorkomende gynaecologische klacht op het huisartsenspreekuur.1 Naar schatting worden in Nederland om deze reden per jaar ongeveer 250.000 bezoeken aan de huisarts gebracht.
In de praktijkrichtlijn voor de diagnose en behandeling van fluor vaginalis van het Nederlands Huisartsen Genootschap (NHG) worden Candida albicans, bacteriële vaginose, Trichomonas vaginalis, Chlamydia trachomatis en Neisseria gonorrhoeae als de 5 gebruikelijke infectieuze oorzaken genoemd.2 De NHG-standaard raadt de huisarts aan om aanvullend op anamnese en lichamelijk onderzoek onderzoek op een fluormonster te doen in de eigen praktijk. Door middel van een aantal snelle microscopische testjes kan men proberen onderscheid te maken tussen C. albicans, T. vaginalis en bacteriële vaginose.3 Alleen bij verdenking op een seksueel overdraagbare aandoening wordt aanbevolen specifieke diagnostiek op C. trachomatis, N. gonorrhoeae en T. vaginalis aan te vragen. Een microbiologische kweek op meer dan alleen gisten wordt niet zinvol geacht. In de regel blijft de diagnostiek dan ook beperkt tot de 5 hierboven genoemde fluorverwekkers.4,5
Van fluormonsters van patiëntes door huisartsen ondanks de NHG-standaard ingestuurd aan ons laboratorium, vaak vanwege hardnekkige of recidiverende klachten, voeren wij een volledige bacterie- en gistkweek uit alsmede onderzoek op bacteriële vaginose. Het viel ons op dat uit deze kweken relatief vaak bèta-hemolytische streptokokken werden geïsoleerd van lancefield-groep A, C, F en G, dus niet van groep B. Van groep A-streptokokken is bekend dat ze fluorklachten kunnen veroorzaken bij kinderen en prepuberale meisjes.6,7 Bij volwassen vrouwen is het bewijs voor vaginale infectie door deze bacterie beperkt tot een aantal casusbeschrijvingen en 2 methodologisch niet geheel correcte studies met niet goed gedefinieerde controlegroepen.8-12 Bèta-hemolytische streptokokken groep C, F en G worden ook wel uit de vagina gekweekt, maar over hun rol bij fluorklachten is weinig bekend.13,14
Om te onderzoeken of er een verband is tussen ‘niet-groep B-streptokokken’ en fluor vaginalis bij volwassen vrouwen verrichtten wij een patiënt-controleonderzoek, waarin we nagingen of deze bacteriën vaker vóórkomen in de vaginale afscheiding van vrouwen voor wie de huisarts een kweek aanvraagt, dan in de vaginale flora van asymptomatische controlepersonen.
Patiënten en methode
Patiënten en controlepersonen
De studie werd uitgevoerd in de regio Zwolle na goedkeuring van het onderzoeksprotocol door de medisch-ethische toetsingscommissie van de Isala klinieken daar. Patiënten en controlepersonen werden geïncludeerd in de periode mei 2005-april 2007.
Patiënten waren vrouwen die hun huisarts consulteerden vanwege niet-bloederige vaginale afscheiding, die afwijkend was wat betreft hoeveelheid, kleur of geur, en die al dan niet gepaard ging met jeuk of irritatie in en rond de vagina, zoals gedefinieerd in de NHG-standaard ‘Fluor vaginalis’.2 De patiënte werd ingesloten in het onderzoek als de huisarts een fluormonster naar ons laboratorium instuurde voor microbiologische diagnostiek vaak vanwege de recidiverende of persisterende aard van de klachten of nadat de eerste behandeling met metronidazol of antigistmiddelen niet geholpen had. Herhaald ingestuurd onderzoek van dezelfde patiënte beschouwden we als een nieuw geval van fluor vaginalis als de periode tussen 2 afnames langer was dan 30 dagen en uit de door de arts verschafte klinische informatie niet bleek dat het om vervolgonderzoek ging.
Controlepersonen werden gedurende dezelfde periode prospectief in de studie ingesloten. In 4 huisartspraktijken in onze regio vroegen we middels een ‘informed consent’-procedure asymptomatische vrouwen die een afspraak hadden gemaakt voor het afnemen van een uitstrijkje ten behoeve van het bevolkingsonderzoek baarmoederhalskanker of ze toestemming wilden geven voor het tegelijkertijd afnemen van een vaginaaluitstrijk voor ons onderzoek. Daarnaast vroegen we asymptomatische vrijwilligers onder het personeel van ons ziekenhuis of ze bij zichzelf een vaginaaluitstrijk wilden afnemen volgens een door ons uitgegeven afname-instructie.
Patiënten en controlepersonen waren 30-60 jaar. Allen behoorden tot dezelfde regionale populatie huisartspatiënten.
In de periode voorafgaand aan het onderzoek stelden we vast dat uit ongeveer 6% van de vaginale kweken ingestuurd door huisartsen niet-groep B-bèta-hemolytische streptokokken werden geïsoleerd. Een verschil van 5% in percentages gevonden streptokokken tussen de onderzoeksgroepen beschouwden we als klinisch relevant. Om dat verschil aan te tonen met een tweezijdige toets met een onbetrouwbaarheidsdrempel (α) van 0,05 en een onderscheidingsvermogen (‘power’; β) van 0,80 zouden 204 patiënten en 204 controlepersonen vereist zijn.
Microbiologische methoden
Volgens de standaardprocedures voor fluordiagnostiek op ons laboratorium werd van elke vaginawat een algemene bacterie- en gistkweek uitgevoerd.15 Op een aantal relevante agarplaten werd materiaal van de vaginawat aangebracht in 3 opeenvolgende entstrepen, met een steeds lagere entdichtheid. De platen werden na incubatie beoordeeld op groei van bèta-hemolytische streptokokken, gisten, andere potentieel pathogene micro-organismen en overige flora. Kolonies werden als volgt semi-kwantitatief geteld: sporadisch (1-10 in de eerste entstreep), 1+ (> 10 alleen in de eerste entstreep), 2+ (groei in de eerste en de tweede entstreep) en 3+ (groei tot in de derde entstreep). Kolonies verdacht voor beta-hemolytische streptokokken werden gegroepeerd door middel van een latexagglutinatietest (Oxoid, Basingstoke, Groot-Brittannië). De overige identificaties werden uitgevoerd volgens standaardmicrobiologische methoden.
Daarnaast werd het ‘smerend’ preparaat dat na afname was gemaakt door de vaginawat af te strijken op een schoon voorwerpglaasje gekleurd volgens Gram en microscopisch beoordeeld op bacteriële vaginose volgens Nugent et al.16 Volgens dit scoringssysteem wordt de verhouding tussen morfologisch verschillende bacteriegroepen in het preparaat weergegeven in een getal, dat aangeeft of er sprake is van normale vaginale flora, matig verstoorde flora of bacteriële vaginose.
Statistische analyse
Voor de statistische berekeningen werden χ2-toetsen en de exacte toets van Fisher gebruikt; verschillen met een p-waarde < 0,05 golden als statistisch significant.
Resultaten
In totaal werden 1010 patiënten (mediane leeftijd: 39 jaar) en 206 controlepersonen (mediane leeftijd: 44 jaar) in het onderzoek ingesloten. Alle patiënten en controlepersonen woonden in de regio Zwolle.
Niet-groep B-streptokokken werden significant vaker aangetroffen in vaginakweken van patiënten dan van controlepersonen. Het verschil bedroeg 5,6% (tabel 1). Het verschil werd gemaakt door groep A-streptokokken (bij de patiënten: 4,9%), die in het geheel niet werden geïsoleerd uit de controlekweken.
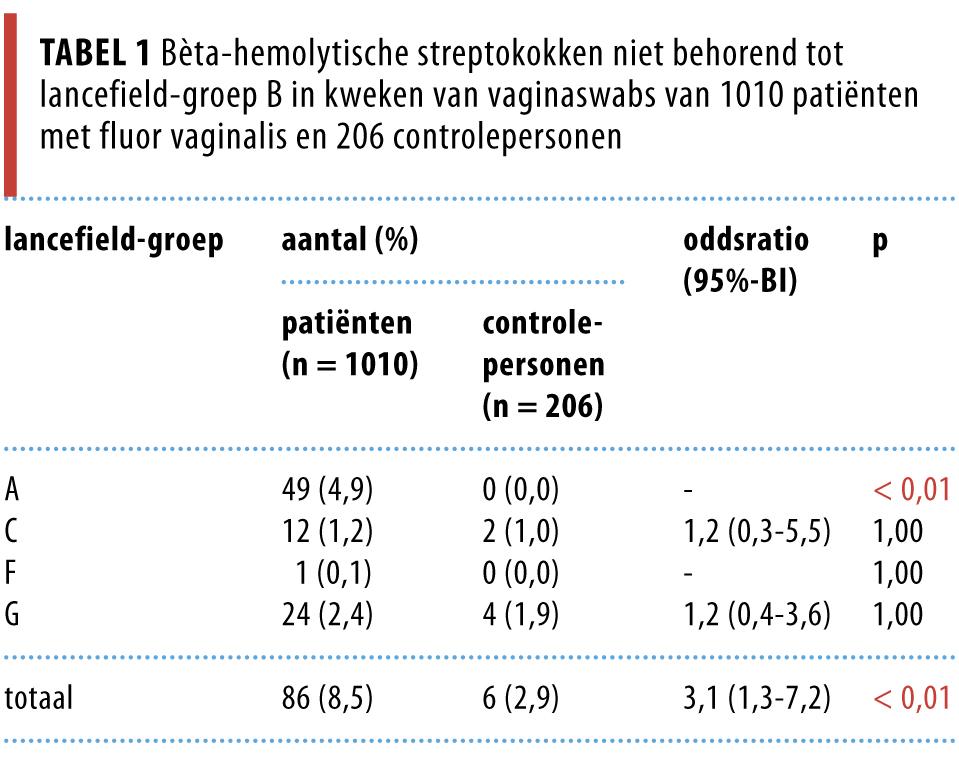
De percentages personen met geïsoleerde groep C-, -F- en -G-streptokokken verschilden niet tussen de patiënten- en de controlegroep. Dit gold ook voor deze 3 soorten opgeteld (patiënten: 37 (3,7%), controlepersonen: 6 (2,9%); p = 0,60).
De aantallen kolonies groep C-, F- en -G-streptokokken (tabel 2) in de kweken waren hoger voor de patiënten dan voor de controles, maar deze verschillen waren niet significant (p = 0,08; na verdeling van de waarden in 2 categorieën met als afkappunt ‘sporadisch’ en ‘> sporadisch’ was de p-waarde 0,05).
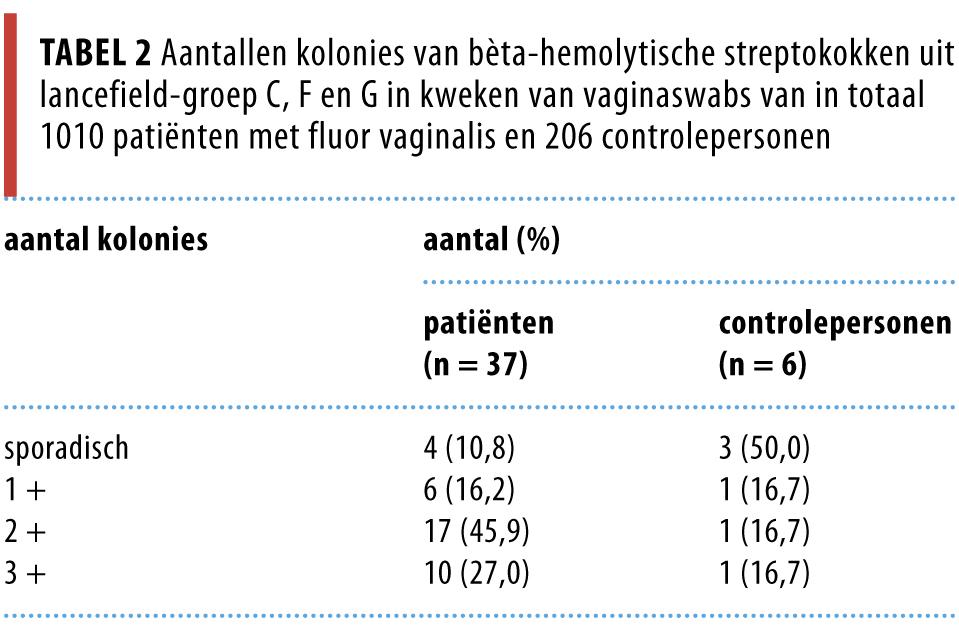
In de kweken van de controlepersonen waren de kolonieaantallen groep C-, -F- en -G-streptokokken in verhouding nooit hoger dan de totale hoeveelheid overige geïsoleerde flora. Bij 12 patiënten (32,4%) was dit wel zo (p = 0,10).
Gisten werden significant vaker aangetroffen bij patiënten dan bij controlepersonen (respectievelijk bij 28,2% en 14,6%; p < 0,01). C. albicans werd het vaakst gekweekt (bij 93,3% van de patiënten en 83,3% van de controlepersonen; p = 0,06), maar ook Candida glabrata, Candida guilliermondii, Candida inconspicua, Candida kefyr, Candida lusitaniae, Rhodotorula glutinis en Saccharomyces cerevisiae kwamen voor in de patiëntengroep. Bij 3 patiënten werden 2 verschillende soorten gist gekweekt.
Uit kweken van beide studiegroepen werd mengflora gekweekt, waaronder bacteriesoorten behorend tot de Enterobacteriaceae, nonfermenterende gramnegatieve staven en Staphylococcus aureus, in deze context allemaal van geringe klinische betekenis. Groep B-streptokokken (Streptococcus agalactiae) werden in gelijke percentages gevonden bij patiënten en controlepersonen, respectievelijk bij 12,3% en 11,3%. Haemophilus influenzae en Streptococcus pneumoniae, ook geassocieerd met fluor vaginalis, kwamen voor bij respectievelijk 4 en 2 patiënten en niet bij controlepersonen.
Bacteriële vaginose kwam significant vaker voor in de patiëntengroep (patiënten 29,0%, controlepersonen 9,2%; p < 0,01). Het resultaat ‘matig verstoorde flora’ kwam ongeveer even vaak voor in beide groepen. Van de patiënten had 49,1% normale flora versus 73,8% van de controlepersonen (p < 0,01). Bij 2 patiënten bij wie groep A-streptokokken werden geïsoleerd, werd ook bacteriële vaginose vastgesteld.
Beschouwing
In dit onderzoek concentreerden wij ons op de aanwezigheid van bèta-hemolytische streptokokken in fluor vaginalis, niet van groep B, om inzicht te krijgen in de rol van deze bacteriën bij deze aandoening. Van de niet-groep B-streptokokken werden groep A-streptokokken significant vaker aangetroffen bij de patiënten dan bij de controlepersonen zonder klachten.
De percentages groep C-, -F- en -G-streptokokken verschilden niet tussen de studiegroepen. Ook op grond van de kolonieaantallen was er geen verschil tussen patiënten en controlepersonen; hooguit zou men bij de controlepersonen op grond van de kolonieaantallen in verhouding tot de totale gekweekte flora de streptokokken eerder tot de normale flora rekenen. Het totale aantal kweken met groep C-, -F- en -G-streptokokken was echter te laag om hierover echt een conclusie te kunnen trekken.
Candida-species, met name C. albicans, zijn bekend als fluorverwekkers, maar worden ook aangetroffen in de vaginale flora van asymptomatische vrouwen. Percentages van 10-25% zijn bekend.17-19 De percentages groep B-streptokokken kwamen overeen met bekende kolonisatiepercentages bij zwangere vrouwen in Europa.20 Ook de prevalentie van bacteriële vaginose in ons onderzoek kwam overeen met eerdere studies.18-21 Wij vonden geen verband tussen het vóórkomen van groep A-streptokokken en bacteriële vaginose. Normale of licht verstoorde vaginale flora sluit de aanwezigheid van groep A-streptokokken dus niet uit, wat benadrukt dat voor het vaststellen van adequate therapie een volledige kweek noodzakelijk is.
Het feit dat onze resultaten voor een breed scala aan pathogenen overeenkwamen met elders gepubliceerde cijfers geeft aan dat onze afname- en kweektechnieken adequaat waren.
H. influenzae en S. pneumoniae worden niet tot de normale vaginale flora gerekend en zijn beiden beschreven als verwekkers van fluor vaginalis bij kinderen.22,23 Meer onderzoek is nodig om duidelijkheid te krijgen over hun rol bij fluorklachten bij volwassenen.12
Groep A-streptokokken kunnen de bovenste luchtwegen en de huid koloniseren en kunnen daarvandaan oppervlakkige en diepe infecties veroorzaken, zoals faryngitis, impetigo, roodvonk, kraamvrouwenkoorts, erysipelas, fasciitis necroticans, en postreumatische koorts.24 Fluorklachten door groep A-streptokken bij kinderen worden waarschijnlijk veroorzaakt door transmissie van de keel naar de huid.7 Deze bacteriën worden niet als normale bewoner van de vagina beschouwd, maar worden soms wel gevonden bij asymptomatische volwassen vrouwen.25-27 Ondanks de lage kolonisatieniveaus zijn ernstige gevallen beschreven van recidiverende fluor vaginalis.8-10 Er bestaan echter geen goed opgezette patiënt-controleonderzoeken hiernaar. In een retrospectief onderzoek werden de klinische gegevens van huisartspatiënten met positieve vaginakweken geanalyseerd en werd geconcludeerd dat groep A-streptokokken een rol speelden bij fluorklachten.11 De controlepersonen in dat onderzoek waren echter vrouwen met negatieve kweken die waarschijnlijk vergelijkbare klachten hadden als de patiënten. Gebaseerd op deze resultaten werd in een ander onderzoek hetzelfde geconcludeerd voor groep C- en -G- streptokokken.12
Groep C-, -F- en -G-streptokokken komen voor in de keel, op de huid, in het darmkanaal en ook in de vagina.13,14 Onze resultaten komen overeen met door anderen gevonden percentages (0-2%) bij symptomatische en asymptomatische vrouwen van alle leeftijden.6,13,28 De lage aantallen vragen om meer onderzoek naar de rol van deze bacteriën bij fluor vaginalis.
Conclusie
Uit ons onderzoek blijkt dat groep A-streptokokken in de diagnose van hardnekkige of recidiverende fluor vaginalis bij volwassen vrouwen als pathogeen moeten worden beschouwd. Bij dergelijke patiënten is het daarom noodzakelijk een volledige microbiologische kweek uit te voeren. Onze aanbeveling is de huidige richtlijnen voor de diagnose en behandeling van fluor vaginalis hierop aan te passen.
Leerpunten
-
Wij vonden in een patiënt-controleonderzoek dat groep A-streptokokken geassocieerd zijn met fluor vaginalis bij volwassen vrouwen.
-
Volgens de huidige richtlijnen voor de diagnose en behandeling van fluor vaginalis is het echter niet nodig laboratoriumdiagnostiek te doen naar andere oorzaken dan Candida albicans, Trichomonas vaginalis, bacteriële vaginose en eventueel Chlamydia trachomatis en Neisseria gonorrhoeae.
-
Groep A-streptokokken zijn al bekend als verwekker van fluorklachten bij kinderen, maar hun rol bij fluor vaginalis bij volwassen vrouwen was nog onbekend.
-
Bij hardnekkige of recidiverende fluorklachten is het dus noodzakelijk volledige microbiologische diagnostiek, inclusief kweek aan te vragen teneinde streptokokken als oorzaak te kunnen vinden.
-
Deze aanbeveling zou moeten worden opgenomen in praktijkrichtlijnen voor de diagnose en behandeling van fluor vaginalis.
Literatuur
-
Linden MW van der, Westert GP, Bakker DH de, Schellevis FG. Tweede Nationale Studie naar ziekten en verrichtingen in de huisartspraktijk. Klachten en aandoeningen in de bevolking en in de huisartspraktijk. Utrecht/Bilthoven: NIVEL/RIVM; 2004.
-
Dekker JH, Boeke AJP, Gercama AJ, Kardolus GJ, Boukes FS. NHG-Standaard Fluor vaginalis (Eerste herziening). Huisarts Wet. 2005;48:459-66.
-
Amsel R, Totten PA, Spiegel CA, Chen KC, Eschenbach D, Holmes KK. Nonspecific vaginitis. Diagnostic criteria and microbial and epidemiologic associations. Am J Med. 1983;74:14-22.
-
Bornstein J, Lakovsky Y, Lavi I, Bar-Am A, Abramovici H. The classic approach to diagnosis of vulvovaginitis: a critical analysis. Infect Dis Obstet Gynecol. 2001;9:105-11.
-
Spence D, Melville C. Vaginal discharge. BMJ. 2007;335:1147-51.
-
Donald FE, Slack RC, Colman G. Streptococcus pyogenes vulvovaginitis in children in Nottingham. Epidemiol Infect. 1991; 106: 459-465.
-
Stricker T, Navratil F, Sennhauser FH. Vulvovaginitis in prepubertal girls. Arch Dis Child. 2003;88:324-6.
-
Tonkovic-Capin V, Fleming MG, Kleven-Kranz K, Lund MR. Vulvovaginitis and perineal cellulitis due to group a streptococcus in an adult woman. Arch Dermatol. 2005;141:790-2.
-
Sobel JD, Funaro D, Kaplan EL. Recurrent group A streptococcal vulvovaginitis in adult women: family epidemiology. Clin Infect Dis. 2007;44:e43-5.
-
Ugurlu G, van der Houwen C, Brandenburg A, Schreuder I, Bogchelman D. Streptococcus pyogenes vaginitis in a postmenopausal woman. Eur J Obstet Gynecol Reprod Biol. 2008;138:115-6.
-
Lewis RF. Beta-haemolytic streptococci from the female genital tract: clinical correlates and outcome of treatment. Epidemiol Infect. 1989;102:391-400.
-
Dykhuizen RS, Harvey G, Gould IM. The high vaginal swab in general practice: clinical correlates of possible pathogens. Fam Pract. 1995;12:155-8.
-
Christensen KK, Christensen P, Flamholc L, Ripa T. Frequencies of streptococci of groups A, B, C, D, and G in urethra and cervix swab specimens from patients with suspected gonococcal infection. Acta Pathol Microbiol Scand [B] Microbiol Immunol. 1974;82:470-4.
-
Wort AJ. Observations on group-F streptococci from human sources. J Med Microbiol. 1975;8:455-7.
-
Isenberg HD. Clinical Microbiology Procedures Handbook, 2nd edn., Washington, DC, USA: American Society for Microbiology; 2004.
-
Nugent RP, Krohn MA, Hillier SL. Reliability of diagnosing bacterial vaginosis is improved by a standardized method of gram stain interpretation. J Clin Microbiol. 1991;29:297-301.
-
Bro F. Vaginal microbial flora in women with and without vaginal discharge registered in general practice. Dan Med Bull. 1989;36:483-5.
-
Eckert LO. Clinical practice. Acute vulvovaginitis. N Engl J Med. 2006;355:1244-52.
-
Sobel JD. Vulvovaginal candidosis. Lancet. 2007;369:1961-71.
-
Trijbels-Smeulders MA, Kollee LA, Adriaanse AH, Kimpen JL, Gerards LJ. Neonatal group B streptococcal infection: incidence and strategies for prevention in Europe. Pediatr Infect Dis. 2004;J 23:172-3.
-
Lamont RF, Morgan DJ, Wilden SD, Taylor-Robinson D. Prevalence of bacterial vaginosis in women attending one of three general practices for routine cervical cytology. Int J STD AIDS. 2000;11:495-8.
-
Cox RA, Slack MP. Clinical and microbiological features of Haemophilus influenzae vulvovaginitis in young girls. J Clin Pathol. 2002;55:961-4.
-
Macsween KF, Ridgway GL. The laboratory investigation of vaginal discharge. J Clin Pathol. 1998;51:564-7.
-
Spellerberg B, Brandt C. Streptococcus. In: Murray PR, Baron EJ, Jorgensen JH, Landry ML, Pfaller MA (eds) Manual of clinical microbiology. 9th edn., Washington, DC, USA: American Society for Microbiology; 2007:p 412-29.
-
Larsen B, Monif GR. Understanding the bacterial flora of the female genital tract. Clin Infect Dis. 2001;32:e69-77.
-
Mead PB, Winn WC. Vaginal-rectal colonization with group A streptococci in late pregnancy. Infect Dis Obstet Gynecol. 2000;8:217-19.
-
Morris CA. Seasonal variation of streptococcal vulvo-vaginitis in an urban community. J Clin Pathol. 1971;24:805-7.
-
Morris CA, Morris DF. Normal vaginal microbiology of women of childbearing age in relation to the use of oral contraceptives and vaginal tampons. J Clin Pathol. 1967;20:636-40.





Fluor en streptokokken
Met veel plezier hebben wij het artikel gelezen van Marjan Bruins et al. over de betekenis van groep A-streptokokken bij fluor vaginalis: eindelijk weer eens een onderzoek naar de in de huisartspraktijk veel voorkomende klacht fluor vaginalis. Bij deze klacht is de rol van een aantal pathogenen onomstreden: candida, trichomonas, Chlamydia en gonorroe. Bacteriële vaginose is geen infectie maar een dysbacteriose waarbij een scala aan anaërobe bacteriën de plaats heeft ingenomen van de normaal aanwezige lactobacillen. Van een aantal micro-organismen weten we dat ze regelmatig worden aangetroffen in de vaginale flora, zonder dat hun rol als pathogeen duidelijk is: voorbeelden zijn mycoplasma genitalis en streptokokken van groep A. Het onderzoek van Bruins et al is een goede aanzet voor de verheldering van de rol van streptococcen groep A bij het veroorzaken van fluor. Wij hebben echter een aantal kanttekeningen bij het onderzoek en vinden met name de conclusie dat de standaard van het NHG over ‘Fluor vaginalis’1 aangepast zou moeten niet in overeenstemming met de opzet en resultaten van het onderzoek. Wij vrezen dat als de aanbevelingen van de auteurs opgevolgd worden, dit zal leiden tot overdiagnostiek en overbehandeling. Hieronder beargumenteren wij waarom. Het onderzoek is een patiënt-controle onderzoek: dit design leent zich goed voor het onderzoeken van associaties maar niet voor het bestuderen van causale relaties. Dat streptokokken oorzaak zijn van de fluorklachten wordt door het onderzoek niet aangetoond, hooguit kan men zeggen dat de bacterie vaker voorkomt bij de vrouwen met fluorklachten. Dat laatste is echter niet zeker: daarvoor is nodig de selectie van patiënten (met fluor) en controles te bestuderen en te zien of dit om vergelijkbare groepen gaat. De beschrijving van de patiënten is summier: het gaat om vrouwen waarbij de ‘de huisarts een fluormonster naar ons laboratorium instuurde voor microbiologische diagnostiek vaak vanwege de recidiverende of persisterende aard van de klachten of nadat de eerste behandeling …. niet geholpen had’. De controles waren vrouwen die voor het maken van een uitstrijkje in het kader van het bevolkingsonderzoek naar de huisarts kwamen. Uit deze beschrijving is niet op te maken welke selectie heeft plaatsgevonden met name bij de samenstelling van de groep patiëntes. Of deze groep vergelijkbaar was met de controlegroep, is zo niet na te gaan. We missen informatie over belangrijke variabelen als leeftijd en het voorkomen van SOA-organismen (en de eventueel reeds ingezette behandeling daarvan) . Dit laatste wordt althans niet beschreven. De analyses zijn alleen univariaat uitgevoerd; de mogelijkheid om te controleren voor onevenwichtigheid in de verdeling van de variabelen tussen patiënten en controlegroep is daarmee niet benut. Dit maakt de conclusie over verschillen tussen de groepen aanvechtbaar. De in het onderzoek gevonden associatie tussen fluorklachten en streptococcen-A is een interessante. Een aanbeveling meer onderzoek te doen, om causaliteit te achterhalen zou een passende afsluiting van het artikel zijn geweest. Het advies om richtlijnen aan te passen en bij vrouwen met hardnekkige of recidiverende fluorklachten te gaan kweken op streptococcen is beslist een brug te ver. Dit suggereert impliciet dat behandeling zinvol is. Effecten van een behandeling zijn echter niet bekend. Bovendien kan het geven van antibiotica, gericht op streptokokken, weer andere problemen oproepen, zoals het ontstaan van een candida-vaginitis. Hiermee helpt men vrouwen van de regen in de drup.
Janny Dekker, huisarts / universitair hoofddocent, Academische Huisartsenpraktijk en Afdeling Huisartsgeneeskunde UMCG, Groningen
Joan Boeke, huisarts te Amsterdam
Froukje Boukes, huisarts te Schoonhoven en senior wetenschappelijk medewerker NHG
Literatuur
Dekker JH, Boeke AJP, Gercama AJ, Kardolus GJ, Boukes FS. NHG-Standaard Fluor vaginalis. Eerste herziening Huisarts Wet 2005; 48: 459-66.
Fluor en groep-A-streptokokken
Hartelijk dank voor uw reactie op ons onderzoek naar de rol van groep A-streptokokken in fluor vaginalis bij volwassen vrouwen. Het feit dat het hier gaat om “eindelijk weer eens onderzoek naar (…) fluor vaginalis” illustreert de moeilijkheidsgraad van dit type onderzoek met dit gevoelige onderwerp. Gezien de praktische beperkingen (het werven van controles, het verzamelen van complete klinische en patiëntgegevens) hebben wij met de best mogelijke onderzoeksopzet aangetoond dat het voor een restgroep patiëntes met ernstige fluorklachten, waar de gebruikelijke pathogenen niet in aanmerking lijken te komen, zinvol kan zijn volledig microbiologisch onderzoek te doen. Groep A-streptokokken, eerder als verwekker van fluor vaginalis genoemd in casusbeschrijvingen, kwam als mogelijke “nieuwe” pathogeen uit de cijfers. Wij zijn het met u eens dat een statistisch significant verband nog geen bewijs is van causaliteit; hiervoor is natuurlijk meer onderzoek nodig. Echter om de vergelijkbaarheid van de beide groepen zozeer ter discussie te stellen is enigszins te vergelijken met het zoeken van spijkers op laag water. Het feit dat de groep A-streptokokken niet voorkwamen in de controlegroep en wel bij een klein deel van de patiënten is een sterke aanwijzing dat deze verwekker bij dit kleine deel van de vrouwen met een hardnekkige fluor waarvoor de huisarts nadere diagnostiek wil een rol speelt bij het onderhouden van de klachten. Onderzoek naar het effect van de behandeling is nu de aangewezen stap. Terecht is de opmerking van Dekker et al. dat dan met die wetenschap een echte richtlijnaanpassing kan plaatsvinden. Wel is het benoemen van deze nieuwe bevinding een plaats in een richtlijn waard omdat ook artsen en patiënten zelf kunnen nadenken en in een uiterste geval kunnen besluiten om toch te behandelen met het risico van een candidaovergroei. Door gebrek aan evidence heeft ook een richtlijn niet altijd de waarheid in pacht en is overdacht afwijken soms een betere oplossing.
Marjan Bruins, researchmedewerker medische microbiologie,
Gijs Ruijs, arts-microbioloog, Isala klinieken, Laboratorium voor Medische Microbiologie en Infectieziekten, Zwolle,
Roger Damoiseaux, huisarts te Hattem.
Fluor en streptokokken
Even ter motivatie voor meer onderzoek: gisteren sprak ik een patiente die na 4 jaar klachten van afscheiding en pijn bij vaginale penetratie, eindeloos veel schimmelbehandelingen zonder kweken, er eindelijk een banale kweek werd verricht, waaruit de groep A-streptokok werd gekweekt en waarop zij na een antibioticabehandeling eindelijk van haar klachten af is. Reeds ruim een maand en na meerder keren geslachtsgemeenschap nog steeds geen klachten. Mijn interesse in dit onderzoek is gewekt! Ik bied mij aan voor het leveren van patiënten.
JM Bolt , arts seksuoloog, Erasmus MC
Fluor en streptokokken
Graag sluit ik mij aan bij de NHG-medewerkers, die terecht stellen dat er in dit onderzoek geen causaal verband tussen de aanwezigheid van GAS en persisterende fluor is aangetoond. Het bewijs kan slechts geleverd worden als gerichte antibiotische therapie tot verdwijning van de fluor zou leiden. Voorlopig is dat niet aangetoond en het ten onrechte behandelen van in fluorkweken aangetoonde bacterieën (anders dan de CT en de GO) is een zeer veel voorkomende fout in de huisartsenpraktijk en zelfs sommige gynaecologen doen het. De antibiogrammen van de bacterioloog op de kweekuitslag met hun bijgevoegde gevoeligheidskenmerken nodigen daartoe natuurlijk ook uit. Ik heb de microbioloog van mijn eigen ziekenhuis wel eens verzocht met dat laatste te stoppen om zo het onnodig gebruik van antibiotica bij deze vormen van aspecifieke vaginitis/vaginose tegen te gaan. Maar hij blijft het doen. Nader onderzoek naar de behandeling van deze zeer resistente aandoening moet overigens toegejuicht worden, want het is een echt 'crux medicorum', zo veel is zeker.
Cees Renckens, gyneacoloog, Hoorn