Samenvatting
- De afgelopen jaren hebben grote ontwikkelingen plaatsgevonden rondom de embryonale, perinatale en maternale gezondheid, gedreven door het besef dat een goede uitkomst van de zwangerschap bepalend is voor de levenslange gezondheid van moeder en kind.
- De focus is daarbij verschoven van de late zwangerschap naar de periconceptionele fase, met toegenomen aandacht voor persoonsgebonden, ook niet-medische, risicofactoren, prenatale screening en op termijn intra-uteriene behandelingen ten behoeve van de foetale gezondheid.
- De perinatale sterfte is gedaald, maar er zijn nog altijd grote verschillen tussen bevolkingsgroepen in de perinatale gezondheid, gerelateerd aan armoede.
- De maternale sterfte is ook afgenomen, maar het is een punt van zorg dat er steeds meer zwangeren met chronische ziekten zijn en dat de leefstijl van moeders ongezonder is geworden.
- De verloskundige zorg volgt steeds meer een integrale benadering, waarin multidisciplinaire zorgstandaarden, waardegedreven zorg, gezamenlijke besluitvorming met de zwangere en thuismonitoring de zorgkwaliteit verhogen en we de regie meer en meer bij de zwangere leggen.
artikel
De zorg rond de voortplanting van de mens is in transitie. Er is een groeiend besef dat een goede uitkomst van de zwangerschap bepalend is voor de levenslange gezondheid van moeder en kind. Deze ‘levensloopbenadering’ van gezondheid wordt het richtpunt van de verloskunde.
Talrijke ontwikkelingen die in het afgelopen decennium binnen de verloskunde zijn ingezet, zetten zich voort in de komende jaren. Wij bespreken in dit artikel een aantal van deze ontwikkelingen rondom embryonale, perinatale en maternale gezondheid, alsook in de organisatie van de zorg (tabel).

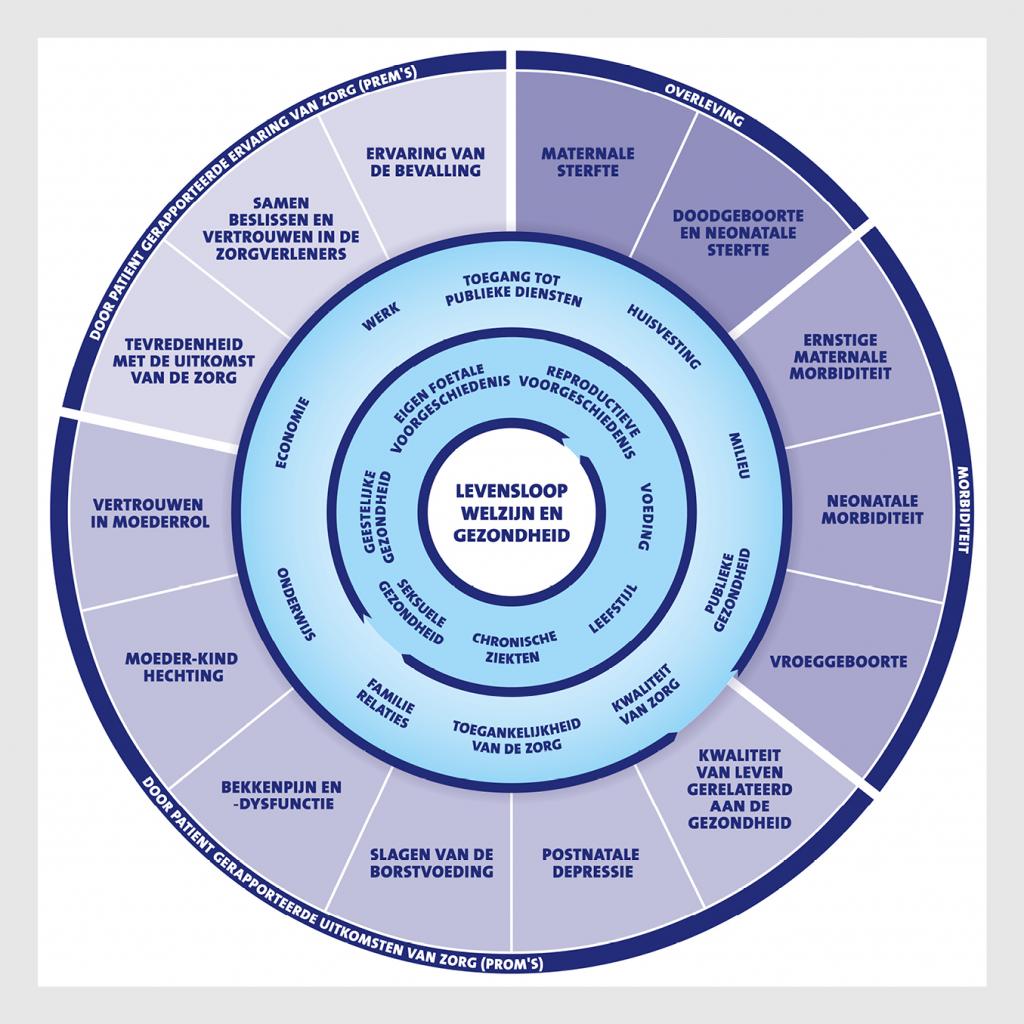
Het arsenaal aan uitkomsten dat ‘goede zorg’ definieert is daarbij gaandeweg breder geworden (figuur 1). Wij zullen illustreren dat een integrale benadering in de verloskundige zorg van de toekomst belangrijk is om al deze uitkomsten recht te doen. Een disciplineoverstijgende aanpak sluit aan bij het inzicht dat de gezondheid van moeder en kind tijdens de zwangerschap en rondom de bevalling een belangrijke graadmeter zijn voor de gezondheid tijdens de rest van hun leven.1
Embryonale gezondheid
Door toegenomen wetenschappelijke aandacht voor de embryonale ontwikkeling en de vroege placentatie weten we nu dat de embryonale gezondheid van groot belang is voor de levenslange gezondheid. Deze wetenschap stond aan de wieg van veel ontwikkelingen in de zorg voor het ongeboren kind de afgelopen jaren. Patiëntgebonden factoren, zoals gezondheidsvaardigheden en leefstijl, spelen een minstens even grote rol in een gezonde start van het leven als medische factoren. Op het grensvlak van de voortplantingsgeneeskunde en de verloskunde is daarom de algemene en specialistische preconceptiezorg ontstaan, met als doel om toekomstige ouders goed geïnformeerd en zo gezond mogelijk aan de zwangerschap te laten beginnen. Daarnaast zijn er belangrijke ontwikkelingen gaande in de vroege detectie van gezondheidsproblemen bij het embryo tijdens de zwangerschap. De invoering van prenatale screening naar aangeboren afwijkingen was van groot belang voor de gezondheid van toekomstige generaties.2 Voor screening op de syndromen van Down, Edwards en Patau kunnen zwangeren kiezen voor de zogeheten combinatietest; een echoscopische nekplooimeting met een bloedonderzoek. De niet-invasieve prenatale test (NIPT) wordt sinds 1 april 2017 ook als eerste screeningstest aangeboden, maar uitsluitend in het kader van een wetenschappelijke implementatiestudie: de TRIDENT-2-studie.3 Het overgrote deel van de zwangere vrouwen in Nederland kiest inmiddels voor screening naar een aantal structurele afwijkingen middels echografisch onderzoek rond de 20e week van de zwangerschap; de 20-weken-echo. Evenals andere vormen van prenatale screening valt de 20-weken-echo onder de Wet op het bevolkingsonderzoek. Op 3 juli 2019 kondigde de staatssecretaris van het ministerie van VWS aan dat de haalbaarheid verder wordt verkend van een landelijk onderzoek naar de invoering van echografische screening naar aangeboren afwijkingen bij een zwangerschapsduur van 13 weken.4
Bij het onderzoek naar de anatomie, de groei en de ontwikkeling van het embryo en de foetus worden steeds geavanceerdere beeldvormende technieken ingezet, zoals drie- en vierdimensionale echoscopie, foetale MRI en het ‘I-Space virtual-realitysysteem’ (figuur 2).5 Daarnaast kan de ontwikkeling van foetale organen worden gevolgd met ‘liquid biopsies’, waarmee foetaal RNA uit het bloed van de moeder wordt geanalyseerd. De vroegdiagnostiek naar afwijkingen bij de foetus opent in de komende jaren deuren naar de behandeling van het kind in utero. Er zijn belangrijke technologische innovaties op komst die foetale therapie mogelijk maken, zoals foetale chirurgie en ‘targeted genome editing’.

Het voert misschien te ver om te stellen dat het bevorderen van de embryonale ontwikkeling en de embryonale gezondheid nu al volledig geïnternaliseerd is in de beroepsuitoefening van gynaecologen en verloskundigen, maar in de komende jaren zal dit steeds meer aandacht krijgen. Daarmee zal de aandacht in de zorg en het wetenschappelijk onderzoek verschuiven van de late zwangerschap naar de periconceptionele periode en van de curatieve naar de preventieve zorg.
Perinatale gezondheid
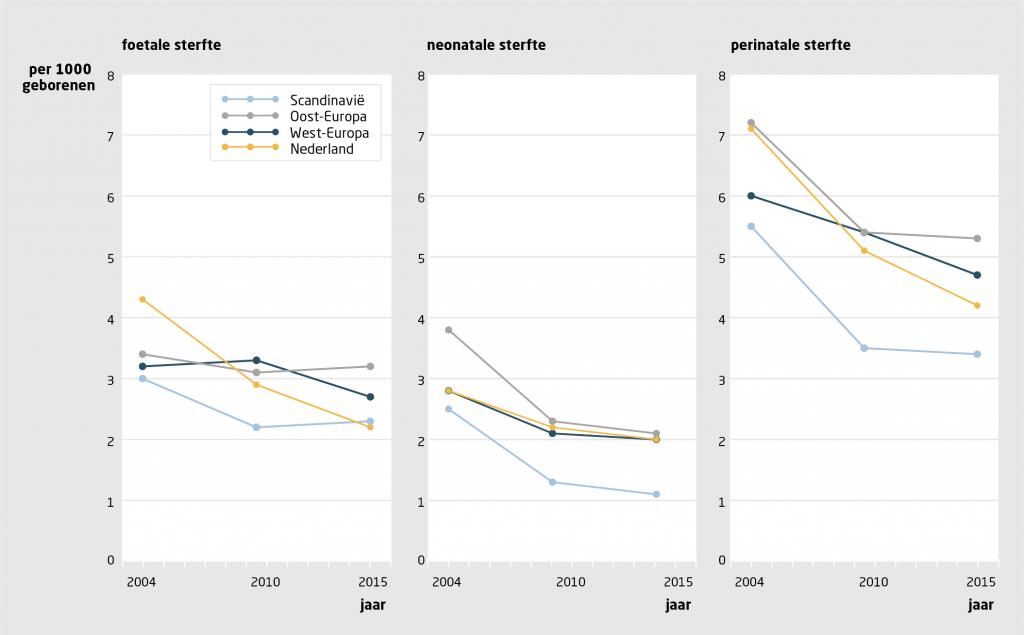
De minimale zwangerschapsduur om prematuur geboren kinderen actief te behandelen is de afgelopen jaren opgeschoven van 26 naar 24 weken.6 Wij verwachten dat deze ‘behandelgrens’ in de komende jaren verder vervroegd wordt en dat sommige prematuur geboren kinderen na een zwangerschap van minder dan 24 weken in aanmerking komen voor neonatale intensieve zorg. De foetale, neonatale en perinatale sterfte daalden in Nederland in de periode 2004-2015 (figuur 3). Daarmee neemt Nederland nu respectievelijk de 4e, 16e en 10e plek in op de Europese rangorde.7 Wij kunnen nog een voorbeeld nemen aan andere Europese landen en regio’s, zoals Scandinavië, waar de sterftecijfers lager liggen.7 Hoewel naast de perinatale sterfte ook de perinatale morbiditeit in Nederland daalde, heeft anno 2019 nog steeds 14% van de pasgeborenen geen goede start als het gaat om vroeggeboorte en foetale groeivertraging.8 Er zijn in Nederland grote verschillen tussen bevolkingsgroepen in de perinatale gezondheid, die onder meer gerelateerd zijn aan de socio-economische status en armoede. Het verkleinen van deze verschillen vraagt om politiek engagement van verloskundigen en gynaecologen.
Maternale gezondheid
De moedersterfte in Nederland daalde in de afgelopen jaren. Vooral de sterfte aan pre-eclampsie nam af door beter gebruik van magnesiumsulfaat en adequate bloeddrukverlagende behandeling. Na de invoering van de landelijkerichtlijn voor medicamenteuze pijnbestrijding tijdens de bevalling nam het gebruik van epiduraal analgesie sterk toe.9 Er kwam meer aandacht voor de betekenis van het beloop van de voortplanting en de zwangerschap voor de levenslange gezondheid van de moeder. Stoornissen van de voortplanting en de zwangerschap, zoals het polycysteus ovarium syndroom (PCOS), vroeggeboorte, zwangerschapshypertensie, pre-eclampsie en zwangerschapsdiabetes zijn geassocieerd met een verhoogd risico op hart- en vaatziekten en diabetes mellitus type 2 later in het leven. De voortplanting kan dus worden gezien als ‘stress-test’ voor de levenslange cardiometabole gezondheid van de vrouw. Dit biedt nieuwe kansen voor preventie, wat onder andere tot uiting kwam in de multidisciplinaire landelijke richtlijn ‘cardiovasculair risicomanagement na een reproductieve aandoening’.10 Deze richtlijn kan een belangrijke bijdrage leveren aan de genderspecifieke geneeskunde.
Ondanks het besef dat een gezonde zwangerschap van belang is gedurende het hele verdere leven, is de maternale gezondheid afgenomen en de leefstijl van moeders ongezonder geworden. Obstetrische en transgenerationele effecten van overgewicht zijn inmiddels een belangrijk punt van zorg. Er is in het zorgaanbod voor de aanstaande ouder en het gezin nog een veel te kleine plaats voor leefstijlgeneeskunde en preventie, maar dit zal in de komende jaren veranderen.
Een toenemend aantal vrouwen met chronische aandoeningen worden zwanger. De behoefte aan multidisciplinaire zorg rondom de zwangerschap neemt daardoor toe en in dat proces ontstaan er nieuwe aanpalende deelspecialismen, zoals ‘obstetrische interne geneeskunde’ en ‘gynaecardiologie’. Deze subspecialisatie vindt vooral plaats in de universitair medische centra, waar de zorg voor zwangeren met ernstige chronische ziekten zich naar onze verwachting zal concentreren. Tot dusver zijn er echter – in tegenstelling tot de zorg bij ernstige foetale problemen – nog geen goede afspraken over verwijzing van zwangeren met ernstige morbiditeit van de tweede- naar de derdelijnszorg.11
Organisatie en kwaliteit van zorg
Er is in het afgelopen decennium veel vooruitgang geboekt in deorganisatie en de kwaliteit van de zorg. Exact tien jaar geleden verscheen naar aanleiding van de hoge perinatale sterfte in Nederland het adviesrapport ‘Een goed begin’ van de Stuurgroep Zwangerschap en Geboorte. In dit rapport werden belangrijke aanbevelingen gedaan voor verbeteringen van de geboortezorg.12 Om richting te geven aan deze aanbevelingen, richtten de brancheorganisaties Bo Geboortezorg, Koninklijke Nederlandse Organisatie van Verloskundigen, Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG), Nederlandse Vereniging voor Kindergeneeskunde, Nederlandse Vereniging van Ziekenhuizen, Patiëntenfederatie Nederland en Zorgverzekeraars Nederland vervolgens het College Perinatale Zorg op.13 De samenwerking en de afstemming tussen de verschillende disciplines verbeterden om samen ‘integrale geboortezorg’ te leveren.
Integrale geboortezorg
Het dogma dat tijdens de zwangerschap en de geboorte een scherp onderscheid kan worden gemaakt tussen een laag en een hoog risico op complicaties is onjuist gebleken.14 De op risicoselectie gebaseerde ‘Verloskundige Indicatie Lijst’ heeft decennialang de samenwerking tussen de eerste- en tweedelijnsverloskunde bepaald, maar is verouderd. Zorg moet nu integraal worden geleverd, met maximale inzet van de beschikbare expertise in de zorgketen en op maat voor de vrouw. Om beter integraal te kunnen samenwerken organiseerden de verschillende disciplines zich regionaal in verloskundige samenwerkingsverbanden. De professionele standaard voor inhoud, organisatie en kwaliteit van integrale geboortezorg is op hoofdlijnen vastgesteld in de zorgstandaard ‘Integrale Geboortezorg’ en een bijbehorende set kwaliteitsindicatoren. Deze standaard en indicatoren zijn opgenomen in het kwaliteitsregister van Zorginstituut Nederland.
De multidisciplinaire ‘Preconceptie Indicatie Lijst’ beschrijft de inhoud en de uitvoering van de preconceptiezorg.15 In lokale en regionale perinatale audits wordt de zorg multidisciplinair geëvalueerd en waar mogelijk verbeterd aan de hand van casussen met een slechte zwangerschapsuitkomst. De komende jaren zal de verloskundige zorg verder ontschotten tot integrale zorg waarin individuele zorgpaden een steeds grotere rol gaan spelen. Predictiemodellen die met behulp van zowel medische als niet-medische persoonlijke karakteristieken de individuele risico’s van zwangeren schatten kunnen daarbij helpen.
Waardegedreven zorg
Het lopende programma ‘Uitkomstgerichte zorg’ van het ministerie van VWS heeft geleid tot verschillende initiatieven om tot waardegedreven geboortezorg te komen. Een voorbeeld daarvan is het project ‘bespreken uitkomsten zwangerschap met de zwangere’ (BUZZ). In dit project wordt in 7 regio’s in Nederland gestreefd naar meer ‘samen beslissen’ met de zwangere aan de hand van de uitkomsten die door het International Consortium for Health Outcome Measurement (ICHOM) als belangrijke uitkomst rondom de zwangerschap en de geboorte zijn gedefinieerd.16-18 Waardegedreven zorg richt zich op uitkomsten die er echt toe doen voor de patiënt.19 Behalve de medische uitkomsten van de zwangerschap zijn dat de kwaliteit van leven zoals die door de patiënt wordt gerapporteerd, sociale participatie en beleving van de zorg (zie figuur 1). De bekostiging van de verloskundige zorg is echter nog altijd monodisciplinair, gebaseerd op de kwantiteit van de geleverde zorg in plaats van uitkomsten. Dit kan innovatie in de weg staan. Er zijn inmiddels enkele regio’s die experimenteren met integrale bekostiging van de verloskundige zorg.
Wetenschappelijk onderzoek
Het ZonMw-programma ‘Zwangerschap en geboorte’ gaf een belangrijke impuls aan wetenschappelijk onderzoek naar verbeteringen in de geboortezorg. Het NVOG 2.0-consortium evalueerde interventies voor moeder en kind in tientallen landelijke gerandomiseerde trials, waarmee Nederland mondiaal een gidsland is geworden.
Verschuivingen binnen de keten
Een steeds groter deel van de zwangerschapscontroles en bevallingen vindt plaats in de tweede- en derdelijnszorg in plaats van in de eerste lijn. Het aantal thuisbevallingen daalde aanzienlijk, onder meer doordat vrouwen andere keuzes maakten en het aantal verwijzingen voor pijnstilling tijdens de bevalling toenam. Ook nam het absolute aantal interventies tijdens de baring toe, zoals inleidingen, ruggenprikken en keizersneden. Het aantal verloskundigen dat in ziekenhuizen werkt is fors toegenomen. Tegelijkertijd groeide het tekort aan – met name gespecialiseerde – verpleegkundigen, waardoor de capaciteit van de ziekenhuizen verder onder druk kwam te staan. Als alternatief voor de thuisbevalling werden tientallen eerstelijnsgeboortecentra opgezet, die erin slagen goede zorg te leveren.20
Sociale verloskunde
Er zijn in Nederland tussen bevolkingsgroepen grote verschillen in de perinatale gezondheid. Het nieuwe aandachtsgebied ‘sociale verloskunde’ richt zich op de patiëntgebonden determinanten van perinatale gezondheid, zoals armoede, huisvesting, voeding, leefstijl en toegang tot zorg (zie figuur 1).21 Beleidsmakers en politici hebben veel aandacht voor deze ontwikkelingen, zoals blijkt uit het actieprogramma ‘Kansrijke start’ waarin onder leiding van het ministerie van VWS gemeenten samenwerken met partijen uit de geboortezorg en de jeugdgezondheidszorg om de gezondheid in de eerste 1000 dagen van het leven te verbeteren en zo de kinderen van vandaag en de volwassenen van morgen betere kansen te bieden.22
Een technologische era
Tot slot kunnen we niet onbenoemd laten dat technologische ontwikkelingen en de digitalisering van de zorg grote veranderingen teweegbrengen, ook in de verloskunde. De zwangere krijgt meer regie over haar eigen zorg en over de digitale gegevensuitwisseling met en tussen de multidisciplinaire zorgprofessionals. De opmaat hiertoe is wellicht het onlangs gestarte Babyconnect, een landelijk actieprogramma voor gebruiksvriendelijke informatie-uitwisseling (www.babyconnect.org). Andere ontwikkelingen die de positie van de zwangere versterken zijn de ‘Persoonlijke Gezondheids Omgeving’, waardegedreven zorg, samen beslissen, digitale zorg en zelf- en telemonitoring.23 Door deze ontwikkelingen zal een substantieel deel van de zorg zich verplaatsen van het ziekenhuis naar de eigen omgeving van de zwangere. De zwangere is daarmee op weg om de onbetwiste hoofdrolspeler in de verloskunde te worden.
Literatuur
Steegers EA, Fauser BC, Hilders CG, et al., red. Textbook of obstetrics and gynaecology: a life course approach. Utrecht: Bohn Stafleu van Loghum; 2019.
Prenatale screening op down-, edwards- en patausyndroom en SEO. RIVM. 8 augustus 2019.
TRIDENT-2 (NIPT voor alle zwangeren). NIPT consortium. Geraadpleegd op 15 oktober 2019.
Blokhuis P; Ministerie van Volksgezondheid, Welzijn en Sport. Kamerbrief ‘Beleidsreactie verkenning 13-wekenecho’. 3 juli 2019.
Rousian M, Verwoerd-Dikkeboom CM, Koning AH, van der Spek PJ, Exalto N, Steegers EA. Innovatieve driedimensionale beeldvorming: kansen voor virtuele embryoscopie. Ned Tijdschr Geneeskd. 2010;154:A1606. Medline.
Richtlijn ‘Perinataal beleid bij extreme vroeggeboorte’. Utrecht: Federatie Medisch Specialisten; 2010.
Broeders L, Achterberg PW, Waelput AJM, et al. Afname van foetale en neonatale sterfte in Nederland: vergelijking met andere Euro-Peristat-landen in 2004, 2010 en 2015. Ned Tijdschr Geneeskd. 2019;163:D3667. Medline.
Waelput AJM, Sijpkens MK, Lagendijk J, et al. Geographical differences in perinatal health and child welfare in the Netherlands: rationale for the healthy pregnancy 4 all-2 program. BMC Pregnancy Childbirth. 2017;17:254. doi:10.1186/s12884-017-1425-2. Medline
Richtlijn ‘Medicamenteuze pijnbehandeling tijdens de bevalling’. Utrecht: Federatie Medisch Specialisten; 2008.
Richtlijn ‘Cardiovasculair risicomanagement na een reproductieve aandoening’. Utrecht: Federatie Medisch Specialisten; 2014.
Steegers E, Eggink AJ. Severe maternal morbidity requires regionalistion of obstetric critical care. BJOG. 2017;124:1254. doi:10.1111/1471-0528.14483. Medline
Een goed begin: veilige zorg rond zwangerschap en geboorte. Utrecht: Stuurgroep zwangerschap en geboorte; 2009.
Bonsel GJ, Birnie E, Denktas, S, Poeran J, Steegers EAP. Lijnen in de perinatale sterfte: signalementstudie ‘zwangerschap en geboorte’ 2010. Rotterdam: Erasmus MC; 2010.
Preconceptie indicatie lijst (PIL): ‘multidisciplinaire samenwerkingsafspraken’. Utrecht: College Perinatale Zorg; 2018.
Ontwikkeling uitkomstgerichte zorg 2018-2022. Den Haag: Ministerie van VWS; 2018.
Nijagal MA, Wissig S, Stowell C, et al. Standardized outcome measures for pregnancy and childbirth, an ICHOM proposal. BMC Health Serv Res. 2018;18:953. doi:10.1186/s12913-018-3732-3. Medline
Zweers M. Voorloper: bespreken uitkomst zwangerschap met de zwangere. Qruxx. 24 januari 2019.
Porter ME. What is value in health care? N Engl J Med. 2010;363:2477-81. doi:10.1056/NEJMp1011024. Medline
Geboortecentrum onderzoek: evaluatie van zorg in geboortecentra in Nederland. Den Haag: TNO; 2016.
Steegers EAP. Sociale verloskunde: gelijke kansen op een gezonde start. Ned Tijdschr Geneeskd. 2017;161:D2277. Medline.
Actieprogramma ‘kansrijke start’. Den Haag: Ministerie van VWS; 2018.
Van den Heuvel JF, Groenhof TK, Veerbeek JH, et al. eHealth as the next-generation perinatal care: an overview of the literature. J Med Internet Res. 2018;20:e202. doi:10.2196/jmir.9262. Medline





Compliment
Zeer mooie bespreking van de verworvenheden van de moderne voortplantingsgeneeskunde en oproep tot verdere verbetering.
prof. dr. J.M.W.M. Merkus, emeritus hoogleraar obstetrie/gynaecologie, UMC St Radboud
Preventie wettelijk vastleggen
Hierbij een wat verlate maar welgemeende reactie op het artikel van Arie Franx en Eric Steegers over de huidige situatie en de verworvenheden in de verloskunde. Wat een mooi overzichtsartikel hebben ze geschreven. De auteurs noemen het ZonMw-programma 'Zwangerschap en geboorte', de eerstelijnsgeboortecentra en ook het actie programma 'Kansrijke start', waarin onder leiding van het ministerie van VWS partijen uit geboortezorg en jeugdgezondheidszorg samenwerken om gezondheid in de eerste 1000 dagen van het leven te verbeteren en betere toekomstkansen te bieden.
Bij het lezen vroeg ik me af of de tijd nu niet rijp is om de preventie nu eens vast te leggen, niet via een regeringsvoorstel, maar via een wettelijk contract, waar volgende regeringen zich aan moeten houden om gestelde doelen te garanderen en vernietiging van geinvesteerd kapitaal te voorkómen. In dit voorstel kan de aanpak, zoals Franx en Steegers dit weergeven in het artikel, worden verwoord en dit zou ook langdurig (1 jaar) verlof voor moeders om hun kind een basis van veiligheid en hechting te geven en borstvoeding te kunnen faciliteren. Dat zou een einde maken aan de onwenselijke daling in de cijfers voor borstvoeding bij hervatting van het werk na 3 maanden (www.borstvoeding.com). Wanneer ook voor vaders de mogelijkheden voor verlof worden uitgebreid, zouden deze gezamenlijke maatregelen de gezondheid, veiligheid en hechting voor het jonge kind mijns inziens aanzienlijk kunnen verbeteren. In deze tijd van preventie past het om te investeren in gezondheid en voorkomen van ziekte. De feiten zoals vermeld in het artikel kunnen als uitgangspunt dienen voor een lobby bij de regering om dit voor een land als Nederland nu eens te regelen op een manier waarbij dit niet afhankelijk is van steeds weer een nieuwe regeringscoalitie, maar contractueel vastligt over een langere periode van bijvoorbeeld 10 jaar.
Ben Semmekrot, kinderarts, Canisius-Wilhelmina Ziekenhuis