Samenvatting
Doel
Het onderzoeken van provinciale verschillen in perinatale sterfte en het bepalen van de invloed daarop van verschillende risicofactoren, waaronder de reistijd van huis naar het ziekenhuis tijdens de baring.
Opzet
Cohortonderzoek.
Methode
Het onderzoek had betrekking op 1.242.725 eenlinggeboorten in Nederland in de periode 2000-2006 die waren vastgelegd in de Perinatale Registratie Nederland. Met logistische regressieanalyse werd bepaald of perinatale sterfte gerelateerd was aan provincie, waarbij rekening werd gehouden met risicofactoren zoals leeftijd, pariteit, etniciteit, sociaaleconomische status, en met zorgfactoren waaronder het moment waarop de zwangere in prenatale zorg kwam en de reistijd.
Resultaten
De perinatale sterfte in Nederland was 9,9 per 1000 geboorten. De provincies met de hoogste sterftecijfers waren Friesland (11,3‰), Groningen (11,1‰), Zeeland (10,6‰) en Flevoland (10,4‰). Noord-Brabant (9,2‰) en Limburg (9,2‰) hadden de laagste sterftecijfers. Deze verschillen waren significant verhoogd voor Friesland met een oddsratio van 1,16 (95%-BI: 1,05-1,28) en voor Groningen met een oddsratio van 1,13 (95%-BI: 1,02-1,26). Laat beginnen met prenatale zorg, bij een zwangerschapsduur van ≥ 18 weken, was een belangrijke risicofactor voor sterfte (gecorrigeerde oddsratio 1,8 (95%-BI: 1,7-1,8)). Daarnaast kon een lage sociaaleconomische status deels de verhoogde sterftekans in de provincie Groningen verklaren.
Een reistijd van ≥ 20 min naar het ziekenhuis bleek een onafhankelijke risicofactor voor perinatale sterfte. Gemiddeld reisde 19% van de vrouwen ≥ 20 min. In de provincies Groningen, Friesland, Flevoland en Zeeland varieerde dit van 32-36%. De gecorrigeerde oddsratio van reistijd was 1,7 (95%-BI: 1,6-1,7).
Conclusie
De perinatale sterfte verschilde per provincie. Dit verschil was te verklaren door een langere reistijd naar het ziekenhuis tijdens de baring. Ook het laat beginnen met prenatale zorg en een lage sociaaleconomische status beïnvloedden het sterftecijfer. Deze risicofactoren moeten dan ook aandachtspunten zijn voor registratie, onderzoeken, audit en beleid (concentratie van zorg).
artikel
Inleiding
De perinatale sterfte in Nederland verschilt per regio. Zowel de foetale als de neonatale sterfte waren in de periode 2000-2004 in de rurale noordelijke regio relatief hoog ten opzichte van andere regio’s.1 Daarnaast was de perinatale sterfte verhoogd in de grote steden, en dan vooral in de ‘prachtwijken’, wijken die vanwege de opeenstapeling van maatschappelijke, sociale en medische problemen van de bewoners extra aandacht van de overheid genieten en daarom ook wel ‘aandachtswijken’ worden genoemd.2
Ongelijkheid in perinatale uitkomsten tussen regio’s of tussen rurale en stedelijke gebieden is ook beschreven in andere nationale en internationale studies.3-7 Daarnaast zijn demografische en sociaaleconomische risicofactoren voor perinatale sterfte bekend, zoals de leeftijd van de vrouw, pariteit, etniciteit en sociaaleconomische status (SES).7,8 Uit eerder Nederlands onderzoek bleek dat de regionale verschillen vooral zichtbaar zijn als er tijdens de baring overdracht nodig is van de eerstelijns- naar de tweedelijnszorg, en bij de vrouwen die al bij de start van de baring onder zorg van de tweede lijn waren.1
Naar de invloed op perinatale sterfte van risicofactoren die betrekking hebben op de zorgverlening, is ook onderzoek verricht.9 Ons verloskundig systeem onderscheidt zich door een relatief hoog percentage thuisbevallingen in vergelijking met de ons omringende landen. Het sterfterisico is echter laag bij vrouwen die thuis bevallen zijn, namelijk 0,4 per 1000 geboorten.10,11 Ook als de baring buiten kantooruren plaatsvindt is dat een extra risicofactor voor perinatale sterfte.12,13 Daarnaast is recent aangetoond dat een langere reistijd naar het ziekenhuis, van ≥ 20 min, bij aterm bevallen vrouwen verband houdt met een hogere mortaliteit en morbiditeit tijdens en kort na de bevalling.14,15
De vraagstelling van dit onderzoek was: zijn er provinciale verschillen in perinatale sterfte en zo ja, welke risicofactoren verklaren die verschillen tussen de provincies?
Patiënten en methode
Wij onderzochten alle eenlingzwangerschappen uit de periode 2000-2006 uit het gekoppelde bestand van de perinatale registraties van verloskundigen, gynaecologen en kinderartsen in Nederland: de Perinatale Registratie Nederland (PRN).16,17 3.715 vrouwen (0,3%) werden geëxcludeerd omdat hun postcode niet correct was; het totale onderzoeksbestand bestond uit 1.242.725 geboorten.
De uitkomstmaat was de perinatale sterfte vanaf 22 weken zwangerschapsduur tot en met de eerste levensweek. De perinatale sterfte werd daarnaast onderverdeeld in de foetale sterfte (ante partum en durante partu) en de vroeg-neonatale sterfte, in de eerste levensweek.
De onderzochte risicofactoren voor perinatale sterfte waren de leeftijd van de vrouw (< 20 of ≥ 35 jaar), pariteit (0 of 2+), niet-westerse etniciteit, het hebben ondergaan van een fertiliteitsbehandeling, laat beginnen met prenatale zorg, namelijk bij ≥ 18 weken zwangerschapsduur, hypertensie, lage SES en lage urbanisatiegraad.7,18 De SES en de urbanisatiegraad werden bepaald op basis van de 4-cijferige postcode van de woonplaats van de vrouw.1,7
Om de reistijd te bepalen, berekenden we de tijd die nodig is om per auto van het woonadres van de vrouw naar het ziekenhuis te gaan. Hierbij maakten we gebruik van de postcodes. Daarnaast hielden we rekening met het wegennetwerk en met snelheidsbeperkingen. Op basis van vorig onderzoek werd de reistijd ingedeeld in (a) geen reistijd (voor thuisbevallingen), (b) 0-19 min (referentiecategorie) en (c) 20 min of langer.14,15 De overige zorgfactoren waren het aantal ziekenhuizen met afdelingen verloskunde per provincie, de risicoselectie (waarbij een laag risico betekende dat de zwangere vóór het begin van de baring was geselecteerd voor thuisbevalling of poliklinische bevalling onder begeleiding van een verloskundige en een hoog risico dat de zwangere vóór het begin van de baring door de gynaecoloog werd begeleid),10 het tijdstip van de bevalling (binnen of buiten kantooruren) en de plaats van de bevalling (thuis of in het ziekenhuis).1
Statistische analyse
We beschreven per provincie de uitkomstmaten ‘totale perinatale sterfte’, ‘foetale sterfte’ (ante partum of durante partu) en ‘vroeg-neonatale sterfte’. Voor de multivariate analyse van de reistijd excludeerden wij vrouwen die op de Waddeneilanden woonden (n = 1.863) Hun lange reistijd zou namelijk een vertekend beeld opleveren van de reistijd in de noordelijke provincies, met name in Friesland.19 Het aantal sterftes in deze groep was 23.
De verdeling van verschillende risico- en zorgfactoren per provincie werden beoordeeld met de χ2-toets. Met univariate analyse keken wij naar de bijdrage van de hierboven genoemde risicofactoren op de totale perinatale sterfte. Hierbij werden de oddsratio’s en de 95%-BI’s van de risicofactoren bepaald. Vervolgens werd via een multivariate analyse rekening gehouden met alle risicofactoren. Daarnaast werden de effecten van de risicofactoren in relatie tot de provincieverschillen apart en in samenhang geanalyseerd via een stapsgewijze methode.
In een subanalyse werden alleen vrouwen betrokken die thuis bevallen waren en dus niet gereisd hadden of die minder dan 20 min gereisd hadden. Data werden geanalyseerd met het statistische pakket SAS 9.2 (SAS Institute Inc., Cary, NC, VS).
Resultaten
In tabel 1 is de perinatale sterfte voor eenlinggeboorten weergegeven voor de 12 provincies. De totale perinatale sterfte was 9,9 per 1000 geboorten en verschilde significant per provincie. In de provincies Friesland en Groningen was de perinatale sterfte het hoogst (respectievelijk 11,3 en 11,1‰) en in de provincies Noord-Brabant en Limburg was de perinatale sterfte gemiddeld het laagste (beide 9,2‰). Naast Friesland en Groningen hadden Zeeland (10,6‰) en Flevoland (10,4‰) ook verhoogde perinatale sterftecijfers. Zowel de provincies met de hoogste als met de laagste sterfte zijn dunbevolkt. In de foetale en vroeg-neonatale sterfte waren ook significante provinciale verschillen zichtbaar.
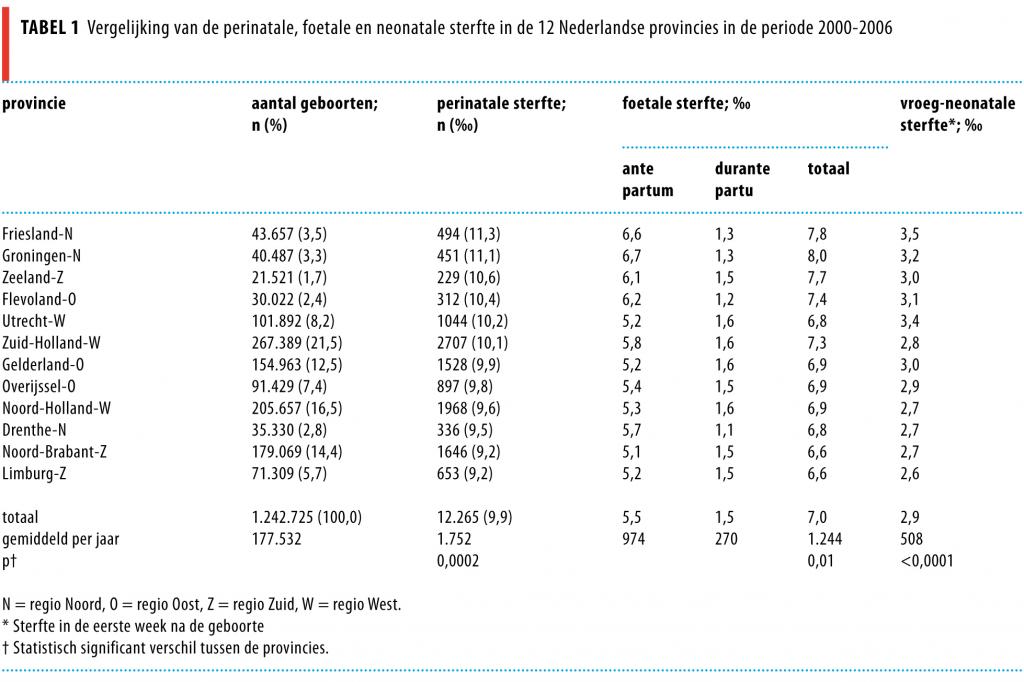
In tabel 2 zijn risicofactoren voor perinatale sterfte weergeven per provincie. Bij alle risicofactoren waren er significante verschillen tussen de provincies. De provincie Groningen werd gekenmerkt door een bijna 2 maal zo hoge prevalentie van vrouwen met een lage SES. De 4 provincies met een verhoogde perinatale sterfte werden gekenmerkt door meer vrouwen die zich pas laat tot een zorgverlener wendden voor prenatale zorg (16-21% ten opzichte van 13% gemiddeld). De 2 provincies met de hoogste perinatale sterfte onderscheidden zich tevens door een hoger percentage van zwangeren met hypertensie, een lager percentage niet-westerse vrouwen en een hoger percentage zeer rurale gebieden. De 2 provincies met de laagste perinatale sterfte onderscheidden zich wat risicofactoren betreft niet duidelijk van de andere provincies: er waren alleen minder vrouwen met een lage SES.
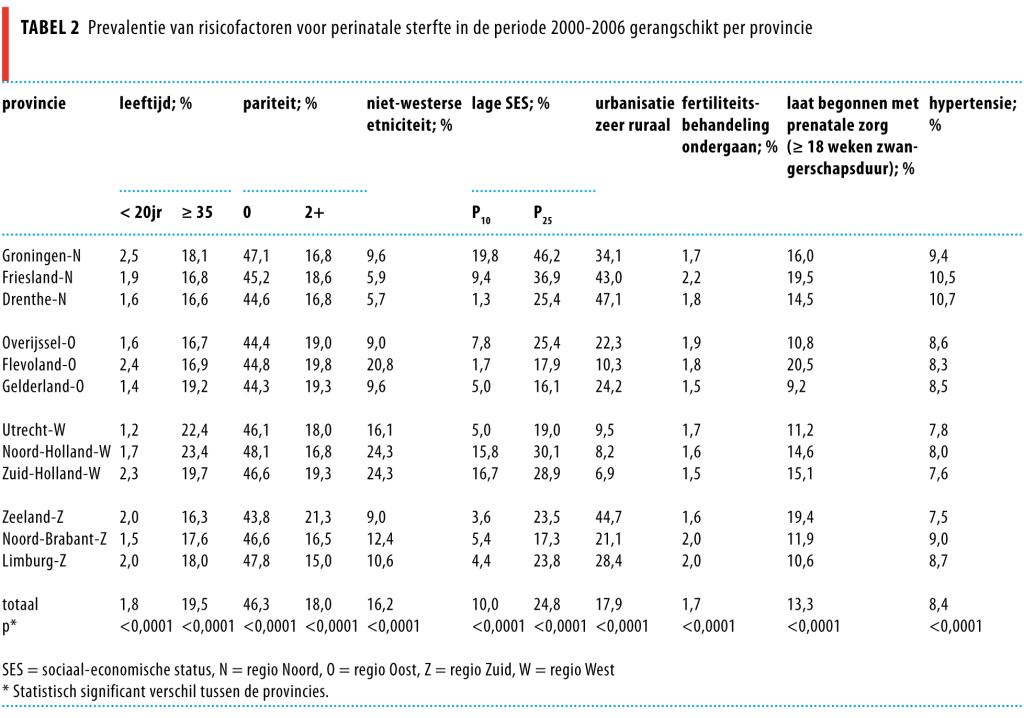
Tabel 3 beschrijft de perinatale zorgfactoren per provincie. In Friesland, Groningen, Zeeland en Flevoland was het percentage vrouwen met een verhoogd risico bij het begin van de baring hoger en waren er minder geplande thuisbevallingen. Daarnaast viel op dat de reistijd langer was en dat er een geringer aantal ziekenhuizen was. In de provincies Overijssel en Gelderland waren veel thuisbevallingen.
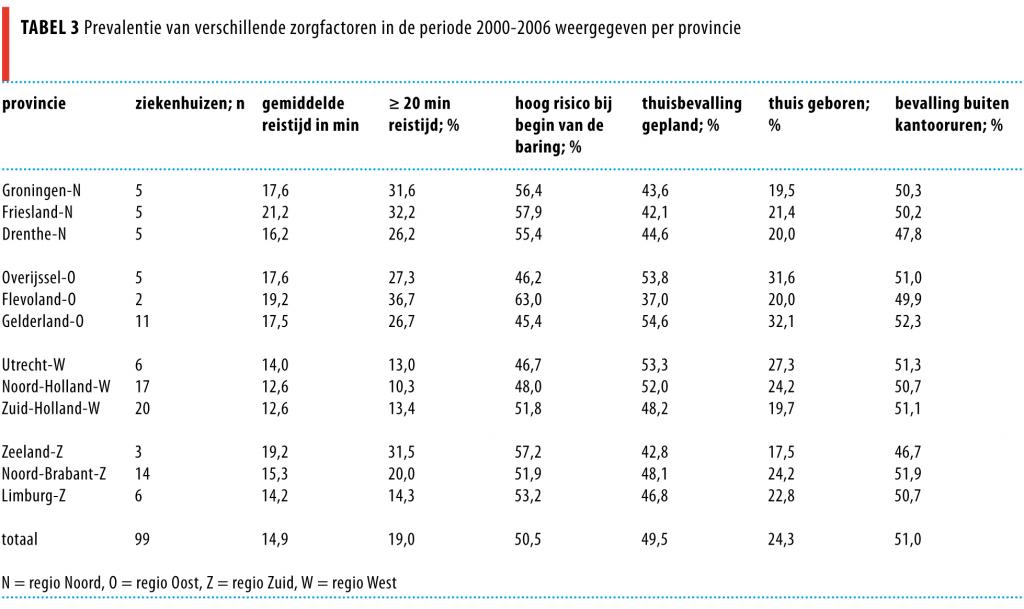
In vergelijking met de provincie met een gemiddelde sterftekans (Gelderland) hadden vrouwen in Friesland een ongecorrigeerde perinatale sterftekans (oddsratio) van 1,16 (95%-BI: 1,05-1,28) en in Groningen 1,13 (95%-BI: 1,02-1,26) (tabel 4). Vrouwen in Noord-Brabant hadden een verlaagde kans van 0,93 (95%-BI: 0,87-0,999).
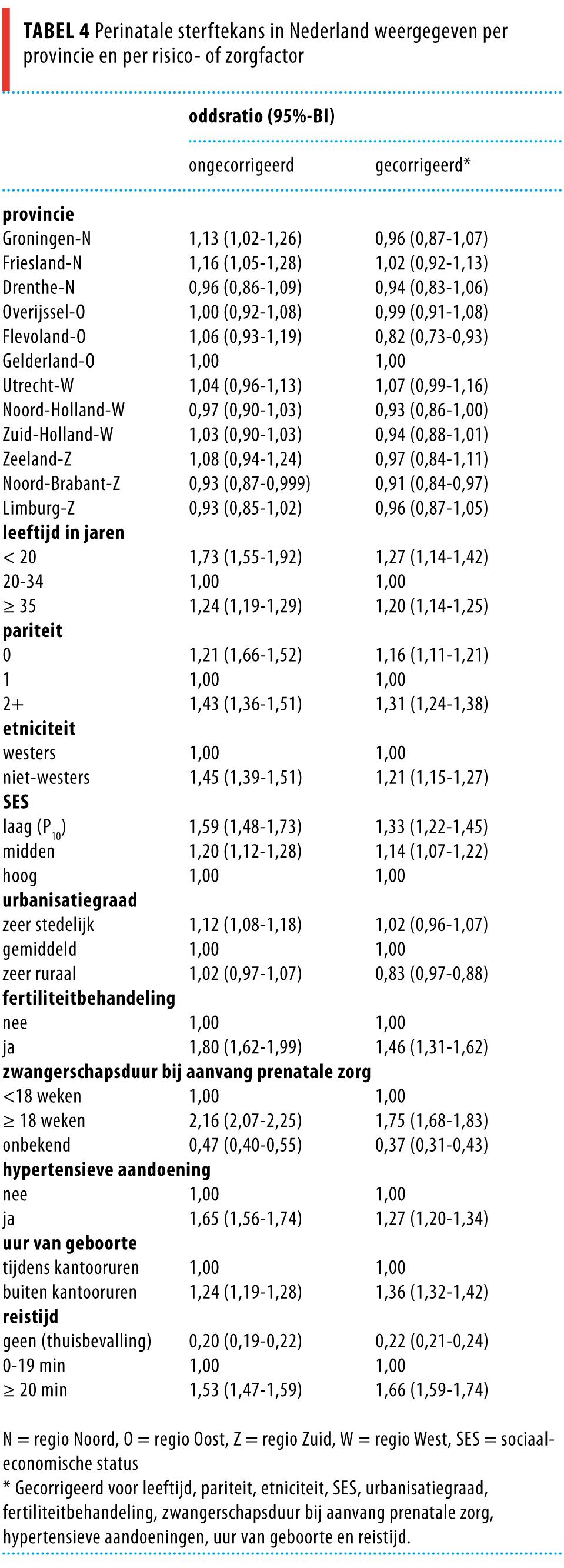
Indien de langere reistijd en de SES niet aan het multivariate regressiemodel werden toegevoegd, was er nog steeds een provincieverschil aanwezig: Groningen 1,12 (95%-BI: 1,00-1,24) en Friesland 1,16 (95%-BI: 1,04-1,28). In de provincie Groningen kon de lage SES een deel van de verhoogde sterftekans verklaren; de oddsratio was na aanvullende correctie voor SES in Groningen verlaagd tot 1,09 (95%-BI: 0,98-1,21); in Friesland was het verschil dan nog wel significant (data niet getoond).
Na correctie voor alle risico- en zorgfactoren inclusief reistijd (zie tabel 4) was het verschil tussen de provincies niet meer aanwezig (Groningen 0,96 (95%-BI: 0,87-1,07) en Friesland 1,02 (95%-BI: 0,92-1,13)).
De gecorrigeerde oddsratio van lange reistijd (≥ 20 min) was 1,7 (95%-BI: 1,6-1,7). Naast reistijd was het laat beginnen met prenatale zorg (≥ 18 weken zwangerschapsduur) een belangrijke risicofactor voor perinatale sterfte (oddsratio: 1,8; 95%-BI: 1,7-1,8).
Indien de onderzoekspopulatie werd beperkt tot vrouwen die op minder dan 20 min reisafstand woonden van het ziekenhuis waar de bevalling plaatsvond (n = 996.652), waren er alleen ongecorrigeerde verhoogde sterfterisico’s in de westelijke provincies, dat wil zeggen in Utrecht, Noord-Holland en Zuid-Holland.
Beschouwing
Er waren provinciale verschillen in perinatale sterfte in Nederland. In de periode 2000-2006 was de sterfte in de provincies Friesland, Groningen, Zeeland en Flevoland het hoogst en in de provincies Noord-Brabant en Limburg het laagst. Die verschillen naar provincie golden zowel voor de sterfte ante partum als voor de vroeg-neonatale sterfte.
Laat beginnen met prenatale zorg (≥ 18 weken zwangerschapsduur) en langere reistijd naar het ziekenhuis (≥ 20 min) waren belangrijke risicofactoren voor perinatale sterfte. Lage sociaaleconomische status verklaarde deels de verhoogde sterftekans in de provincie Groningen. De provinciale verschillen werden echter geheel bepaald door de lange reistijd naar het ziekenhuis.
De gevonden verbanden in dit observationele onderzoek zijn mogelijk niet causaal. Ook andere factoren die we niet hebben gemeten, zouden de onderliggende oorzaak kunnen zijn. Dat gaat dan mogelijk om zowel karakteristieken van de vrouw (zoals sociaaleconomische factoren) als om aspecten van de organisatie en uitvoering van de zorg, factoren die wel een samenhang hebben met reistijd.
De langere reistijd, het laat beginnen met prenatale zorg en de lage SES vormen evenwel aandachtspunten voor organisatie en beleid van de verloskundige zorg in Nederland.
Andere studies
Er zijn ook al eerder regionale verschillen gevonden in de perinatale sterfte in Nederland. 1,5,6 En uit een studie in Japan bleek dat de sterfte hoger is in de rurale gebieden in vergelijking met de meer urbane gebieden.4 Ook zijn er 2 studies uitgevoerd in een regio van het Verenigd Koningrijk naar de relatie tussen een lange reistijd en de sterfte; hierbij werd geen relatie vastgesteld.21,22 Recent is deze relatie in Nederland wel gevonden bij aterm bevallen vrouwen.14,15
Kracht en beperkingen
Een sterke kant van deze studie is de omvang van de database: 1,2 miljoen vrouwen en 7 volledige jaren van registratie. Bij een uitkomstmaat die weinig voorkomt, zoals perinatale sterfte, zijn bestanden van meerdere jaren nodig om verschillen en effecten van risicofactoren te kunnen aantonen.20 In dit onderzoek is de best mogelijke benadering gebruikt van de tijd die nodig is om in Nederland vanuit huis met een auto het ziekenhuis te bereiken. De berekende reistijd blijft echter een schatting van de werkelijke reistijd. Vooral bij files in de westelijke provincies kan dit een onderschatting hebben opgeleverd.
4% van de geboorten ontbrak in de landelijke perinatale registratie. Ongeveer 2% van deze geboorten vond plaats onder leiding van een verloskundig actieve huisarts en 2% bij de niet-registrerende verloskundige praktijken. 18 Meer dan 99% van de ziekenhuizen (tweede en derde lijn) registreert. Het is waarschijnlijk dat de verloskundig actieve huisartsen vooral in rurale gebieden praktiseren en dit zou een kleine vertekening kunnen geven. Echter, bij perinatale sterfte is het zeer waarschijnlijk dat de vrouw naar de tweede of derde lijn is doorverwezen en dus onderdeel was van deze studie.
Het was met name voor vrouwen die tijdens de baring wisselen van zorgverlener (van eerste lijn naar tweede of derde lijn) niet bekend op welk moment tijdens het baringsproces de eventuele reis plaatsvond. Deze informatie wordt niet vastgelegd in de Perinatale Registratie Nederland. Andere beperkingen van deze studie zijn dat de SES niet op persoonsniveau werd gemeten en dat daardoor mogelijk de invloed van SES werd onderschat. Ook zijn de oorzaken van perinatale sterfte nog niet opgenomen in de PRN, waardoor deze niet in de analyses konden worden betrokken.
Implicaties en verder onderzoek
Het rapport ‘Een goed begin. Veilige zorg rond zwangerschap en geboorte’ van de Stuurgroep Zwangerschap en Geboorte stelt dat preconceptiezorg en het tijdig in zorg komen, namelijk vóór een zwangerschapsduur van 12 weken, in het algemeen van belang zijn.23 In Groningen lijkt daarnaast aanvullend beleid zinvol voor het hoge percentage zwangere vrouwen met een lage SES. Naar analogie van de achterstandstarieven in de grote steden, waarbij verloskundigen een financieringstoeslag krijgen voor de werklast die praktijkvoering in de achterstandwijken met zich meebrengt, zouden ook hier passende tarieven moeten komen, bijvoorbeeld op basis van de postcode.
Voor vrouwen met een laag risico, die op 20 min of meer van het ziekhuis wonen, zou een indicatie voor het ziekenhuis als plaats van de bevalling (plaatsindicatie) in de Verloskundige Indicatielijst opgenomen kunnen worden. Bij de planning en fusies van ziekenhuizen wordt nu rekening gehouden met het aantal inwoners, de bereikbaarheid en de toegankelijkheid van de zorg. Een aanbeveling uit dit onderzoek is dat voor de verloskunde hierbij de 20 min reisduur als criterium wordt meegewogen. Het toenemen van de reistijd bij een fusie van tweedelijnsziekenhuizen ter concentratie van de zorg kan mogelijk het voordeel van het kunnen aanbieden van 24-uurs-specialistische zorg negatief beïnvloeden.24
Het verdient aanbeveling om in de perinatale registratie bij overdracht van de zorg tijdens de baring de vertrekplaats en de begin- en eindtijd van de reis te documenteren om verder onderzoek mogelijk te maken.
Verder onderzoek kan plaatsvinden tijdens de lokale en regionale auditbesprekingen, waarbij alle betrokken zorgverleners het hele proces van zwangerschap, bevalling en neonatale periode systematisch analyseren op substandaard factoren als er sprake was van perinatale sterfte (zie www.perinataleaudit.nl). De betekenis van lange reistijd en het laat beginnen met prenatale zorg zouden als aandachtspunt bij de auditbesprekingen meegenomen kunnen worden.25,26,27
Conclusie
Er zijn provinciale verschillen in perinatale sterfte in Nederland. Die verschillen hangen voornamelijk samen met een langere reistijd naar het ziekenhuis. Ook het laat beginnen met prenatale zorg en een lage sociaaleconomische status beïnvloeden de provinciale verschillen in het sterftecijfer. Deze risicofactoren moeten dan ook aandachtspunten zijn voor registratie, onderzoek, audit en beleid.
Leerpunten
Er zijn provinciale verschillen in perinatale sterfte in Nederland: de provincies Friesland, Groningen, Zeeland en Flevoland hebben de hoogste perinatale sterftecijfers; de provincies Brabant en Limburg de laagste.
Belangrijke risicofactoren voor perinatale sterfte zijn etniciteit, pariteit, leeftijd van de vrouw, urbanisatiegraad, sociaaleconomische status en zorgfactoren zoals bevallen buiten kantooruren en laat beginnen met prenatale zorg.
De hogere perinatale sterfte in de provincie Groningen komt deels doordat daar veel vrouwen wonen met een lage sociaaleconomische status.
Het verhoogde risico op perinatale sterfte in de provincies Friesland, Groningen, Zeeland en Flevoland hangt vooral samen met een lange reistijd naar het ziekenhuis, namelijk van 20 min of meer.
Literatuur
Tromp M, Eskes M, Reitsma JB, et al. Regional perinatal mortality differences in the Netherlands; care is the question. BMC Public Health. 2009;9:102 Medline. doi:10.1186/1471-2458-9-102
De Graaf JP, Ravelli AC, Wildschut HI, et al. Perinatale uitkomsten in de vier grote steden en de prachtwijken in Nederland. Ned Tijdschr Geneeskd. 2008;152:2734-40 Medline.
Tracy SK, Sullivan E, Dahlen H, Black D, Wang YA, Tracy MB. Does size matter? A population-based study of birth in lower volume maternity hospitals for low risk women. BJOG. 2006;113:86-96 Medline. doi:10.1111/j.1471-0528.2005.00794.x
Mine Y, Babazono A. Regional differences in perinatal mortality rates in Japan – an investigation based on vital statistics. Nippon Eiseigaku Zasshi. 2004;59:342-8 Medline.
Treffers PE. Regionale perinatale sterfte en regionale hospitalisatie bij de bevalling in Nederland. Ned Tijdschr Geneeskd. 1978;122:291-5 Medline.
Mackenbach JP, van Leengoed PL. Regionale verschillen in perinatale sterfte: het verband met enkele aspecten van de zorg rondom de geboorte. Ned Tijdschr Geneeskd. 1989;133:1839-44 Medline.
Ravelli AC, Tromp M, van Huis M, Steegers EA, Tamminga P, Eskes M, Bonsel GJ. Decreasing perinatal mortality in The Netherlands, 2000-2006: a record linkage study. J Epidemiol Community Health. 2009;63:761-5 Medline. doi:10.1136/jech.2008.080440
Zeitlin J, Wildman K, Breart G, et al. PERISTAT: indicators for monitoring and evaluating perinatal health in Europe. Eur J Public Health. 2003;13:29-37 Medline. doi:10.1093/eurpub/13.suppl_1.29
Evers AC, van Leeuwen J, Kwee A, Brouwers HA, Koopman-Esseboom C, Nikkels PG, et al. Mortaliteit en morbiditeit van aterme pasgeborenen op de neonatale intensivecareunit in regio Utrecht. Ned Tijdschr Geneeskd. 2010;154:A118 Medline.
Ravelli ACJ, Eskes M, Tromp M, Huis van AM, Steegers EA, Tamminga P, Bonsel GJ. Perinatale sterfte in Nederland gedurende 2000-2006; risicofactoren en risicoselectie. Ned Tijdschr Geneeskd. 2008;152:2728-33 Medline.
De Jonge A, van der Goes BY, Ravelli AC, et al. Perinatal mortality and morbidity in a nationwide cohort of 529,688 low-risk planned home and hospital births. BJOG. 2009;116:1177-84 Medline. doi:10.1111/j.1471-0528.2009.02175.x
Visser GH, Steegers EA. Beter Baren; nieuwe keuzen nodig in de zorg voor de zwangeren. Med Contact (Bussum). 2008;63:96-9. link
De Graaf JP, Ravelli AC, Visser GH, et al. Increased adverse perinatal outcome of hospital delivery at night. BJOG. 2010;117:1098-107 Medline. doi:10.1111/j.1471-0528.2010.02611.x
De Groot M. Travel time and intrapartum and neonatal mortality in term deliveries [proefschrift]. Amsterdam: Academisch Medisch Centrum, Universiteit van Amsterdam; 2009.
Ravelli AC, Jager KJ, de Groot MH, et al. Travel time from home to hospital and adverse perinatal outcome in women at term. BJOG. 2010; (ter perse).
Méray N, Reitsma JB, Ravelli AC, Bonsel GJ. Probabilistic record linkage is a valid and transparent tool to combine databases without a patient identification number. J Clin Epidemiol. 2007;60:883-91 Medline. doi:10.1016/j.jclinepi.2006.11.021
Tromp M, Ravelli AC, Meray N, Reitsma JB, Bonsel GJ. An efficient validation method of probabilistic record linkage including readmissions and twins. Methods Inf Med. 2008;47:356-63 Medline.
Ravelli AC, Tromp M, Eskes M, Droog JC, van der Post JA, Jager KJ, et al. Ethnic differences in stillbirth and early neonatal mortality in The Netherlands. J Epidemiol Community Health. 2010 Aug (epub). link
Brouwer WK, van Schie DF. Minder medicalisering van de verloskunde op de Friese waddeneilanden dan op het vasteland. Ned Tijdschr Geneeskd. 1999;143:2616-20 Medline.
Perinatale sterfte onder de loep genomen. Heerlen: CBS; 2009. link
Dummer TJ, Parker L. Hospital accessibility and infant death risk. Arch Dis Child. 2004;89:232-4 Medline. doi:10.1136/adc.2003.030924
Parker L, Dickinson HO, Morton-Jones T. Proximity to maternity services and stillbirth risk. Arch Dis Child Fetal Neonatal Ed. 2000;82:F167-8 Medline. doi:10.1136/fn.82.2.F167
Een goed begin. Veilige zorg rond zwangerschap en geboorte. Utrecht: Stuurgroep zwangerschap en geboorte; 2009.
Buitendijk SE. Post van der JA. De verloskundige zorg moet niet klakkeloos gecentraliseerd worden. Ned Tijdschr Geneeskd. 2010;154:B586. link
Waelput AJM, Overbeeke van H, Eskes M, Achterberg PW. Landelijke perinatale audit: werk in uitvoering. Eindrapportage en bedrijfsplan van de opstartcommissie voor de landelijke invoering van perinatale audit. Rapport No.: 270212001. Bilthoven: RIVM; 2008.
Merkus JM. Perinatale sterfte in Nederland: audit dringend nodig. Ned Tijdschr Geneeskd. 2008;152:603-5 Medline.
van Diem M, De Reu P, Eskes M, et al. National perinatal audit, a feasible initiative for the Netherlands!? A validation study. Acta Obstet Gynecol Scand. 2010;89:1168-73 Medline. doi:10.3109/00016349.2010.500468






Reacties