Dames en Heren,
In de afgelopen maanden is de zorg ontregeld geraakt door de coronacrisis, met als gevolg dat de zorg voor patiënten zonder covid-19 in het gedrang is gekomen. Wij beschrijven de casus van een 16-jarig meisje bij wie aanvankelijk werd gedacht aan covid-19. Uiteindelijk werd zij opgenomen op de afdeling Intensive Care Kinderen vanwege respiratoire insufficiëntie, veroorzaakt door een mediastinale tumor.
artikel
Patiënte, een meisje van 16 jaar met constitutioneel eczeem, bezocht de huisarts een dag voordat de eerste landelijke maatregelen werden afgekondigd om verdere verspreiding van het SARS-CoV-2-virus te voorkomen. Zij had last van persisterende gegeneraliseerde jeuk en vermoeidheid. Ook voelde ze zich geregeld benauwd. Haar conditie was achteruitgegaan en haar nek was gezwollen.
Bij lichamelijk onderzoek voelde de huisarts een zwelling in de hals. Om een schildklieraandoening uit te sluiten, besloot de huisarts om bloedonderzoek en echografie van de hals te laten verrichten. Het bloedonderzoek toonde geen afwijkingen. De geplande echografie werd echter geannuleerd vanwege de coronamaatregelen.
In de daaropvolgende weken had patiënte bijna elke dag telefonisch contact met de huisarts. Haar conditie nam verder af en de hoest- en benauwdheidsklachten namen toe. Ook in liggende houding was patiënte benauwd (orthopneu). Zij werd herhaaldelijk beoordeeld op de speciaal opgezette coronapost, met de werkdiagnose ‘covid-19’. Omdat de dienstdoende huisarts bij auscultatie basaal over de longen verminderd ademgeruis hoorde, overlegde deze met de longarts. Vanwege het vermoeden van een bacteriële superinfectie werd patiënte behandeld met antibiotica, maar dit had geen effect. Omdat er geen sprake was van een acute bedreiging van de vitale functies, achtte de (dienstdoende) huisarts een verwijzing naar het ziekenhuis aanvankelijk niet noodzakelijk. 4 weken na de initiële presentatie werd zij alsnog verwezen naar de Spoedeisende Hulp, toen bleek dat haar conditie verder achteruitgegaan was.
Aldaar werd een benauwd meisje gezien die in korte zinnen sprak. Er was sprake van neusvleugelen, orthopneu en oedeemvorming in het gelaat. De halsvaten waren gestuwd. Bij lichamelijk onderzoek palpeerde de anios kindergeneeskunde fors vergrote cervicale en supraclaviculaire lymfeklieren. Bij auscultatie van de longen hoorde zij bronchiaal en rechts basaal ook verminderd ademgeruis. De lever was 3 cm onder de ribbenboog palpabel. Omdat de zuurstofsaturatie daalde naar 93%, kreeg patiënte zuurstof toegediend. De röntgenfoto van de thorax toonde een fors verbreed mediastinum, waarschijnlijk veroorzaakt door een lymfadenopathie. De trachea was naar rechts verplaatst en beiderzijds was pleuravocht zichtbaar (figuur 1).
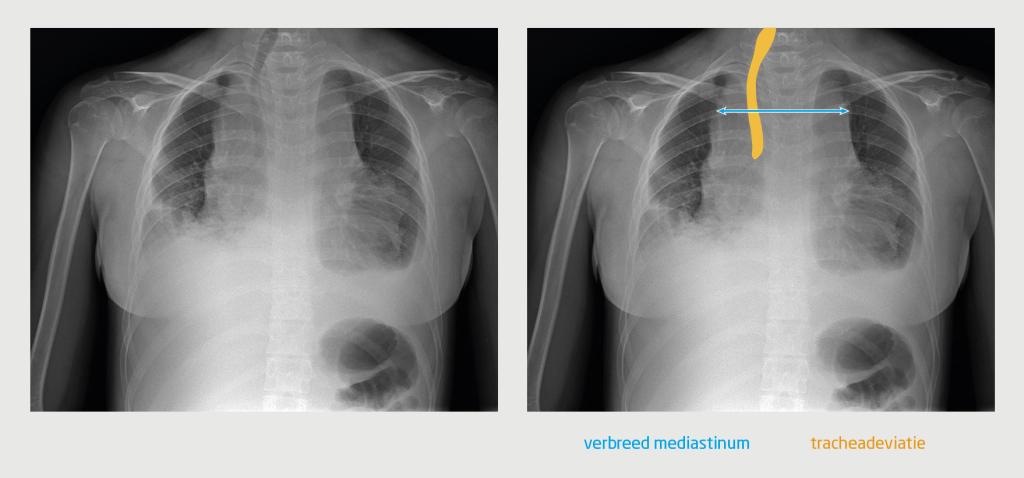
Patiënte werd met een bedreigde luchtweg overgeplaatst naar de afdeling Intensive Care Kinderen. Aldaar werd een thoraxdrain geplaatst, omdat de zuurstofbehoefte toenam. Vanwege het vermoeden van een lymfoom werd patiënte behandeld met prednison 60 mg/m2. Enkele dagen na aanvang van de behandeling waren de benauwdheidsklachten zodanig afgenomen dat aanvullende diagnostiek mogelijk was. Er blijkt sprake te zijn van een Hodgkin-lymfoom.
Beschouwing
Een verbreed mediastinum komt niet vaak voor bij kinderen en jong volwassenen. Wanneer een verbreed mediastinum niet tijdig wordt herkend, kunnen zeer ernstig complicaties optreden, zelfs met de dood tot gevolg. Daarom is het van belang om te weten welke klachten kunnen passen bij een verbreed mediastinum en om patiënten bijtijds te verwijzen.
Compartimenten
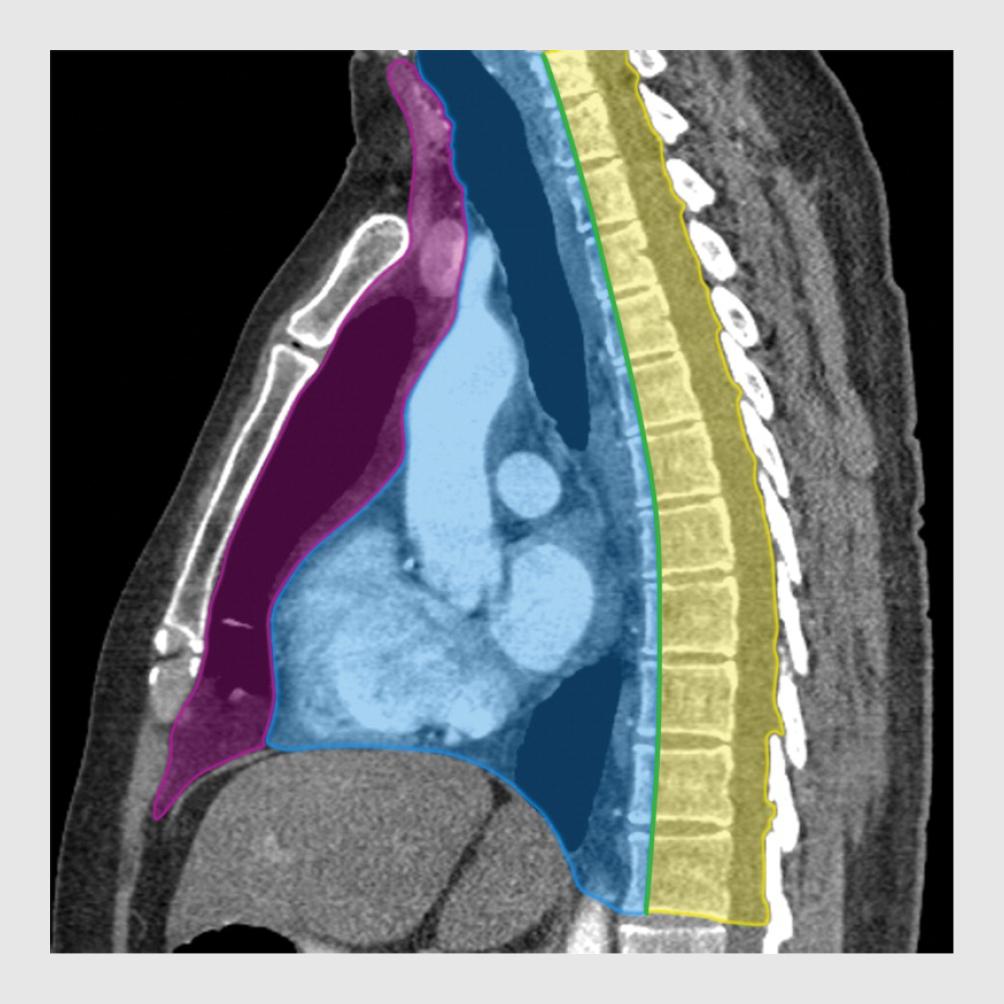
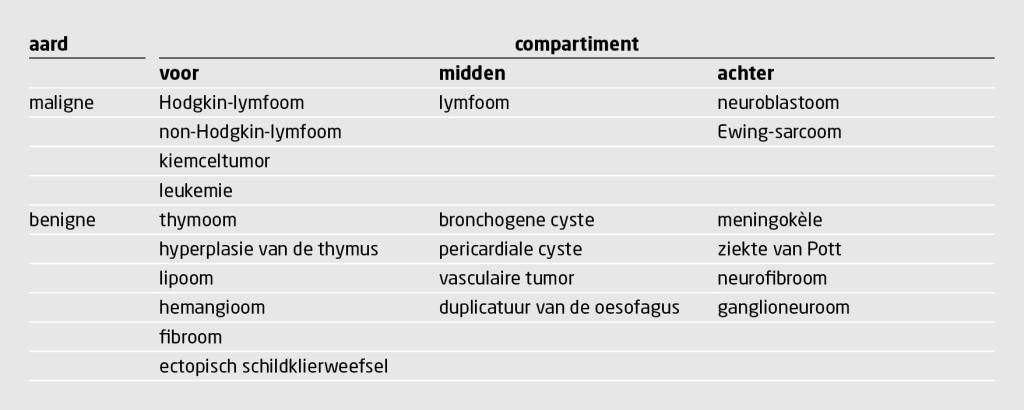
Het mediastinum bestaat uit 3 compartimenten (figuur 2).1 Het voorste mediastinum bevat de thymus, lymfklieren, vet en de V. brachiocephalica sinistra. Het middelste mediastinum bevat de trachea, de carina, de oesophagus, lymfeklieren, de grote vaten en het hart. Het achterste mediastinum bevat de thoracale wervelkolom en paravertebrale weke delen. Bij kinderen is de oorzaak van een verbreed mediastinum meestal gelegen in het voorste mediastinum. Vaak gaat het om een maligniteit. Een uitgebreid overzicht van de oorzaken van een verbreed mediastinum bij kinderen staat in de tabel.
Klachten en behandeling
De klachten van een verbreed mediastinum zijn divers. Orthopneu, dyspneu en hoesten komen het vaakst voor, terwijl een piepende ademhaling (‘wheezing’), het vena-cava-superiorsyndroom en stridor minder vaak voorkomen.2 Het vena-cava-superiorsyndroom kent een morbiditeit van 30% en een mortaliteit van 18%.3
Het is van groot belang om bij patiënten met een bedreigde luchtweg door een verbreed mediastinum te handelen volgens de principes van ‘minimal handling’. Dit houdt in dat (invasieve) handelingen die stress bij de patiënt kunnen veroorzaken tot een minimum worden beperkt, de patiënt in zijn of haar voorkeurshouding wordt behandeld en handelingen zoveel mogelijk worden geclusterd. Patiënten met een bedreigde luchtweg moeten zuurstof toegediend krijgen, tenzij dit stress geeft en hierdoor de zuurstofsaturatie daalt. Zij mogen nooit verplicht worden om plat te liggen, ook niet in het kader van beeldvormend onderzoek. Anesthesie kan gevaarlijk zijn, aangezien de trachea kan collaberen door de spierverslappende werking van de anesthetica. Hierdoor zijn intubatie en beademing soms niet meer mogelijk.
Vertraging in de diagnostiek
In deze casus hebben verschillende factoren bijgedragen aan de vertraging in het diagnostische traject. De hoest- en benauwdheidsklachten pasten bij covid-19, maar vanwege het restrictieve testbeleid kon deze diagnose niet bevestigd worden. Er ontstond een tunnelvisie, namelijk dat de persisterende klachten verklaard konden worden door covid-19. Bovendien was voor huisartsen de drempel om patiënte naar het ziekenhuis te verwijzen erg hoog. De reguliere zorg lag immers stil, ziekenhuizen waren druk met de zorg voor covid-19-patiënten en alleen zorg die om medische redenen niet kon worden uitgesteld, zoals acute zorg, vond doorgang.
Ook logistieke veranderingen binnen de zorg droegen bij aan de vertraging. Zo wisselden huisartsen frequent op de coronapost en werden patiënten niet gezien door hun eigen huisarts, waardoor de continuïteit van de zorg in het gedrang kwam en de progressie van de klachten moeilijker te monitoren was. Indien mogelijk werden consulten telefonisch afgehandeld. Het gevolg hiervan was dat subtiele veranderingen in het klachtenpatroon, zoals stuwing van de halsvaten en oedeemvorming in het gelaat bij patiënte, niet opgemerkt werden. Bovendien werd aanvullend onderzoek beperkt uitgevoerd of afgezegd vanwege de coronamaatregelen. Wanneer de echografie van de hals niet was afgezegd, was de maligniteit bij patiënte vermoedelijk in een eerder stadium ontdekt.
Ter lering
Algemeen Het is belangrijk om vertraging in het diagnostische traject te voorkomen, wanneer zich in Nederland een tweede piek van besmettingen met het SARS-CoV-2-virus voordoet. Het is cruciaal dat patiënten snel getest kunnen worden op covid-19, zodat andere oorzaken van benauwdheid eerder aan het licht komen. Daarnaast is het essentieel dat de reguliere zorg gecontinueerd wordt, zodat onnodige progressie van (ernstige) ziekten mogelijk voorkomen kan worden.
Specifiek voor deze casus Orthopnoe is een alarmsignaal dat aanvullend onderzoek rechtvaardigt. Bij kinderen is progressieve dyspneu een rode vlag. Achteraf gezien was de gegeneraliseerde jeuk een paraneoplastisch verschijnsel en was het verminderde ademgeruis over de basale longvelden het gevolg van pleuravocht. Vanwege de omstandigheden werd er geen röntgenfoto van de thorax gemaakt, maar dit was wel op zijn plaats geweest.
Dames en Heren, heel Nederland is in de ban van covid-19. De gezondheidszorg is inmiddels volledig ingericht op het zo gestroomlijnd mogelijk aanbieden van zorg aan covid-19-patiënten. Andere oorzaken van benauwdheid zijn echter niet van de aardbodem verdwenen. Mogelijk worden die oorzaken door de veranderingen in de zorg (te) laat herkend. Een open vizier en een brede benadering zijn onontbeerlijk, ook in tijden van corona.
Literatuur
Carter BW, Benveniste MF, Madan R, et al. ITMIG Classification of mediastinal compartments and multidisciplinary approach to mediastinal masses. Radiographics. 2017;37:413-36. doi:10.1148/rg.2017160095. Medline
Perger L, Lee EY, Shamberger RC. Management of children and adolescents with a critical airway due to compression by an anterior mediastinal mass. J Pediatr Surg. 2008;43:1990-7. doi:10.1016/j.jpedsurg.2008.02.083. Medline
Nossair F, Schoettler P, Starr J, et al. Pediatric superior vena cava syndrome: an evidence-based systematic review of the literature. Pediatr Blood Cancer. 2018;65:e27225. doi:10.1002/pbc.27225. Medline




Reacties