In Nederland wordt buikligging toegepast bij geïntubeerde IC-patiënten met zeer ernstige respiratoire insufficiëntie door covid-19. In Suriname is ervaring opgedaan met buikligging bij niet-beademde patiënten met dreigend respiratoir falen. Wat zijn die ervaringen en wat zijn argumenten vóór en tegen buikligging?
artikel
Sinds juli 2020 verleent Nederland ondersteuning aan de Surinaamse gezondheidszorg wat betreft de preventie en behandeling van covid-19. In die maand nam het aantal SARS-CoV-2-besmettingen in Suriname explosief toe. De covid-19-zorg werd zo veel mogelijk geconcentreerd in één ziekenhuis, dat beschikte over 129 klinische bedden en 8 IC-bedden. Vanwege de schaarste aan IC-bedden verbleven patiënten met dreigend respiratoir falen noodgedwongen op de verpleegafdeling. Het ziekenhuis beschikte over basisfaciliteiten, zoals zuurstofvoorziening, laagmoleculaire heparine, dexamethason en enkele ‘continuous positive airway pressure’(CPAP)-apparaten, maar niet over voldoende faciliteiten om patiënten te monitoren of een medium-careafdeling. In een latere fase zijn deze voorzieningen wel getroffen.
Ervaringen in Suriname
Op de verpleegafdeling legden wij covid-19-patiënten met pulmonale betrokkenheid en een hoge zuurstofbehoefte gedurende wakkere periodes op de buik. Onze hypothese was dat buikligging mogelijk invasieve beademing en een IC-opname voorkomt. Omdat wij bij hen een ernstig ziektebeloop verwachtten, positioneerden wij patiënten met een zuurstofbehoefte ≥ 5 l/min en een ademhalingsfrequentie > 25/min vroegtijdig en consequent in buikligging, waarbij een kussen onder de borstkas werd gelegd en het hoofd werd vrijgehouden (figuur). Om de rug te ontlasten werd één been met de knie in flexie gepositioneerd. Omdat langdurige buikligging niet comfortabel is, maakten wij de pragmatische keuze om buik- en rugligging in blokken van 3 uur af te wisselen en om patiënten ’s nachts op de buik te laten liggen.
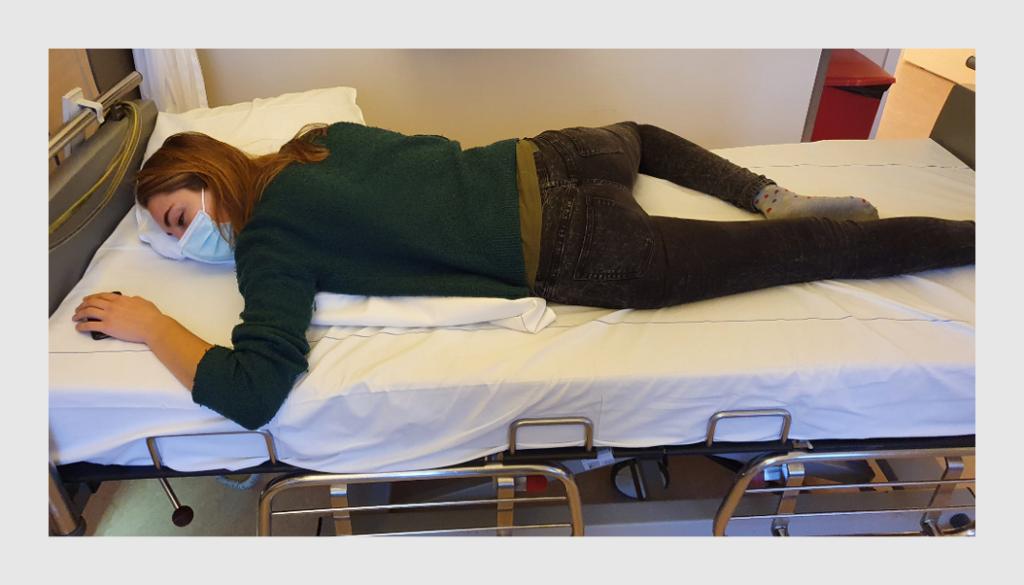
In totaal werd buikligging toegepast bij ruim 20 patiënten, die varieerden in leeftijd van 30-80 jaar. Een opvallende bevinding was dat buikligging goed werd verdragen wanneer deze vroegtijdig werd toegepast. Binnen enkele minuten nadat de patiënt op de buik was gelegd verbeterden de ademhalingsfrequentie en de zuurstofsaturatie. Er vond geen systematische evaluatie van het effect plaats. Ook was er geen controlegroep. Patiënten gaven aan tot rust te komen en zich minder benauwd te voelen. Dit gold ook voor patiënten die behandeld werden met CPAP en voor patiënten die zuurstof kregen toegediend via een ‘non-rebreathing’-masker. Wij hadden de indruk dat dankzij de buikligging minder patiënten werden opgenomen op de IC voor intubatie.
Fysiologische principes
Buikligging zorgt voor een afname van de longschade door wrijving en daarmee voor behoud van functioneel longweefsel. Diffuus ontstoken longweefsel heeft een grotere massa dan gezond longweefsel. In rugligging leidt die grotere massa, samen met de druk van het mediastinum en de buikorganen, tot compressie van de dorsale alveoli. Onder andere als gevolg van het cyclisch openen en samenvallen van de alveoli ontstaat longschade door wrijving. Bij niet-beademde personen daalt tijdens inspiratie de intra-alveolaire druk ten opzichte van de atmosferische druk. Mechanische ventilatie veroorzaakt tijdens inspiratie juist een positieve intra-alveolaire druk ten opzichte van de atmosferische druk, wat een verhoogd risico geeft op hyperinflatie van het longparenchym waarvan de compliantie behouden is en op schade aan de gecomprimeerde alveoli door wrijving.1-3
Door patiënten met ‘acute respiratory stress syndrome’ (ARDS) in buikligging te beademen wordt het longweefsel gelijkmatiger geventileerd. De dorsale longvelden zijn rijker in het aantal alveoli en worden beter geperfundeerd dan de ventrale longgebieden. Met andere woorden: buikligging vermindert het risico op zowel hyperinflatie als longschade door wrijving en zorgt voor een optimale de verhouding tussen ventilatie en perfusie. Om de schadelijke drukverandering door de diafragmacontracties teniet te doen, krijgen patiënten die mechanisch geventileerd worden bovendien dikwijls spierverslappers toegediend. Er is gedegen bewijs dat buikligging bij geïntubeerde, verslapte patiënten met matig tot ernstige ARDS leidt tot een afname van de mortaliteit. Dit effect lijkt te berusten op de veranderde ademhalingsmechanica en is onafhankelijk van de ernst van het respiratoir falen.4-6
Onderzoeksresultaten
Er zijn slechts een beperkt aantal studies verricht naar het effect van buikligging bij niet-geïntubeerde patiënten met covid-19.7-12 Wij beperken ons in dit artikel tot de 2 grootste prospectieve onderzoeken.9,10
In een monocentrische studie uit Italië werden 56 volwassen covid-19-patiënten < 76 jaar die zuurstofsuppletie kregen of non-invasief beademd werden, gedurende ten minste 3 uur achtereen op de buik gelegd.9 De belangrijkste uitkomstmaten waren de mate waarin de buikligging verdragen werd en het effect ervan op de arteriële oxygenatie. 47 van de 56 patiënten (83,9%) verdroegen de buikligging gedurende 3 uur of langer. Bij 46 patiënten werd de arteriële oxygenatie gemeten in rugligging, 10 minuten nadat zij op de buik waren gelegd en 1 uur nadat zij weer op de rug waren gedraaid. Vergeleken met de eerste meting in rugligging, verbeterde de arteriële oxygenatie statistisch significant 10 minuten nadat de buikligging was aangenomen. Bij 23 patiënten (50%) persisteerde de verbeterde arteriële oxygenatie nadat zij weer op de rug waren gedraaid, maar bij de overige 23 patiënten (50%) nam de arteriële oxygenatie af ten opzichte van de eerste meting in rugligging. Ongeacht het effect op de arteriële oxygenatie was er geen verschil in het risico op intubatie of sterfte tussen deze 2 groepen.9
In een multicentrische cohortstudie uit Spanje werd het effect van buikligging onderzocht onder 199 covid-19-patiënten met acuut respiratoir falen bij wie zuurstof werd toegediend met een hoge ‘flow’ via een neuscanule (‘high-flow nasal oxygen’, HFNO).10 De belangrijkste uitkomstmaten waren het risico op intubatie en de 28-dagenmortaliteit. De interventiegroep bestond uit 55 patiënten (27,6%) die werden behandeld met HFNO en bij wie werd gestreefd naar buikligging gedurende minimaal 16 uur per dag. De 144 patiënten (72,4%) in de controlegroepen werden alleen behandeld met HFNO. De gemeten oxygenatie (quotiënt van de arteriële zuurstofspanning en de inspiratoire zuurstoffractie) was hoger in de interventiegroep. Er was geen verschil in het risico op intubatie en de 28-dagenmortaliteit tussen beide groepen. In de interventiegroep was er een trend zichtbaar naar uitstel van de intubatie, wat de onderzoekers juist als een risico beschouwden.10
De meeste onderzoeken naar buikligging bij covid-19-patënten laten wel een verbetering zien van de arteriële oxygenatie, maar geen voordeel op het risico op intubatie en sterfte.7-11 Een uitzondering hierop is een Engelse retrospectieve studie, die laat zien dat covid-19-patiënten met respiratoir falen die behandeld worden met CPAP of HFNO een lager risico op overlijden hebben wanneer zij in staat zijn om op de buik te liggen.12 De onderzoekers vragen zich terecht af of dit effect daadwerkelijk wordt veroorzaakt door de buikligging of dat het een afspiegeling is van een betere functionele status. De conclusie dat buikligging geen gunstig effect heeft op het risico op intubatie en sterfte is gebaseerd op onderzoek onder patiënten die mediaan circa 11 dagen ziek waren en die een hoge zuurstofbehoefte hadden. Het is onduidelijk of deze conclusie ook geldt voor patiënten die eerder in het ziektebeloop op de buik worden gelegd en hoelang patiënten deze houding moeten aannemen om enig effect te sorteren.
Er lopen op dit moment nog 2 multicentrische trials naar het effect van buikligging bij niet-geïntubeerde patiënten met covid-19 (NCT04383613 en NCT04350723), waarvan één onderzoek wordt uitgevoerd op een reguliere verpleegafdeling onder covid-19-patiënten met pulmonale betrokkenheid.
Voor- en nadelen
Potentiële voordelen van buikligging bij wakkere patiënten zijn verlichting van de ademarbeid en comfort van de patiënt. Als dit wordt bereikt voordat uitgebreide longschade door wrijving is opgetreden kan buikligging mogelijk pulmonale verslechtering en de noodzaak tot invasieve beademing voorkómen. Op die manier zou de druk op de IC-zorg kunnen afnemen. Ook kan buikligging worden toegepast bij covid-19-patiënten bij wie bewust wordt afgezien van intubatie of een IC-opname. Ook voor landen met beperkte medische voorzieningen zou buikligging een welkome toevoeging zijn aan de behandelmogelijkheden.
Potentiële gevaren bij buikligging zijn desaturatie bij terugdraaiing naar rugligging en uitstel van intubatie en mechanische beademing tot een minder gunstig moment. Daarnaast kan een patiënt in buikligging minder eenvoudig mobiliseren. Ook is het in buikligging positioneren van een patiënt een technische vaardigheid die oefening vergt.
Conclusie
Voor zover ons bekend wordt buikligging bij niet-geïntubeerde patiënten in Nederland niet of nauwelijks toegepast. Onze bevindingen in Suriname zijn weliswaar veelbelovend, maar ze zijn enkel gebaseerd op niet-systematische observaties, zonder controlegroep. Bovendien is het de vraag of de bevindingen geëxtrapoleerd kunnen worden naar de Nederlandse situatie. Wij zijn van mening dat ondanks deze onzekerheid een rol is weggelegd voor vroegtijdige buikligging gedurende wakkere periodes bij patiënten met covid-19. Ook kan buikligging worden toegepast als opstap naar intensievere respiratoire ondersteuning. Een systematisch gecontroleerd onderzoek naar het effect van vroegtijdige buikligging bij covid-19-patiënten met uitgebreide pulmonale betrokkenheid is volgens ons zinvol.
Literatuur
Chad T, Sampson C. Prone positioning in conscious patients on medical wards: a review of the evidence and its relevance to patients with COVID-19 infection. Clin Med (Lond). 2020;20:e97-103. doi:10.7861/clinmed.2020-0179. Medline
Telias I, Katira BH, Brochard L. Is the prone position helpful during spontaneous breathing in patients with COVID-19? JAMA. 2020;323:2265-7. doi:10.1001/jama.2020.8539. Medline
Munshi L, Fralick M, Fan E. Prone positioning in non-intubated patients with COVID-19: raising the bar. Lancet Respir Med. 2020;8:744-5. doi:10.1016/S2213-2600(20)30269-1. Medline
Abroug F, Ouanes-Besbes L, Dachraoui F, Ouanes I, Brochard L. An updated study-level meta-analysis of randomised controlled trials on proning in ARDS and acute lung injury. Crit Care. 2011;15:R6. doi:10.1186/cc9403. Medline
Guérin C, Reignier J, Richard J-C, et al; PROSEVA Study Group. Prone positioning in severe acute respiratory distress syndrome. N Engl J Med. 2013;368:2159-68. doi:10.1056/NEJMoa1214103. Medline
Roesthuis LH, van der Hoeven JG, Hoedemaekers CWE. Beademing van de kritisch zieke patiënt: een kunst op zich. Ned Tijdschr Geneeskd. 2019;163:D4376.
Sartini C, Tresoldi M, Scarpellini P, et al. Respiratory parameters in patients with COVID-19 after using noninvasive ventilation in the prone position outside the intensive care unit. JAMA. 2020;323:2338-40. doi:10.1001/jama.2020.7861. Medline
Elharrar X, Trigui Y, Dols AM, et al. Use of prone positioning in nonintubated patients with COVID-19 and hypoxemic acute respiratory failure. JAMA. 2020;323:2336-8. doi:10.1001/jama.2020.8255. Medline
Coppo A, Bellani G, Winterton D, et al. Feasibility and physiological effects of prone positioning in non-intubated patients with acute respiratory failure due to COVID-19 (PRON-COVID): a prospective cohort study. Lancet Respir Med. 2020;8:765-74. doi:10.1016/S2213-2600(20)30268-X. Medline
Ferrando C, Mellado-Artigas R, Gea A, et al; COVID-19 Spanish ICU Network. Awake prone positioning does not reduce the risk of intubation in COVID-19 treated with high-flow nasal oxygen therapy: a multicenter, adjusted cohort study. Crit Care. 2020;24:597. doi:10.1186/s13054-020-03314-6. Medline
Padrão EMH, Valente FS, Besen BAMP, et al; COVIDTEAM. Awake prone positioning in COVID-19 hypoxemic respiratory failure: exploratory findings in a single-center retrospective cohort study. Acad Emerg Med. 2020;27:1249-59. doi:10.1111/acem.14160. Medline
Hallifax RJ, Porter BM, Elder PJ, et al; Oxford Respiratory Group. Successful awake proning is associated with improved clinical outcomes in patients with COVID-19: single-centre high-dependency unit experience. BMJ Open Respir Res. 2020;7:e000678. doi:10.1136/bmjresp-2020-000678. Medline





rugligging over fulcrum
Heel veel waardering voor deze intelligente kijk op dit uiterst zware en arbeidsintensieve onderdeel van de Covid longontsteking. Vanuit biomechanisch-fysiologische kennis heb ik (met raadpleging andere orthopeden) in de eerste golf een helder alternatief voor de buikligging aangeboden in directe mails naar Diederik Gommers, Ernst Kuipers, IC-arts CWZ Hoitink, de Ned.ver.v IC verpleegkundigen (het gaat tenslotte om een verpleeghouding!), de Ver. van Ziekenhuisfysiotherapeuten (die ondersteunen de ademhaling bij longziekten en ze kennen de biomechanica). In mijn 30-jarige ervaring in complexe wervelkolomchirurgie (alle patienten in buikligging beademd) heb ik alle nadelen hiervan, tot een sterfgeval aan toe (ruiterembolus) mogen meemaken. De ernstige morbiditeit bij Covid wordt vooral aan obesitas en onderliggend lijden geweten. Maar niemand benoemt de consequente aanwezigheid van de veel te stijve, bolle of kyfotische rug en vaak zeer diepe ook stijve nek, die het moeten omdraaien op de buik tot een gevaarlijke bezigheid maakt (op de TV zag ik niet anders bij beeden van ICU's). Ook het ruggenmerg en de hersenstam kunnen in deze houding in grote problemen komen, zelfs tot passagere dwarsleasie leiden, wat de vaak enorme nasleep in revalidatie kan verklaren. Uit mijn onderzoeken naar correctie van kyfose bij kinderen is de aloude heilgymnastiek methode weer teruggebracht. Onze respiratie verbetert nl. in een klap als we de thoracolumbale overgang weer naar lordose gaan brengen: zij deden dat vroeger met een oefenstok onder de ellebogen, ik doe dat met een brace (TLI, Thoracolumbale lordose interventie). Maar dat kan bij zieke mensen en beademde mensen ook als er een lang kussentje (jantje) of opgerolde handdoek dwars onder de thoracolumbale overgang wordt gelegd ( thv de ellebogen) . De ribbenkast opent zich, de buikinhoud zakt weg van het diafragma en het diafragma krijgt haar fysiologische voorspanning weer (deels) terug, zodat ook bij de wakkere patient het ademen makkelijker wordt. Dus ook het beademen.We hebben zelfs een gelijksoortig onderzoek als in dit artikel voorgesteld; Neem proefpersonen en meet in drie verpleegliggingen , rugligging, rugligging over fulcrum en buikligging de zuurstofsaturatie. De relevantie kan in een dag aangetoond worden. Er is , okk na navraag, geen feedback gekomen vanuit de adressanten.
Tegen de enorme bezwaren van verpleging in halfzittende houding bij longpatienten, die ook een stijve kyfotische rug hebben kan ook op deze wijze tegemoet gekomen worden in anti Trendelenburg op zo'n rolletje.
Piet van Loon, orthopeed/houdingsdeskundige, Houding Netwerk Nederland