Toets voor nascholing (verlopen)
Aan dit leerartikel was een toets gekoppeld waarmee je nascholingspunten kon verdienen.
Samenvatting
-
Hidradenitis suppurativa is een chronische huidaandoening die wordt gekenmerkt door pijnlijke, diepgelegen, ontstoken afwijkingen in voornamelijk gebieden met apocriene zweetklieren (axillaire en inguïnale gebieden).
-
De pijn leidt tot mechanische problemen; bacteriegroei in de afwijkingen veroorzaakt onaangename geur, hetgeen de kwaliteit van leven vermindert.
-
Bij deze hidradenitis gaat de ontsteking uit van het haar-talgkliercomplex, in tegenstelling tot wat de naam doet vermoeden (hidradenitis = zweetklierontsteking); hidradenitis suppurativa is dus meer een variant van acne.
-
De etiologie van hidradenitis is nog onbekend, maar geassocieerde factoren zijn roken, overgewicht en familiaire predispositie.
-
Het ziektebeeld kan zeer ernstig en invaliderend verlopen. Het loont de moeite in een vroege fase agressief te behandelen.
-
Tumornecrosisfactor(TNF)α-remmers worden tegenwoordig gebruikt in de behandeling van ernstige en therapieresistente varianten van hidradenitis suppurativa; deze behandeling wordt onder bepaalde voorwaarden vergoed.
-
Door deze ontwikkeling zijn er meer behandelmogelijkheden voor hidradenitis dan 5 jaar geleden. De beste resultaten worden bereikt door gecombineerd antibiotisch, anti-inflammatoir en chirurgisch behandelen, afgestemd op de specifieke situatie van de patiënt.
artikel
Hidradenitis suppurativa (andere namen: acne ectopica, acne inversa) wordt gekenmerkt door vorming van multipele abcessen en fistels. Voornamelijk de oksels en liezen zijn aangedaan, maar ook op borsten, billen of in het perianale gebied kunnen afwijkingen voorkomen. De jaarlijkse prevalentie in de westerse populatie wordt geschat op 1%. Dit percentage omvat zowel milde vormen, bestaande uit af en toe kleine abcessen, als ernstige vormen met aaneengesloten, abcederende ontstekingen die onderhuids door fistels verbonden zijn.1,2 Ernstige varianten zijn zeer invaliderend: beweging wordt beperkt door pijn en de patiënt heeft veelvuldig last van pusuitvloed met als gevolg vervuiling van kleding en het vrijkomen van een onaangename geur. Hierdoor kan de ziekte leiden tot sociaal isolement, problemen met intieme relaties, arbeidsverzuim of arbeidsongeschiktheid, en een ernstig gestoorde kwaliteit van leven.3
Na het ontstaan van de eerste afwijkingen kan de ziekte zich bij ernstige vormen via fistelvorming uitbreiden. Om dit te voorkomen, is het belangrijk tijdig de juiste diagnose te stellen en behandeling te starten. Huisartsen kunnen hierbij een belangrijke taak vervullen. Daarvoor is kennis van de aandoening en de verschillende ziektestadia nodig. Zo kunnen patiënten met milde varianten van hidradenitis door de huisarts behandeld worden met kleine incisies en drainages, excisies en zo nodig antibiotische therapie. Bepaalde patiënten reageren hier echter niet of onvoldoende op en moeten worden doorverwezen voor meer gespecialiseerde behandelingen zoals met nieuwe antibiotica-combinaties, radicale chirurgische interventies en nieuwe krachtige ontstekingremmers: biologicals.4,5
In dit artikel gaan wij in op een aantal aspecten van de behandeling van deze hidradenitis.
Etiologie
Hidradenitis suppurativa is een ontsteking van haarfollikels, niet van zweetklieren, zoals de naam doet vermoeden en lange tijd werd gedacht.1 Door blokkade van de afvoergang van het haar-talgkliercomplex ontstaat na verloop van tijd een ruptuur in de follikelwand, waarbij talg en epitheelresten in de dermis terechtkomen. Een heftig ontstekingsproces kan het gevolg zijn. Waarom deze lokale ontsteking vervolgens verergert, is niet bekend.
Wel zijn er inmiddels 3 risicofactoren bekend: roken, overgewicht en familiaire aanleg.6,7 Hoewel de causale relatie niet geheel opgehelderd is, valt op dat er zich onder de patiënten met hidradenitis suppurativa een groot aantal rokers bevindt: 80-95% versus 30% in de Nederlandse bevolking (bron: CBS). De relatie met roken berust mogelijk op een comedogeen effect van teer en dioxinen in sigarettenrook. Ook zijn er aanwijzingen dat stimulatie van het non-neuronale cholinerge systeem leidt tot epitheliale hyperplasie van het infundibulum van de follikel en zo tot folliculaire verstopping (‘plugging’).8,9 Obesitas lijkt met name invloed te hebben op verergering van de ziekte en minder op het ontstaan ervan.1
Klinisch beeld
Hidradenitis ontstaat veelal na de puberteit en wordt gekenmerkt door pijnlijke, diepgelegen, ontstoken afwijkingen in voornamelijk gebieden met apocriene zweetklieren. Het begint met een diepgelegen, pijnlijke nodus of inflammatoire folliculitis, die later over kan gaan in een meer purulent en verlittekenend ontstekingsproces van chronische aard (figuur 1). Oksels en liezen zijn het vaakst aangedaan maar ook elders kunnen afwijkingen voorkomen.2 Bij vrouwen is veelal de inter- en submammaire huid betrokken, terwijl bij mannen deze huidaandoening vooral in het perianale gebied en perineum gelokaliseerd is.1
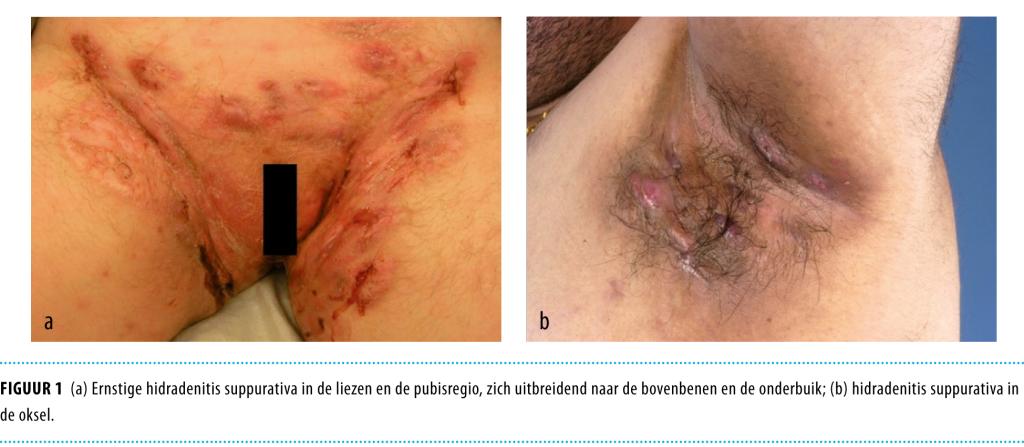
Na de eerste milde fase met pustels ontstaan dieper gelegen pijnlijke erythemateuze nodi, folliculair gebonden papels en pustels en soms epidermale cysten. Deze kunnen zich vervolgens ontwikkelen tot een pijnlijk abces, dat soms chirurgisch ontlast moet worden.
In een volgende fase kunnen secundaire afwijkingen ontstaan door lokale recidieven, het samenvloeien van bestaande afwijkingen en fibrosering van omliggende huid. Klinisch zeer kenmerkend voor dit stadium zijn langdurig bestaande fistels, die gekoloniseerd zijn door gramnegatieve bacteriën en die een penetrante geur verspreiden.
Het laatste stadium van de ziekte wordt gekenmerkt door uitgebluste afwijkingen, vaak met dubbele, open comedonen en hypertrofische fibreuze strengen, waarbij de laatstgenoemde vaak leiden tot geïndureerde plaques van inflammatoire nodi en fistels. Deze kunnen bewegingsbeperking of lymfoedeem tot gevolg hebben.
De verschillende ziektestadia kunnen, maar hoeven elkaar niet altijd op te volgen. Gemiddeld heeft 76% van de patiënten een milde vorm, de meest uitgebreide variant wordt bij 4% van de patiënten gezien.1 Bij ernstige hidradenitis suppurativa kan in chronisch actieve afwijkingen een plaveiselcelcarcinoom ontstaan. Dit is zeldzaam en wordt voornamelijk gezien bij mannen, op de nates.1
Diagnostiek
De diagnose ‘hidradenitis suppurativa’ wordt voornamelijk gesteld op het klinisch beeld en deels op de anamnese. Criteria hiervoor zijn de typische diepgelegen nodi, de fistels en in latere stadia fibrosering en comedonen, aanwezig op karakteristieke voorkeurslocaties en met een chronisch en recidiverend beloop. Bij solitaire afwijkingen, zoals ontstoken atheroomcysten of een abces, zal het aanvankelijk moeilijk zijn om direct tot de juiste diagnose te komen. Daardoor gaat het beloop van de aandoening een essentiële rol spelen in de definitieve diagnosestelling.
De differentiaaldiagnose staat in tabel 1. Perianale fistels kunnen een aanwijzing zijn voor de ziekte van Crohn.

Om de ernst van de ziekte te classificeren, zijn verschillende scoresystemen ontwikkeld. De oudste is de stadiëring volgens Hurley, waarbij de ziekte naar ernst wordt ingedeeld in 3 opeenvolgende stadia (tabel 2).10 Deze indeling kan dienen als leidraad voor de te starten behandeling. Patiënten met afzonderlijke afwijkingen gescheiden door normale huid (hurleystadium I) kunnen bijvoorbeeld nog behandeld worden met kleine excisies, terwijl bij grote, aaneengesloten gebieden (hurleystadium III) soms de hele oksel- of lieshuid moet worden verwijderd.

Behandeling
Er zijn verschillende behandelingen beschikbaar, waarbij zowel huisartsen als specialisten betrokken zijn.
Leefregels en adviezen
Gezien de associatie tussen hidradenitis suppurativa en roken en overgewicht lijkt het voor de behandelend arts raadzaam patiënt te adviseren te stoppen met roken en af te vallen. Stoppen met roken zal geen effect hebben op reeds gevormde fistels, maar wordt geadviseerd om nieuwe ontstekingen te voorkomen. Daarnaast zijn lokale hygiëne en het dragen van katoenen ondergoed van belang. Van scheren, ontharen of deodorantgebruik is geen nadelig effect bekend.1
Lokale middelen
Milde vormen van hidradenitis kunnen lokaal behandeld worden met antiseptica (povidonjodium/chloorhexidinescrub), eventueel gecombineerd met anti-acnepreparaten gericht op voorkómen van comedonen, bijvoorbeeld resorcinol (15% in lanettecrème) of lokale retinoïden. Lokale antibiotische preparaten (clindamycine/erythromycinelotion), die wel werkzaam zijn bij gewone acne, zijn bij hidradenitis suppurativa minder effectief.11,12
Systemische antibiotica
Antibiotica kunnen worden voorgeschreven als langetermijnonderhoudsbehandeling, of kortdurend ter behandeling van infecties of rondom chirurgische ingrepen. Voor de lange termijn (maanden tot jaren) worden meestal tetracyclinen (tetracycline (opstarten met 250-500 mg 2-4 dd, na enkele weken een onderhoudsdosering van 125-1000 mg 1 dd), doxycycline (100 mg 1 dd) en minocycline (100 mg 1 dd) voorgeschreven. Net als bij gewone acne berust de werking van de tetracyclinen niet op het antibacteriële effect maar op de anti-inflammatoire nevenwerking. De effectiviteit is echter gebaseerd op de mening van experts; recente gecontroleerde studies hierover ontbreken.
Een nieuwe antibiotische behandeling voor ernstige, therapieresistente hidradenitis is combinatie van clindamycine (300 mg 2-4 dd) en rifampicine (300 mg 2 dd) gedurende 2-4 maanden. Retrospectieve studies laten significante verbetering zien bij de meeste patiënten.13,14
Bij abcessen is incisie en drainage de eerste stap, maar in ernstige gevallen kan men kortdurend antibiotica voorschrijven zoals amoxicilline-clavulaanzuur. Bacteriekolonies in abcessen bestaan veelal uit mengflora.1,13
Overige medicatie
Binnen de dermatologie worden veel middelen voorgeschreven voor indicaties waarvoor ze niet zijn geregistreerd (‘off-label’), zo ook bij ernstige hidradenitis. Voorbeelden hiervan zijn retinoïden, dapson, prednison, anti-androgenen, oestrogenen en 5α-reductaseremmers. Omdat ernstige hidradenitis weinig voorkomt, ontbreken goed opgezette studies naar de effectiviteit van deze middelen.1,2,15,16 Echter wanneer reguliere behandelingen geen effect hebben of gecontra-indiceerd zijn, kan behandeling hiermee, door een ervaren behandelaar, gerechtvaardigd zijn.
Anti-TNFα-behandeling
Momenteel worden in Nederland voor behandeling van hidradenitis suppurativa 3 anti-tumornecrosisfactor(TNF)α-biologicals toegepast: infliximab, adalimumab en etanercept. Infliximab en adalimumab zijn monoklonale antilichamen gericht tegen TNFα, etanercept is een fusie-eiwit samengesteld uit de TNFα-receptor en het constante deel (Fc) van een antilichaam. Infliximab is een deels gehumaniseerd eiwit (chimerisch), adalimumab is volledig humaan. Infliximab (5 mg/kg) wordt per infuus na een oplaadschema vervolgens om de 8 weken toegediend. Adalimumab (40 mg per 1-2 weken) en etanercept (50 mg 2 maal per week) worden subcutaan door de patiënt zelf toegediend (tabel 3).
De werking van deze middelen berust op krachtige immuunsuppressie door blokkade van TNFα. TNFα, dat vooral wordt geproduceerd door macrofagen, speelt een grote rol bij ontstekingsreacties en is chemotactisch voor neutrofielen. Het stimuleert leukocytenmigratie en endotheeladhesie en ook stimuleert het macrofagen tot fagocytose en de productie van inflammatoire cytokines. Neutralisatie van TNFα doorbreekt deze ontstekingscascade en remt zo de ontsteking.
Patiënten merken na behandeling met biologicals soms al na enkele weken verbetering.4,5,17-19 Abcessen en fistels kunnen geheel verdwijnen, waardoor pijn, zwellingen en pusuitvloed snel afnemen (figuur 2). Bij een deel van de patiënten is het effect slechts tijdelijk.5

De werkzaamheid van biologicals is nog niet onderzocht in grote gerandomiseerde trials, maar resultaten uit casuïstische mededelingen, kleine en retrospectieve onderzoeken laten met deze behandeling verbetering van het ziektebeeld zien.4 Op grond hiervan heeft de Commissie Farmaceutische Hulp in 2008 infliximab en etanercept beoordeeld als rationele farmacotherapie. Onder bepaalde voorwaarden vindt vergoeding plaats.
Infliximab werd het eerst geïntroduceerd, waardoor hiermee de meeste ervaring is opgedaan, met positieve bevindingen.4,5,19 Ook het recenter geïntroduceerde adalimumab laat na behandeling vermindering van klachten zien en er worden weinig bijwerkingen van gerapporteerd. Etanercept lijkt minder effectief te zijn.4,17,18 Bij etanercept is echter de kans kleiner dat zich neutraliserende antistoffen tegen het middel vormen dan bij infliximab en adalimumab.20
Biologicals kunnen bijwerkingen hebben. Hoewel weinig voorkomend en meestal mild, is het van belang alert te zijn bij koorts, algehele malaise of vage klachten.20 Patiënten zijn tijdens de behandeling vatbaarder voor infecties en deze kunnen heviger verlopen. Als grote operaties nodig zijn, wordt geadviseerd 14 dagen vooraf de medicatie te staken en deze te herstarten na sluiting van de operatiewonden. Voor de kleinere ingrepen bij hidradenitis is het niet nodig de behandeling te onderbreken. Anti-TNFα−gebruik is een indicatie voor griepvaccinatie.
Chirurgisch ingrijpen
Chirurgische interventies worden door huisarts, dermatoloog, chirurg en plastisch chirurg uitgevoerd, afhankelijk van uitgebreidheid en locatie.1 Mogelijke ingrepen zijn incisie en drainage, ‘deroofing’ (zie verder) en lokale of radicale excisie (tabel 4). Sluiten van huiddefecten kan primair of secundair (transplantaat of zwaailap) of door genezing per secundam.

Incisie met drainage Incisie met drainage is geïndiceerd bij acute pijnklachten van fors ontstoken abcessen. Deze verrichting wordt vaak uitgevoerd door huisartsen of SEH-artsen. De behandeling leidt tot snelle, maar tijdelijke verlichting van de pijn; genezing wordt niet bereikt. Het is belangrijk dit aan patiënten te vertellen want verdere behandeling dient nog plaats te vinden.
Deroofing wordt toegepast bij fistels en holten, die aan de binnenkant bekleed geraakt zijn met epitheel.21,22 Bij de ingreep wordt het ‘dak’ van de afwijkingen onder lokale anesthesie verwijderd. Er bestaat geen consensus of de bodem inclusief de epitheliale bekleding intact moet blijven of dat deze moet worden gecuretteerd (figuur 3). De lokale recidiefkans is klein, maar in de onbehandelde huid blijft de ziekte wel bestaan. Omdat bij deze ingreep alleen kleine gedeelten huid verwijderd worden, is het infectierisico laag en de genezingsduur kort. Bij onregelmatige bodem van fistels of abcesholten met fibrose, is soms moeilijk te beoordelen of diepere resten verwijderd zijn. In dat geval is het beter volledig te excideren.

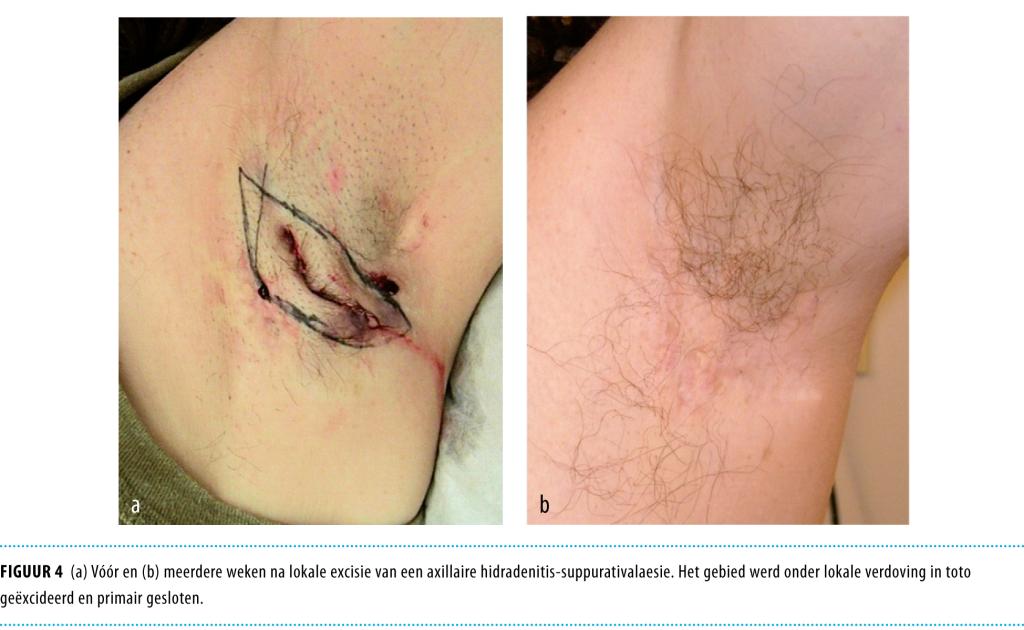
Excisie Ruime excisie kan volledige genezing geven mits het ontstekingsweefsel inclusief fistelgangen met een veiligheidsmarge tot in gezond weefsel volledig wordt geëxcideerd.1,2,23 Geadviseerde marges verschillen per locatie; hierover is geen consensus. Bij kleinere gebieden, bijvoorbeeld in de oksel is het mogelijk wonden primair te sluiten (figuur 4). Dit is alleen geïndiceerd als zeker is dat ontstekingsweefsel geheel verwijderd is. Bij grotere huidexcisies worden wonden open gelaten en vindt genezing plaats vanaf de randen dan wel met een huidtransplantaat.
Uit studies blijkt steeds meer dat ook bij minder uitgebreide hidradenitis, excisie in vroege fase zinvol is en soms uitbreiding van de ziekte kan voorkomen.1,2 Deze chirurgische ingreep kan, gezien de complexiteit van de anatomie, het beste door een ervaren specialist worden uitgevoerd.
Gecombineerde behandeling bij zeer ernstige hidradenitis
Voor optimale behandeling bij ernstige hidradenitis suppurativa kan het nodig zijn antibiotica, biologicals en chirurgie te combineren. Antibiotica en biologicals kunnen de ontstekingscomponent tot rust brengen, waardoor afwijkingen afnemen en sommige verdwijnen. Resterende plekken kunnen vervolgens chirurgisch verwijderd worden. Patiënten bij wie een uitgesproken ontstekingscomponent ontbreekt, hebben geen indicatie voor een biological; operatief ingrijpen heeft dan de voorkeur. Behandeling moet altijd worden afgestemd op de individuele patiënt. Hiervoor is het belangrijk patiënten met een ernstig vorm van hidradenitis suppurativa tijdig te verwijzen naar een dermatoloog om te laten beoordelen of er een indicatie is voor het starten met een biological. Met de gecombineerde aanpak is het mogelijk bij een aantal patiënten volledige genezing te bereiken.
Conclusie
Hidradenitis suppurativa is nog steeds een lastig te behandelen aandoening, die grote negatieve invloed kan hebben op de kwaliteit van leven. De rol van de huisarts bestaat voornamelijk uit het vroeg detecteren van de aandoening, het geven van voorlichting en adviezen, het ontlasten van abcessen, en zo nodig het starten van systemische antibiotica. Bij onvoldoende resultaat en bij patiënten met ernstige ziekte wordt geadviseerd patiënt door te verwijzen naar de tweede lijn voor anti-inflammatoire therapie en chirurgische interventies.
Mede door de introductie van biologicals zijn recent meer behandelingsmogelijkheden beschikbaar gekomen. Wanneer biologicals gecombineerd worden met chirurgie, kan nu soms genezing worden bereikt. Deze gecombineerde en daardoor uitgebreide behandeling vraagt investeringen van zowel patiënt als arts. De patiënten moeten soms meerdere operaties ondergaan en proberen te stoppen met roken en moeten zo nodig afvallen; beide zijn niet eenvoudig. Als een effectief behandelingstraject kan worden ingezet, kan de kwaliteit van leven van de patiënten met ernstige hidradenitis aanzienlijk verbeteren.
Leerpunten
-
Hidradenitis suppurativa kan zeer ernstig en invaliderend verlopen. De kwaliteit van leven bij deze aandoening is slechter dan bij veel andere chronische huidziekten.
-
Roken en overgewicht zijn belangrijke risicofactoren. Patiënten moeten maximaal gemotiveerd worden daar iets aan te doen. De huisarts kan daarbij een belangrijke rol spelen.
-
Fistels en abcessen die recidiveren, moeten chirurgisch worden verwijderd.
-
Ingrijpen in een vroege fase kan uitbreiding van de ziekte voorkomen.
-
Er zijn nieuwe behandelmogelijkheden bestaande uit een combinatie van antibiotica, anti-tumornecrosisfactor(TNF)α-biologicals en chirurgische technieken.
Literatuur
-
Jemec GB. Hidradenitis Suppurativa. Berlin: Springer-Verlag; 2006.
-
Revuz J. Hidradenitis suppurativa. J Eur Acad Dermatol Venereol. 2009;23:985-98 Medline. doi:10.1111/j.1468-3083.2009.03356.x
-
Benjamins M, Wal van der VB, Korte de J et al. Kwaliteit van leven bij Nederlandse patiënten met hidradenitis suppurativa (acne inversa). Nederlands Tijdschrift voor Dermatologie en Venerologie. 2009;19:446-50.
-
Haslund P, Lee RA, Jemec GB. Treatment of hidradenitis suppurativa with tumour necrosis factor-alpha inhibitors. Acta Derm Venereol. 2009;89:595-600 Medline. doi:10.2340/00015555-0747
-
Mekkes JR, Bos JD. Long-term efficacy of a single course of infliximab in hidradenitis suppurativa. Br J Dermatol. 2008;158:370-4 Medline. doi:10.1111/j.1365-2133.2007.08332.x
-
Cesko E, Korber A, Dissemond J. Smoking and obesity are associated factors in acne inversa: results of a retrospective investigation in 100 patients. Eur J Dermatol. 2009;19:490-3 Medline.
-
König A, Lehmann C, Rompel R, et al. Cigarette smoking as a triggering factor of hidradenitis suppurativa. Dermatology. 1999;198:261-4 Medline. doi:10.1159/000018126
-
Hana A, Booken D, Henrich C, et al. Functional significance of non-neuronal acetylcholine in skin epithelia. Life Sci. 2007;80:2214-20 Medline. doi:10.1016/j.lfs.2007.02.007
-
Kasai A, Hiramatsu N, Hayakawa K, et al. High levels of dioxin-like potential in cigarette smoke evidenced by in vitro and in vivo biosensing. Cancer Res. 2006;66:7143-50 Medline. doi:10.1158/0008-5472.CAN-05-4541
-
Hurley HJ. Axillary hyperhidrosis, apocrine bromhidrosis, hidradenitis suppurativa, and familial benign pemphigus: surgical approach. In: Roenigk RK, Roenigk HH, eds.: Ddermatologic surgery. New York: Marcel Dekker;1989: 729-39.
-
Jemec GB, Wendelboe P. Topical clindamycin versus systemic tetracycline in the treatment of hidradenitis suppurativa. J Am Acad Dermatol. 1998;39:971-4 Medline. doi:10.1016/S0190-9622(98)70272-5
-
Boer J, Jemec GB. Resorcinol peels as a possible self-treatment of painful nodules in hidradenitis suppurativa. Clin Exp Dermatol. 2010;35:36-40 Medline.
-
Gener G, Canoui-Poitrine F, Revuz JE, et al. Combination therapy with clindamycin and rifampicin for hidradenitis suppurativa: a series of 116 consecutive patients. Dermatology. 2009;219:148-54 Medline. doi:10.1159/000228334
-
Van der Zee HH, Boer J, Prens EP, et al. The effect of combined treatment with oral clindamycin and oral rifampicin in patients with hidradenitis suppurativa. Dermatology. 2009;219:143-7 Medline. doi:10.1159/000228337
-
Joseph MA, Jayaseelan E, Ganapathi B, et al. Hidradenitis suppurativa treated with finasteride. J Dermatolog Treat. 2005;16:75-8 Medline. doi:10.1080/09546630510031403
-
Kraft JN, Searles GE. Hidradenitis suppurativa in 64 female patients: retrospective study comparing oral antibiotics and antiandrogen therapy. J Cutan Med Surg. 2007;11:125-31 Medline.
-
Blanco R. Long-term Successful Adalimumab Therapy in severe Hidradenitis Suppurativa. Arch Dermatol. 2009;145:580-4 Medline. doi:10.1001/archdermatol.2009.49
-
Giamarellos-Bourboulis EJ, Pelekanou E, Antonopoulou A, et al. An open-label phase II study of the safety and efficacy of etanercept for the therapy of hidradenitis suppurativa. Br J Dermatol. 2008;158:567-72 Medline. doi:10.1111/j.1365-2133.2007.08372.x
-
Sullivan TP, Welsh E, Kerdel FA, et al. Infliximab for hidradenitis suppurativa. Br J Dermatol. 2003;149:1046-9 Medline. doi:10.1111/j.1365-2133.2003.05663.x
-
Lecluse LL, Piskin G, Mekkes JR, et al. Review and expert opinion on prevention and treatment of infliximab-related infusion reactions. Br J Dermatol. 2008;159:527-36 Medline. doi:10.1111/j.1365-2133.2008.08728.x
-
Mekkes J, Hommes D. Behandeling van hidradenitis suppurativa met deroofing en infliximab. Nederlands Tijdschrift voor Dermatologie en Venerologie. 2004;14:196-7.
-
Plas van der M. Bos WH. Chirurgische behandelingen van Hidradenitis (epitheliale adnexcysten) door de dermatoloog. Nederlands Tijdschrift voor Dermatologie en Venerologie. 1994;4:101-3.
-
Mandal A, Watson J. Experience with different treatment modules in hidradenitis suppuritiva: a study of 106 cases. Surgeon. 2005;3:23-6 Medline. doi:10.1016/S1479-666X(05)80006-X





Hydradenitis suppurativa en gamma-secretase-mutaties
Kort voor de aanvaarding van dit fraaie klinische overzicht werden in een aantal Chinese families met hydradenitis en acne inversa uit de Han regio inactiverende mutaties van het gamma secretase gen beschreven die de dominant erfelijke overdracht van de aandoening verklaarden [B.Wang et al,Science 330:1065;2011].In deze families is geen vroeg optredende familiaire ziekte van Alzheimer bekend die door dominant-negatief uitwerkende mutaties in de preseniline subunit van gamma-secretase wordt veroorzaakt [R.J.Kelleher II et al.,Science 330:1055-6;2010].
Deze bevinding is niet alleen voor de diagnostiek van belang, ook de tumor-suppressoractiviteit van de secretase geeft zicht op pathogenese en toekomstige therapie. Nagaan van associaties met vroeg optredende vormen van dementie in betrokken families lijkt eveneens relevant, omdat de phenotypische variabiliteit van de betrokken mutaties nog niet vaststaat.
MF Niermeijer
Behandelopties bij hidradinitis suppurativa
Bij dit overigens mooie overzicht over deze hinderlijke aandoening mis ik de (literatuur)verwijzing naar de Skoog procedure, waarbij middels een soort kaasschaafprocedure de onderhuidse laag met daarin de apocriene klieren wordt verwijderd. Eerder werd in dit tijdschrift hier al over gepubliceerd (Ned Tijdschr Geneeskd. 1991;135:1577-80)
Verder bevreemdt het mij dat de accreditatie die bij dit artikel behoort geldt voor de inwendige geneeskunde en niet voor de chirurgie. De internist behandelt deze aandoening mijns inziens niet....
Pieter Heres, chirurg, Waterlandziekenhuis
Redactie
De accreditatie voor dit artikel is voor chirurgen. In print staat het verkeerd, maar op de website en overzichtspagina is de vermelding dat de accreditatie voor chrirurgen is gelukkig wel juist.