artikel
Het Nederlandse verloskundige systeem kenmerkt zich door onderscheid te maken tussen vrouwen met een laag risico op complicaties en vrouwen met een verhoogd risico op complicaties. Bij de vrouwen met een laag risico is de eerstelijns verloskundige eindverantwoordelijk voor de zorg, bij de vrouwen met een verhoogd risico is de gynaecoloog verantwoordelijk.
Op dit moment hebben eerstelijns verloskundigen in Nederland een nauw omschreven bevoegdheid en zij dragen de verantwoordelijkheid over aan gynaecologen zodra er risicofactoren of complicaties optreden. Zij hebben dan geen officiële rol meer in de zorg. Vooral bij overdrachten tijdens de baring leidt dit tot acute discontinuïteit van zorg. Verwezen worden tijdens de baring heeft een negatief effect op hoe vrouwen terugkijken op hun bevalling.1
De meeste zorgprofessionals en overige betrokkenen zijn het erover eens dat zwangeren gebaat zijn bij meer continuïteit van zorg.2 Verschillende initiatieven zijn al genomen om de verloskundige zorg tussen eerste en tweede lijn beter op elkaar aan te laten sluiten in een integraal verloskundig zorgsysteem.3 Er is echter geen consensus over de definitie van integrale zorg. Veel pilotregio’s streven naar een model van ‘shared care’. Bij shared care heeft een grote groep professionals een gezamenlijke verantwoordelijkheid voor zwangeren in een omschreven regio. De continuïteit van zorg wordt gewaarborgd doordat een verloskundige of gynaecoloog de zorg van zwangerschap tot en met de kraamperiode coördineert, maar deze niet per se zelf verleent.
Wij menen dat zwangeren erbij gebaat zijn om zoveel mogelijk continue zorg te ontvangen van een klein team verloskundigen dat in geval van risico’s soepel samenwerkt met een gynaecoloog. De verloskundige blijft zorg verlenen, ook na consultatie van de gynaecoloog bij een verhoogd risico op complicaties. Zodoende wordt op een doelmatige manier gebruik gemaakt van de expertise van beide disciplines: verloskundige zorg waar het kan, gynaecologische zorg waar het moet.4 Een recent herziene Cochrane-review ondersteunt deze visie.5
Betere uitkomsten bij continue zorg door verloskundigen
In de Cochrane-review werden 13 gerandomiseerde studies uit Australia, Canada, Ierland, Nieuw Zeeland en Engeland opgenomen, waaraan in totaal 16.242 vrouwen hadden deelgenomen.5 In 8 studies hadden vrouwen een laag risico op complicaties en in 5 studies een gemengd risicoprofiel. Deze review toont aan dat zorgmodellen waarbij de verloskundigen continue zorg verlenen (‘midwife-led continuity model of care’) betere uitkomsten hebben dan het model van shared care. De controlegroep kreeg zorg van de gynaecoloog of huisarts, of van verloskundigen die werkten onder supervisie van artsen. In de ‘shared care’-modellen waren verschillende professionals verantwoordelijk voor de zorg.
Bij vrouwen in de ‘midwife-led continuity of care’-groep kwamen foetale sterfte binnen 24 weken en preterme baringen minder vaak voor. Er waren ook minder interventies tijdens de baring, zoals gebruik van epidurale en spinale anesthesie, episiotomie en vaginale kunstverlossing (tabel). De bevalling verliep vaker spontaan en werd vaker begeleid door een voor de zwangere bekende verloskundige. Er was geen significant verschil in antepartum opname, sectio caesarea, foetale sterfte na 24 weken, inleiding en gebruik van oxytocine. In de meeste studies waren vrouwen meer tevreden in de ‘midwife-led continuity of care’-groep. Omdat tevredenheid op verschillende manieren was gemeten, werden deze resultaten alleen kwalitatief beschreven.
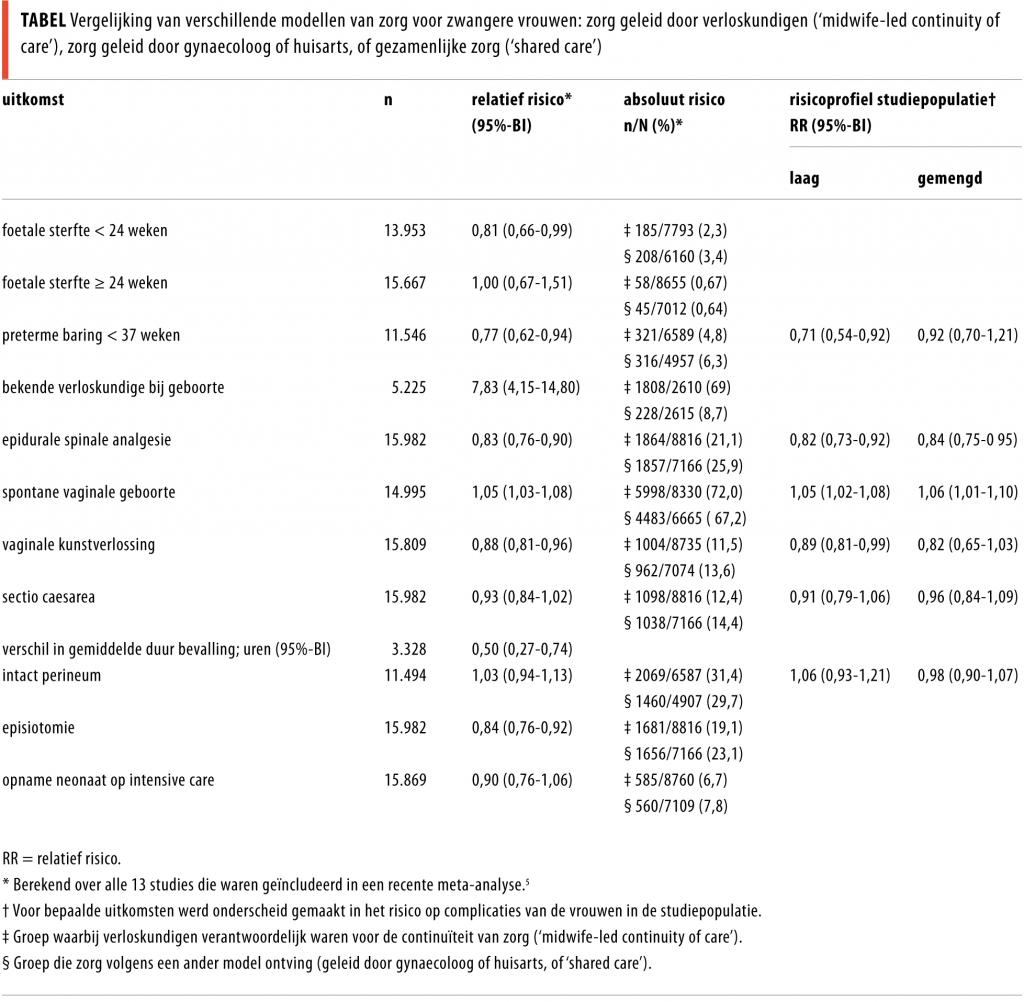
De auteurs van de Cochrane-review concluderen dat ‘midwife-led continuity of care’ aan alle vrouwen moet worden aangeboden, tenzij ze substantiële medische of obstetrische complicaties hebben.
Continue zorg door verloskundigen in Nederland?
De resultaten van deze review pleiten ervoor dat verloskundigen zorg aan vrouwen blijven geven, ook bij indicaties waarvoor ze nu verwijzen. Waar momenteel een vrouw met bijvoorbeeld meconiumhoudend vruchtwater wordt verwezen naar de tweede lijn, zou een verloskundige in dit model de zorg continueren door bewaking met cardiotocografie (CTG) en de tweedelijn in consult roepen als het cardiotocogram afwijkend is. Dit betekent echter een grote verandering van de organisatie van de verloskundige zorg in Nederland. Voor deze vorm van integrale zorg is namelijk uitbreiding van het takenpakket van de eerstelijns verloskundige noodzakelijk. Uiteraard zullen gynaecologen en verloskundigen samen veilige kaders moeten scheppen waarbinnen deze taakuitbreiding kan plaatsvinden. Het vereist een soepele samenwerking tussen eerste- en tweedelijns verloskundigen en gynaecologen.
In het ZonMw project ‘Integrated care system during labour’ (INCAS) zijn bevorderende en belemmerende factoren onderzocht van de implementatie van een integraal zorgsysteem tijdens de baring.2 Een conclusie van de INCAS-studie is dat deze implementatie alleen kan slagen als daarbij een methode wordt gebruikt die rekening houdt met verschillen in visie en belangen tussen zorgverleners.
Wij pleiten voor experimenten waarin de verloskundige continue zorg verleent en hij of zij de de gynaecoloog op consultbasis inroept; gezamenlijk dienen zij een soepele samenwerking en veilige zorg te waarborgen.
Conclusie
Er zijn belangrijke voordelen van het ‘midwife-led continuity model of care’ voor vrouwen met een laag of gemengd risicoprofiel in vergelijking met andere zorgmodellen waarin artsen zorg verlenen of waar de verantwoordelijkheid gedeeld wordt (‘shared care’-model). Ook in Nederland zou continue zorg door verloskundigenals integraal zorgmodel nagestreefd moeten worden. Een goede samenwerking tussen zorgverleners in eerste en tweede lijn is daarbij een vereiste.
Literatuur
Rijnders M, Baston H, Schonbeck Y, van der Pal K, Prins M, Green J, et al. Perinatal factors related to negative or positive recall of birth experience in women 3 years postpartum in the Netherlands. Birth. 2008;35:107-16 Medline. doi:10.1111/j.1523-536X.2008.00223.x
Jans S, Perdok H, Mol BW, De Jonge A. Integratie van zorg tijdens de baring: de INCAS studie. Tijdschrift voor Verloskundigen. (ter perse).
Perdok H, De Jonge A, Manniën J, Mol BW. Verloskundige samenwerkingsverbanden: van lokale koplopers naar landelijke vernieuwing! Tijdschrift voor Verloskundigen. 2012;10:30-34.
Een goed begin. Veilige zorg rond zwangerschap en geboorte. Den Haag: Stuurgroep zwangerschap en geboorte; 2009.
Sandall J, Soltani H, Gates S, Shennan A, Devane D. Midwife-led continuity models versus other models of care for childbearing women. Cochrane Database Syst Rev. 2013;(8):CD004667 Medline.




Reacties